อาการคันในสุนัข: สาเหตุและวิธีการรักษา
Written by Frédéric Sauvé
การทำความเข้าใจว่าอะไรเป็นสาเหตุที่ทำให้สัตว์มีอาการคัน ถือเป็นก้าวแรกในการรักษาอาการคันในสุนัขให้ประสบความสำเร็จ ดังที่บทความนี้ได้อธิบายไว้
Article
ประเด็นสำคัญ
การรักษาอาการคันควรมุ่งเน้นไปที่การปฏิบัติตามกระบวนการที่เป็นระบบ (systematic process) ซึ่งช่วยให้สามารถยืนยันหรือตัดสาเหตุหลักออกไปได้ (rule out the principal causes)
พยาธิสรีรวิทยาของอาการคันจะแตกต่างกันไปตามพยาธิสภาพของสัตว์แต่ละตัว สารสื่อ (mediators) ที่เกี่ยวข้องกับอาการคันก็แตกต่างกันออกไปเช่นกัน ซึ่งอาจเป็นเหตุผลหนึ่งที่ทำให้ยาแก้คัน (antipruritics) บางชนิดไม่ได้ผล
มีกลยุทธ์การรักษา (therapeutic strategies) หลายวิธีที่สามารถนำมาใช้ควบคุมอาการคันได้ แต่ไม่มีวิธีใดที่ใช้ได้ผลในทุกกรณี
ยาแก้คันที่ดีที่สุดคือยาที่รักษาต้นเหตุ (etiology) ของอาการได้ โดยอาจสามารถรักษาให้หายขาดได้หรือเป็นยาที่ก่อให้เกิดผลข้างเคียงน้อยที่สุด
บทนำ – อาการคันคืออะไร?
อาการคัน (pruritus or itching) ถูกนิยามว่า "ความรู้สึกไม่พึงประสงค์ที่กระตุ้นให้เกิดปฏิกิริยา (reflex) ซึ่งในสัตว์อาจอยู่ในรูปของการเกา (scratching) การกัด (biting) หรือดูด (suckling) การถูไถกับพื้นผิว (rubbing against surfaces) หรือการเลียมากเกินไป (excessive licking)" 1,2 บางครั้งสัญญาณของอาการคันอาจไม่ชัดเจนและอาจแค่ทำให้เกิดขนร่วง (hair loss) (ภาวะขนร่วงจากการทำร้ายตัวเอง (self-inflicted alopecia)) แต่ก็อาจนำไปสู่รอยโรคที่ผิวหนัง (skin lesion) ได้เช่นกัน 3 พฤติกรรมเหล่านี้เป็นวิธีที่สัตว์ใช้ป้องกันตัวเองจากสารระคายเคืองภายนอก (เช่น แมลง สารเคมี หรือพืชมีพิษ) 1,2,4 แต่ก็อาจส่งผลเสียต่อคุณภาพชีวิตของสัตว์เลี้ยงและเจ้าของได้หากกลายเป็นอาการเรื้อรัง 5
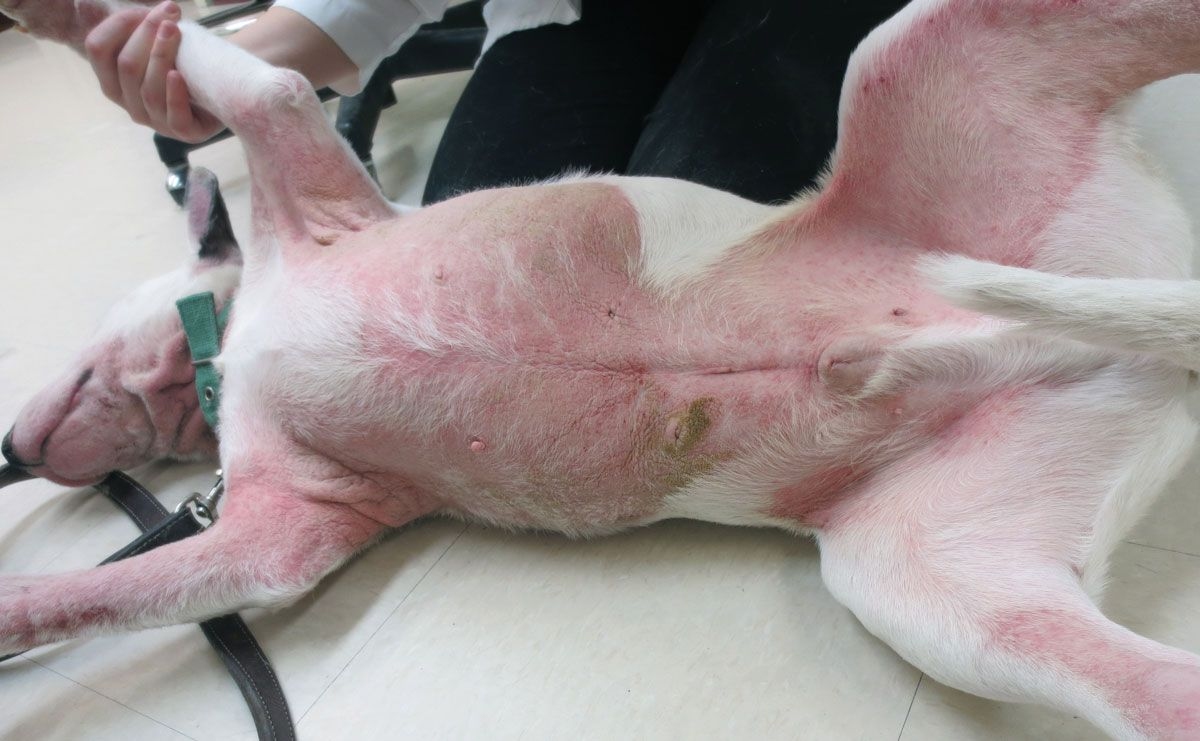
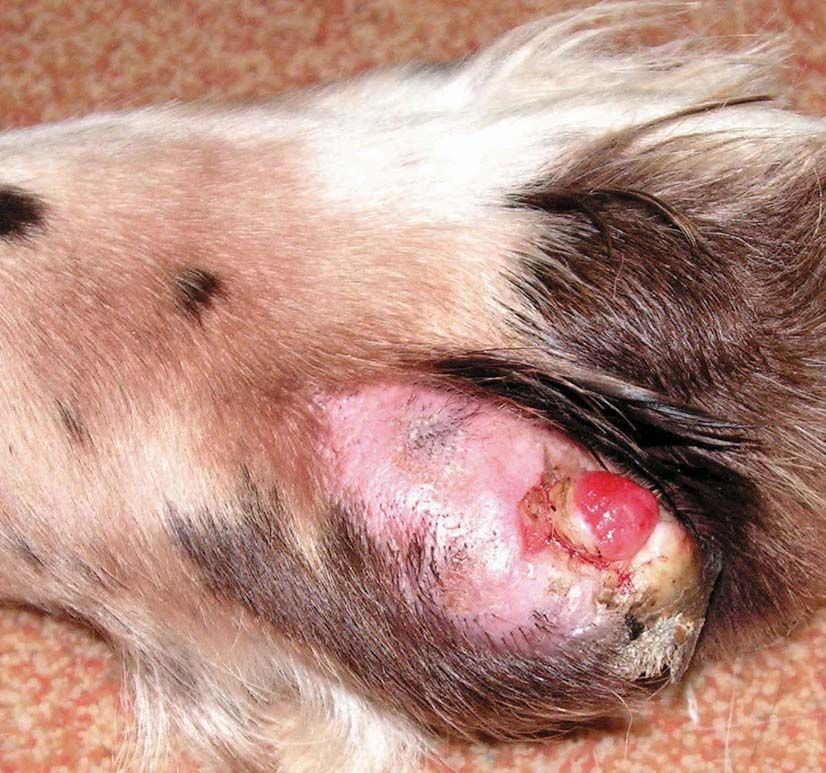
อาการคัน (pruritus) เป็นหนึ่งในข้อร้องเรียนหลักที่พบได้บ่อยในเวชปฏิบัติโรคผิวหนังของสัตว์เล็ก (small animal dermatology) 2 โดยในทางการแพทย์ของมนุษย์ (human medicine) อาการคันจะถูกจำแนกตามประเภท (เฉียบพลัน (acute), เรื้อรัง (chronic), เกี่ยวกับระบบประสาท (neuropathic), การรับรู้ที่ทำให้เกิดอาการคัน (pruriceptive) หรือจากจิตใจ (psychogenic)) หรือการแสดงทางคลินิก (clinical presentation) (ทางผิวหนัง (dermatological), ทั่วร่างกาย (systemic), ทางระบบประสาท (neurological), ทางจิตใจ (psychogenic), แบบผสม (mixed) หรืออื่นๆ) 1,6,7 แต่ยังไม่มีการจัดหมวดหมู่อาการคันที่ชัดเจนสำหรับสัตว์ ถึงแม้ว่าจะมีการอธิบายสาเหตุทางผิวหนัง (รูปภาพที่ 1), ทางจิตใจ (รูปภาพที่ 2) และทางระบบประสาท (รูปภาพที่ 3) ไว้แล้ว 2,3 โดยทั่วไปแล้วอาการคันมักเกี่ยวข้องกับสาเหตุทางผิวหนัง (dermatological etiology) แต่อย่างไรก็ตามความรู้สึกที่สัตว์ประสบนั้นไม่สามารถระบุได้อย่างชัดเจน 3 ซึ่งในความเป็นจริงแล้ว ในมนุษย์จะสามารถอธิบายความรู้สึกที่หลากหลายได้ดีกว่า เช่น อาการแสบร้อน (burning) อาการรู้สึกเสียวซ่า (tingling) อาการปวดแปลบ (stinging) หรืออาการชา (numbness) 1 ที่ก็อาจทำให้สัตว์เกาหรือกัดได้เช่นกัน 3

สัญญาณของอาการคัน (signs of pruritus) เป็นผลทางสรีรวิทยา (physiological result) ของการตอบสนองโดยการเคลื่อนไหว (motor response) ที่เกิดจากการกระตุ้นทาลามัส (stimulation of the thalamus) การกระตุ้นทาลามัสจะแตกต่างกันไปขึ้นอยู่กับเซลล์ประสาท (neurons) ที่ถูกกระตุ้น ซึ่งอาจเกี่ยวข้องกับฮิสตามีน (histaminergic) หรือไม่เกี่ยวข้องกับฮิสตามีน (non-histaminergic) ก็ได้ 1,2,8 แม้ว่าจะมีสารสื่อ (mediators) หลายชนิดที่เกี่ยวข้องกับอาการคัน แต่มีสองวิถีประสาทสรีรวิทยา (neurophysiological pathways) ที่สำคัญในการส่งสัญญาณคันจากผิวหนังไปยังทาลามัส วิถีแรกคือเส้นทางที่ถูกกระตุ้นด้วยฮิสตามีน (histamine-stimulated pathway) ซึ่งเกี่ยวข้องกับเส้นใยประสาทรับความรู้สึกปฐมภูมิ (primary afferents) ที่ไม่ตอบสนองต่อสิ่งกระตุ้นเชิงกล (mechanical stimuli) และวิถีที่สองคือเส้นทางที่ไม่ขึ้นกับฮิสตามีน (histamine-independent pathway) ซึ่งเกิดจากการกระตุ้นตัวรับความรู้สึกเจ็บปวดที่ผิวหนัง (cutaneous nociceptors) 1,2,9 ทั้งนี้ตัวรับความรู้สึกคัน (pruriceptors) นั้นพบว่ามีอยู่ในผิวหนัง แต่ยังไม่ชัดเจนว่าตัวรับเหล่านี้จะแตกต่างจากตัวรับความรู้สึกเจ็บปวด (nociceptors) จริงหรือไม่ 9,10
เมื่อสารระคายเคือง (irritating substance) ทำให้เกิดปฏิกิริยาเฉียบพลันที่ผิวหนัง (sudden (acute) cutaneous reaction) ตัวรับความรู้สึกคัน (pruriceptors) จะถูกกระตุ้น ทำให้เซลล์ในบริเวณนั้นปล่อยสารกระตุ้นอาการคัน (pruritogenic substances) จำนวนมาก เซลล์ผิวหนังที่มีประสิทธิภาพที่สุดในการปล่อยสารเหล่านี้ (ฮิสตามีน (histamine), ไซโตไคน์ (cytokines), โปรตีเอส (proteases) และเคโมไคน์ (chemokines)) คือเซลล์เคอราติน (keratinocytes), แมสต์เซลล์ (mast cells) และเบโซฟิลล์ (basophils) ส่วนโมเลกุลสำคัญที่เกี่ยวข้องกับอาการคันเฉียบพลันคือฮิสตามีน ซึ่งจับกับตัวรับ (receptors) H1 และ H4 บนปลายประสาทฮิสตามีนิกอิสระ (free histaminergic nerve endings) 2,7,8 หากอาการคันและการอักเสบที่เกิดจากสิ่งกระตุ้นนั้นสามารถยับยั้งปัจจัยก่อโรค (suppressing the aggressor) ได้สำเร็จ อาการคันก็ไม่ควรแสดงเกินสองถึงสามวัน 7

อย่างไรก็ตามอาการคันเรื้อรัง (chronic pruritus) ซึ่งแตกต่างจากอาการคันเฉียบพลัน (acute pruritus) มักเกิดจากการกระตุ้นด้วยสารเคมีหรือการกระตุ้นเชิงกลที่ไม่เกี่ยวข้องกับฮิสตามีน (non-histaminergic chemical or mechanical stimuli) ซึ่งเกิดจากภาวะทางร่างกาย (systemic condition) หรือโรคผิวหนัง (skin disease) โดยเกี่ยวข้องกับเหตุการณ์ที่ซับซ้อนหลายอย่างที่เกิดขึ้นต่อเนื่องกันซึ่งนำไปสู่การปล่อยสารสื่อที่ทำให้เกิดอาการคัน (pruritogenic mediators) อย่างต่อเนื่อง 1,4 การสัมผัสกับสารที่ก่อให้เกิดอาการคันเป็นเวลานานอาจนำไปสู่ภาวะไวเกินส่วนปลาย (peripheral sensitization) หรือแม้แต่ภาวะไวเกินส่วนกลาง (central sensitization) 1,8 ปรากฏการณ์ภาวะไวเกินนี้หมายถึงการเพิ่มความไวต่อสิ่งกระตุ้นที่ทำให้เกิดอาการคันน้อยหรือไม่กระตุ้นให้เกิดอาการคัน (low-pruritic or non-pruritic stimuli) 1 ซึ่งในปัจจุบันยังไม่ได้มีการอธิบายไว้ในสุนัขหรือแมวอย่างชัดเจน อย่างไรก็ตามภาวะไวเกินส่วนปลายหรือส่วนกลางอาจมีความสำคัญหลังจากการสัมผัสกับสารสื่อการอักเสบ (inflammatory mediators) เป็นเวลานาน เนื่องจากอาจปรับเปลี่ยนเกณฑ์อาการคัน (pruritus threshold) ได้ โดยเฉพาะอย่างยิ่งในกรณีของโรคภูมิแพ้ (allergies) ในระดับส่วนปลาย (peripheral level) เกณฑ์นี้อาจถูกเปลี่ยนแปลงโดยกลไกต่างๆ เช่น การเพิ่มขึ้นของตัวรับความรู้สึกคันภายในผิวหนังชั้นกำพร้า (intraepidermal) หรือการเพิ่มขึ้นของจำนวนแมสต์เซลล์ 1,8,9,10,11 ในระดับส่วนกลาง (central level) อาการคันที่เกิดขึ้นอย่างต่อเนื่องอาจปรับเปลี่ยนการส่งสัญญาณคันตามไขสันหลัง (spinal cord) และวิถีสไปโนทาลามิก (spinothalamic pathway) รวมถึงเปลี่ยนแปลงการทำงานและโครงสร้างของสมอง 8,10,11
การทบทวนพยาธิสรีรวิทยาของอาการคันโดยย่อนี้อาจช่วยให้สัตวแพทย์เข้าใจว่าเหตุใดสัตว์หลายชนิดจึงไม่ตอบสนองต่อยาแก้แพ้ที่มีฤทธิ์ยับยั้งสารฮิสตามีน (antihistamines) ในกรณีของอาการคันเรื้อรังที่เกิดจากโรคภูมิแพ้หรือเหตุใดบางครั้งจึงจำเป็นต้องใช้ยาแก้คันหลายชนิดร่วมกัน
แนวทางโดยรวมต่ออาการคัน
เมื่อเผชิญกับกรณีของอาการคัน ขั้นตอนแรกควรเป็นการรวบรวมประวัติสัตว์ป่วยให้สมบูรณ์ ซึ่งอาจรวมถึงแบบสอบถามมาตรฐานที่เกี่ยวข้องกับโรคผิวหนัง (รูปภาพที่ 4) และข้อมูลเกี่ยวกับระบบอื่นๆ (ตัวอย่างเช่น หากสุนัขเลียขามากเกินไป อาจเป็นสัญญาณของอาการปวดจากโรคข้อเสื่อมแทนที่จะเป็นอาการคัน) การใช้มาตรวัดด้วยสายตา (visual analogue scale) (รูปภาพที่ 5) ซึ่งให้เจ้าของประเมินระดับความรุนแรงของอาการคันโดยการทำเครื่องหมายบนเส้นว่าพวกเขารู้สึกว่าอาการคันของสัตว์ป่วยรุนแรงแค่ไหน ซึ่งสามารถช่วยได้มากทั้งในการตรวจครั้งแรกและการติดตามอาการ ข้อมูลพื้นฐานอื่นๆ เช่น อายุที่เริ่มมีอาการแสดงทางคลินิกและสายพันธุ์เนื่องจากในบางครั้งสามารถช่วยในการวินิจฉัยได้ ตัวอย่างเช่น การคันหลอกด้านข้างลำตัว (lateral phantom scratching) ที่บริเวณคอในสุนัขพันธุ์ Cavalier King Charles Spaniel เป็นอาการที่บ่งชี้ถึงโรคหูชั้นกลางอักเสบชนิดจากสารคัดหลั่งชนิดปฐมภูมิ (primary secretory otitis media) ซึ่งมักเกี่ยวข้องกับโรคโพรงน้ำไขสันหลังโป่งพอง (syringomyelia) 12 ในทำนองเดียวกัน การดูดสีข้าง (flank sucking) ในสุนัขพันธุ์ Doberman Pinscher อายุน้อยอาจบ่งชี้ถึงความผิดปกติทางพฤติกรรม (behavioral disorder) 3,13

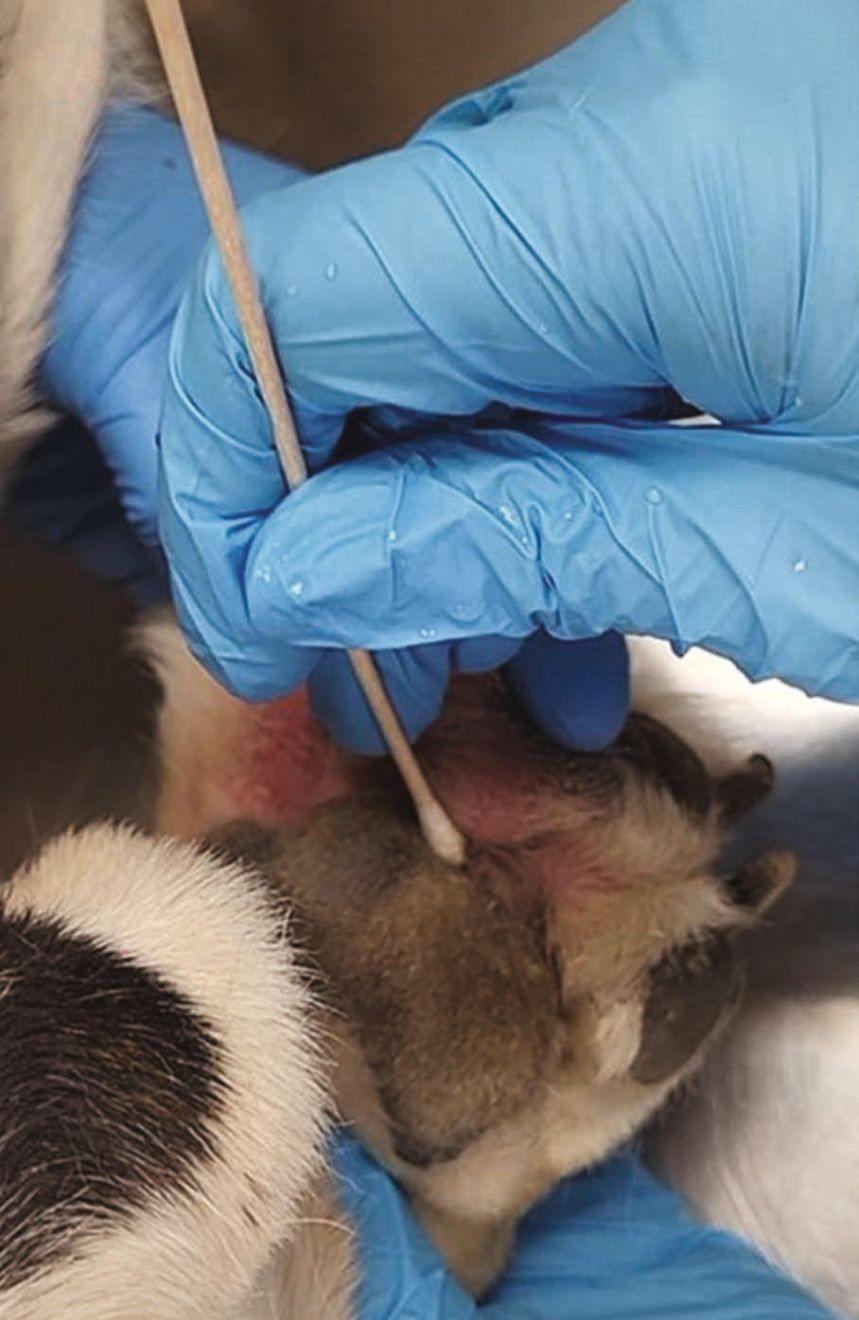
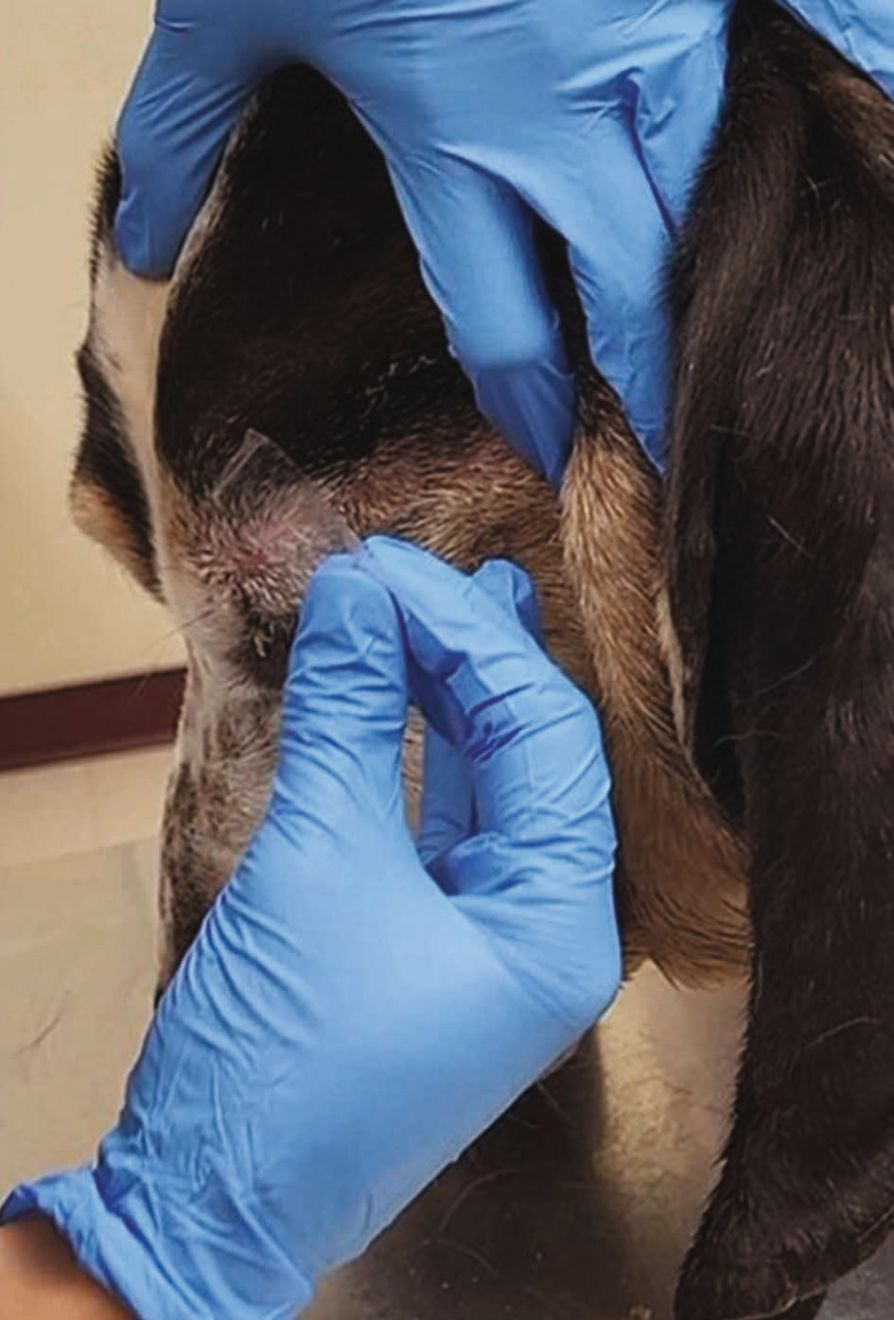
เมื่อการตรวจเสร็จสิ้นแล้ว สัตวแพทย์ควรกำจัดสาเหตุที่พบได้บ่อยที่สุดออกไป ซึ่งรวมถึงการติดเชื้อที่ผิวหนัง (skin infections) (แบคทีเรียและเชื้อรา) ปรสิตภายนอก (ectoparasites) และภาวะภูมิไวเกิน (hypersensitivities) ที่ผิวหนังที่เกี่ยวข้องกับอาหารหรือสารก่อภูมิแพ้ในสิ่งแวดล้อม 14,15 สิ่งนี้ต้องอาศัยแนวทางที่เข้มงวด โดยทำตามขั้นตอนที่เป็นเหตุเป็นผล เพื่อให้แน่ใจว่าได้ยืนยันหรือตัดสาเหตุของการติดเชื้อที่ผิวหนังหรือปรสิตภายนอกออกไปก่อน จากนั้นจึงค่อยพิจารณาเรื่องภูมิแพ้อาหารและภูมิแพ้จากสิ่งแวดล้อมต่อไป โดยหากมีรอยโรคตุ่มหนอง (pustules) ผื่นที่ขอบลอก (collarettes) หรือรอยโรคที่มีสะเก็ด (crusted) รอยถลอกตื้นๆ (eroded) หรือแผลเปื่อย (ulcerated) การตรวจทางเซลล์วิทยา (cytological examination) อย่างง่าย (รูปภาพที่ 7) ที่บริเวณรอยโรคนั้นจะมีความจำเป็นอย่างยิ่ง ซึ่งสิ่งนี้จะช่วยให้สัตวแพทย์สามารถระบุการติดเชื้อแบคทีเรีย (เช่น Staphylococcus) หรือเชื้อรา (เช่น Malassezia, Candida) หรือการเจริญมากเกินไป (overgrowth) ที่อาจเป็นสาเหตุของอาการคันหรือเป็นปัจจัยเสริม (contributing factor) ได้ 2,14,15 ในกรณีที่ผิวหนังมีผื่นแดง (erythema) ไม่ว่าจะเกี่ยวข้องกับตุ่ม (papules), บริเวณขนร่วง (alopecia), สิวหัวดำ (comedones), หรือรอยโรคที่มีสะเก็ดหรือผิวหนังลอกเป็นขุย (crusty or scaly lesion) ผู้เขียนจะแนะนำให้ตรวจหาปรสิตภายนอกโดยใช้การขูดผิวหนัง (skin scrapings), ใช้หวีสางหมัด (flea comb), เทปกาว (tape-test) หรือการย้อมสเมียร์ด้วยน้ำมัน (oil smear) (สำหรับหู) 2,14,15 ทั้งนี้บางครั้งการตรวจอาจไม่พบความผิดปกติ แต่มีวิธีเดียวที่จะยืนยันหรือตัดการวินิจฉัยสมมติฐานนี้ได้นั่นก็คือการทดลองรักษา (trial course of treatment) ด้วยยากำจัดปรสิตวงกว้าง (broad-spectrum antiparasitic) 14

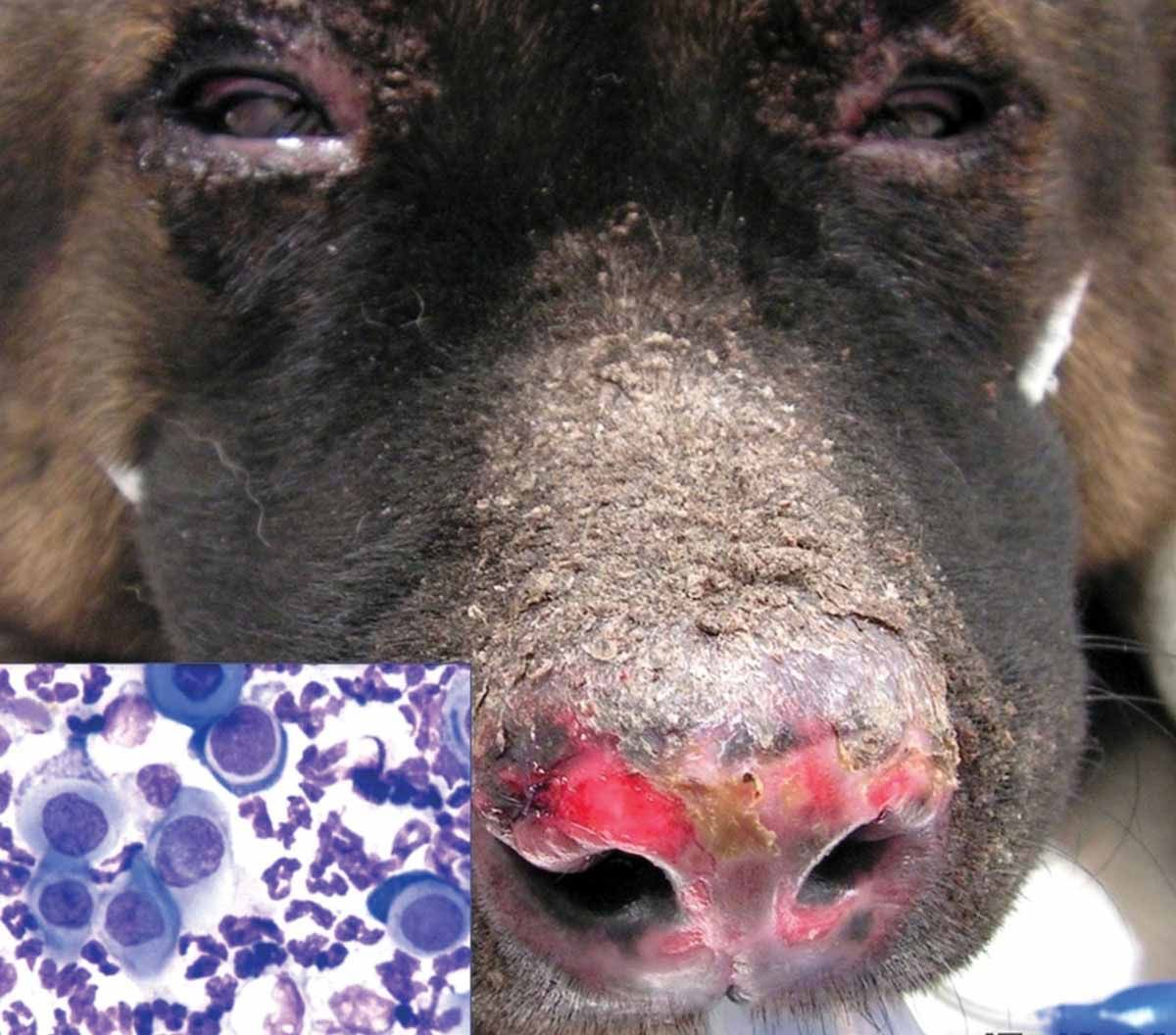
การทดสอบวินิจฉัย (diagnostic tests) อื่นๆที่มีประโยชน์ ได้แก่ โคมไฟอัลตราไวโอเลต (Wood’s lamp) การเพาะเชื้อรา (fungal culture test) หรือการทดสอบปฏิกิริยาลูกโซ่พอลิเมอเรส (polymerase chain reaction (PCR)) สำหรับเชื้อราผิวหนัง (dermatophytes) การเพาะเชื้อแบคทีเรีย (bacterial culture) และการตัดชิ้นเนื้อผิวหนังเพื่อวินิจฉัย (skin biopsies) 2,15 อย่างไรก็ตามการตัดชิ้นเนื้อผิวหนังไม่ค่อยมีประโยชน์ในการวินิจฉัยสาเหตุของอาการคันผิวหนัง ดังนั้นจึงควรสงวนไว้สำหรับกรณีทางคลินิกที่ผิดปกติ (atypical clinical cases) หรือในกรณีที่สัตว์ไม่ตอบสนองต่อการรักษาด้วยยาปฏิชีวนะหรือยากำจัดปรสิต และไม่สามารถทดสอบภาวะภูมิไวเกินที่ผิวหนัง (skin hypersensitivity test) ได้ นอกจากนี้แนะนำให้มีการตัดชิ้นเนื้อสำหรับภาวะผิวหนังที่สงสัยว่าเกิดจากภาวะภูมิคุ้มกันทำลายตนเอง (เช่น pemphigus foliaceus) (รูปภาพที่ 8) หรือเนื้องอก (tumor) (เช่น cutaneous epitheliotropic lymphoma) 2,15
เมื่อการติดเชื้อที่ผิวหนังหายและกำจัดปรสิตภายนอกได้แล้ว ภาวะภูมิไวเกิน (hypersensitivity) ที่อาจเกิดขึ้นสามารถตรวจสอบได้โดยการควบคุมอาหาร (elimination diet) เป็นเวลา 8 สัปดาห์ การควบคุมอาหารหมายถึงการเปลี่ยนมาให้อาหารของสัตวแพทย์ที่มีแหล่งโปรตีนไฮโดรไลซ์ (hydrolyzed protein) (โดยเฉพาะอย่างยิ่งแหล่งโปรตีนที่สัตว์ไม่เคยกินมาก่อน) หรืออีกทางเลือกหนึ่งคือการใช้อาหารที่มีแหล่งโปรตีนใหม่ (new source of protein) สำหรับสัตว์แต่ละตัว แต่โปรดตระหนักไว้เสมอว่าอาจมีการแสดงปฏิกิริยาข้ามกัน (cross-reactions) ระหว่างแหล่งโปรตีนจากสัตว์ที่แตกต่างกันหลายชนิดได้ การทดสอบภูมิแพ้ (allergy test) (ไม่ว่าจะเป็นแบบสะกิดผิวหนัง (intradermal) หรือตรวจจากเลือด (serological)) ควรเป็นขั้นตอนสุดท้ายในกระบวนการตรวจสอบหากอาการคันยังคงอยู่แม้จะมีการควบคุมอาหารแล้วก็ตาม สัตวแพทย์ควรสังเกตว่าการวินิจฉัยโรคผิวหนังอักเสบจากภูมิแพ้ (atopic dermatitis) จะขึ้นอยู่กับข้อมูลพื้นฐาน ประวัติสัตว์ป่วย และภาพทางคลินิก (clinical picture) ที่เข้ากันได้กับภาวะภูมิไวเกินในกรณีที่ไม่มีการติดเชื้อ ติดปรสิตภายนอกหรือปฏิกิริยาไม่พึงประสงค์จากอาหาร (adverse food reactions) การทดสอบภูมิแพ้ (allergy testing) นั้นมีวัตถุประสงค์เพียงเพื่อระบุสารก่อภูมิแพ้ในสิ่งแวดล้อมที่อาจเป็นสาเหตุ เพื่อที่จะสามารถเริ่มต้นการรักษาด้วยภูมิคุ้มกันบำบัดด้วยวัคซีนภูมิแพ้ (allergen immunotherapy) ได้ 14,15
การจัดการอาการคัน: แนวคิดทั่วไป
สาเหตุหลักของอาการคันสามารถแบ่งออกเป็นสี่ประเภทหลัก ได้แก่ ปรสิต, ภาวะผิวหนังอักเสบ (inflammatory skin conditions) (ติดเชื้อ (infectious) ระคายเคือง (irritants) และภาวะภูมิคุ้มกันทำลายตนเอง (autoimmune) หรือภาวะที่เกี่ยวข้องกับภูมิคุ้มกัน (immune-mediated conditions)) ภูมิแพ้ (allergies) และความผิดปกติของระบบประสาท (neuropathies)/เนื้องอก (neoplasms) 2,15 ซึ่งสาเหตุเหล่านี้ไม่ได้แยกจากกันโดยเด็ดขาด และเป็นไปได้ที่อาการคันจะเกิดจากสองภาวะที่แยกกันพร้อมๆกัน วิธีที่ดีที่สุดในการควบคุมอาการคันคือการกำจัดสารที่ก่อให้เกิดอาการ (causative agent) ออกจากสิ่งแวดล้อม การระบุและกำจัดสารระคายเคือง (การสัมผัสกับพืชมีพิษหรือสารเคมี; สิ่งแปลกปลอม; แชมพูหรือครีมกันแดดที่ใช้อยู่ในปัจจุบัน สเปรย์ฆ่าแมลงหรือผงฆ่าแมลง ปลอกคอกำจัดหมัด (flea collar) ฯลฯ) นั้นอาจรักษาอาการให้หายได้ ในทำนองเดียวกันยาต้านจุลชีพ (antimicrobials) และยากำจัดปรสิต (antiparasitics) จะเป็นการรักษาอาการคันที่ดีที่สุดหากมีการติดเชื้อที่ผิวหนังและ/หรือมีปรสิตภายนอกอยู่ ส่วนในกรณีของภูมิแพ้ผิวหนัง (skin allergy) รวมถึงภูมิแพ้จากน้ำลายหมัด (flea bite allergies) โรคผิวหนังอักเสบจากภูมิแพ้ (atopic dermatitis) และปฏิกิริยาไม่พึงประสงค์จากอาหาร (adverse food reactions) การหลีกเลี่ยงสารก่อภูมิแพ้จะสามารถรักษาอาการให้หายได้ 16 การจัดการหมัดอย่างเข้มงวด (aggressive flea management) ในกรณีของโรคผิวหนังอักเสบจากการแพ้หมัด (flea allergy dermatitis) และการควบคุมอาหาร (diet control) ในกรณีของปฏิกิริยาไม่พึงประสงค์จากอาหาร จะสามารถช่วยควบคุมอาการคันได้ แต่หากเกี่ยวข้องกับสารก่อภูมิแพ้ในสิ่งแวดล้อม (environmental allergens) การหลีกเลี่ยงสารก่อภูมิแพ้นั้นแทบไม่สามารถทำได้ ในกรณีนี้สัตวแพทย์ควรกำหนดกลยุทธ์ระยะยาวอื่นๆ (long-term strategies) รวมถึงการรักษาด้วยภูมิคุ้มกันบำบัดด้วยวัคซีนภูมิแพ้ (allergen immunotherapy) ยาแก้คันกลุ่มสเตียรอยด์หรือไม่ใช่สเตียรอยด์ (steroidal or non-steroidal antipruritics) และการบำบัดด้วยชีวภาพ (biological therapies) 16 สาเหตุที่เป็นไปได้ของภูมิแพ้ผิวหนัง ได้แก่ ภาวะภูมิไวเกินจากยา (drug hypersensitivity) และโรคผิวหนังอักเสบจากการสัมผัสสารก่อภูมิแพ้ (allergic contact dermatitis) ซึ่งในกรณีเหล่านี้ การหยุดยาหรือการกำจัดสารหรือวัตถุที่เป็นสาเหตุควรจะต้องทำให้อาการคันสิ้นสุดลง สุดท้ายนี้ในกรณีที่สงสัยว่ามีภาวะทางจิตใจหรือเกี่ยวข้องระบบประสาท (psychogenic or neurogenic conditions) การรักษาที่แนะนำ ได้แก่ การบำบัดพฤติกรรม (behavioral therapies) (เช่น ยาต้านซึมเศร้า (antidepressants) กลุ่ม tricyclic หรือ selective serotonin reuptake inhibitors 2,8) หรือการรักษาที่มุ่งเป้าไปที่วิถีระบบประสาทส่วนปลายหรือส่วนกลาง (peripheral or central neurological pathways) (เช่น gabapentin หรือ pregabalin) 2,8,9
การตัดชิ้นเนื้อผิวหนังไม่ค่อยมีประโยชน์ในการวินิจฉัยสาเหตุของอาการคันผิวหนัง ดังนั้นจึงควรสงวนไว้สำหรับกรณีทางคลินิกที่ผิดปกติ (atypical clinical cases) หรือในกรณีที่สัตว์ไม่ตอบสนองต่อการรักษาด้วยยาปฏิชีวนะหรือยากำจัดปรสิต และไม่สามารถทดสอบภาวะภูมิไวเกินที่ผิวหนัง (skin hypersensitivity test) ได้
การรักษาอาการคัน
อาการคันเฉียบพลัน
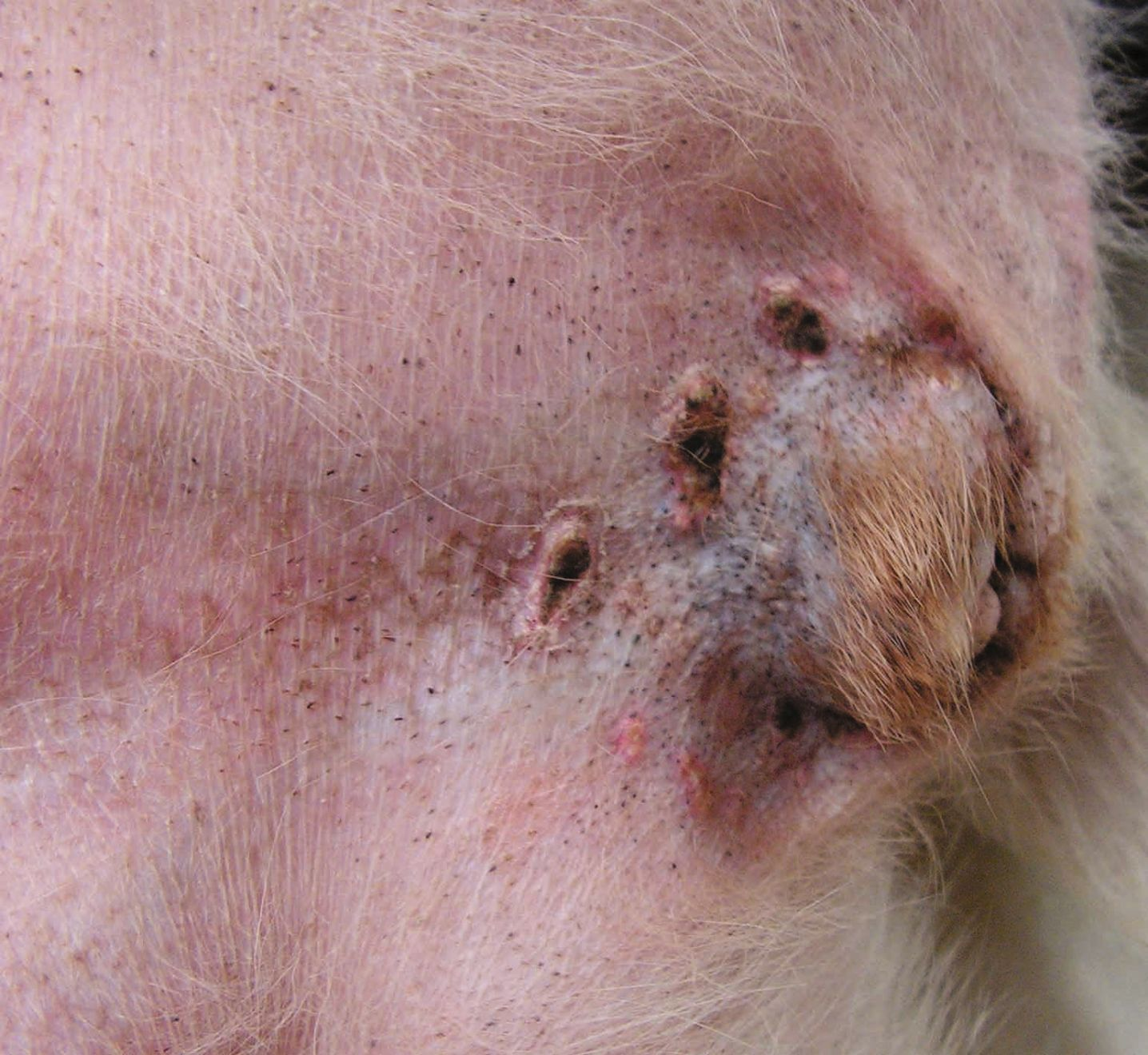
ยารักษาอาการคันหรือยาแก้คัน (antipruritic drugs) นั้นมีประโยชน์ในระยะสั้นเพื่อบรรเทาอาการไม่สบายของสัตว์อย่างรวดเร็ว ในขณะที่สัตวแพทย์พยายามระบุและควบคุมสารที่ก่อให้เกิดอาการ โดยการรักษาที่มีประสิทธิภาพที่สุดมักจะเป็นยาในกลุ่มกลูโคคอร์ติคอยด์ (glucocorticoids) ทั้งชนิดทาหรือชนิดรับประทาน (ในขนาดยาต้านการอักเสบ (anti-inflammatory dose)) เนื่องจากมีฤทธิ์ต้านการอักเสบที่มีประสิทธิภาพสูงและออกฤทธิ์ได้อย่างรวดเร็ว นอกจากนี้ยาในกลุ่มนี้ยังออกฤทธิ์ครอบคลุมในหลายส่วนของกระบวนการอักเสบ (inflammatory cascade) และวิถีการเกิดอาการคัน (pruritus pathways) เพราะฉะนั้นจึงมีประสิทธิภาพเป็นพิเศษในกรณีกลุ่มอาการทางผิวหนังที่มีลักษณะอาการคันและการอักเสบ (pruritic inflammatory dermatosis) หากใช้อย่างระมัดระวัง 2,16,17,18 อย่างไรก็ตาม ยาในกลุ่มคอร์ติโคสเตียรอยด์ (ทั้งชนิดทาและชนิดรับประทาน) นั้นมีผลข้างเคียงหลายอย่าง (ตารางที่ 1) โดยเฉพาะอย่างยิ่งเมื่อใช้ต่อเนื่องเป็นเวลานาน (รูปภาพที่ 9)
ตารางที่ 1 แสดงผลข้างเคียงที่รายงานหลังจากการให้ยาในกลุ่มคอร์ติโคสเตียรอยด์ชนิดรับประทานและชนิดทา
| ระบบ | ผลข้างเคียง |
|---|---|
| ระบบผิวหนัง |
|
| ระบบหัวใจและหลอดเลือด/เมตาบอลิซึม |
|
| ระบบต่อมไร้ท่อ |
|
| ระบบทางเดินอาหาร |
|
| ระบบกล้ามเนื้อและโครงกระดูก |
|
| อื่นๆ |
|
อาการคันเรื้อรัง
ไม่มีวิธีแก้ปัญหาเดียวที่สามารถควบคุมอาการคันทุกประเภทได้อย่างมีประสิทธิภาพ การศึกษาที่ได้รับการตีพิมพ์ส่วนใหญ่ที่ค้นคว้าเกี่ยวกับการรักษาอาการคันได้มุ่งเน้นไปที่โรคผิวหนังอักเสบจากภูมิแพ้ (allergic dermatitis) และได้พิจารณาเป้าหมายการรักษาที่หลากหลาย โดยพบว่าไซโตไคน์ (cytokines) ที่มีศักยภาพในการกระตุ้นอาการคันในโรคผิวหนังอักเสบภูมิแพ้ในสุนัข ได้แก่ interleukins (IL); IL-4, IL-13, IL-31 และ IL-33, และ thymic stromal lymphopoietin (TSLP) 1,7,16,19 โดยสารหลังสุดนี้เชื่อมโยงกับการตอบสนองทางภูมิคุ้มกันประเภทที่ 2 (type-2 immunological response) (เซลล์ลิมโฟไซต์ทีเฮลเปอร์ชนิดที่สอง (type 2 T helper lymphocytes)) (ในขณะที่ในแมว ซึ่งมีการศึกษาน้อยกว่านั้นจะพบว่าฮิสตามีน (histamine) IL-4 และ IL-31 จะเป็นสารสื่อที่อาจเป็นสาเหตุของอาการคัน 16,20
ในอาการคันเรื้อรังที่เกิดจากภาวะภูมิแพ้ แม้ว่าการรักษาด้วยยาทาเฉพาะที่ (topical treatments) เช่น ยาในกลุ่ม glucocorticoids และ tacrolimus 0.1% จะมีประสิทธิภาพ แต่การใช้มักถูกจำกัดด้วยขนของสัตว์ ขนาดของบริเวณที่ต้องรักษาและพฤติกรรมการเลียขน (grooming behavior) (แม้จะพบในแมวได้บ่อยกว่า) 2,18,21 ในกรณีของอาการคันเรื้อรังและอาการคันทั่วตัว ผู้เขียนจะแนะนำให้ใช้การรักษาทางระบบ (systemic treatment) มากกว่า การรักษาอาการคันทางระบบ (systemic antipruritic treatments) ที่ใช้บ่อยที่สุดคือยาในกลุ่ม glucocorticoids, oclacitinib, cyclosporine และ lokivetmab (ตารางที่ 2)
ตารางที่ 2 การรักษาอาการคันทางระบบ (systemic antipruritic treatments) เพื่อจัดการอาการคันในสุนัข โดยเฉพาะอย่างยิ่งสำหรับภาวะภูมิไวเกินที่ผิวหนัง (cutaneous hypersensitivity)
| การรักษา | ขนาดยา |
|---|---|
| Predniso(lo)ne/ Methylprednisolone |
0.5 มก./กก. ทางการกิน ทุก 24 ชั่วโมงจนกว่าจะควบคุมอาการคันได้ จากนั้นค่อยๆลดความถี่ในการให้ยาและขนาดยาลงจนกว่าจะพบขนาดยา/ความถี่ที่เหมาะสมที่จะสามารถควบคุมอาการได้ |
| Oclacitinib | 0.4-0.6 มก./กก. ทางการกิน ทุก 12 ชั่วโมง เป็นเวลา 14 วัน จากนั้นปรับเป็นทุก 24 ชั่วโมง โดยสามารถเริ่มต้นด้วยการให้ทุก 24 ชั่วโมงในกรณีที่สัตว์มีอาการคันเล็กน้อยถึงปานกลาง |
| Cyclosporine | 5 มก./กก. ทางการกิน ทุก 24 ชั่วโมง เป็นเวลา 4-6 สัปดาห์ ขนาดยาและ/หรือความถี่ในการให้ยาอาจปรับลดลงเป็นครั้งคราว และการให้แคปซูลแช่แข็ง (frozen capsules) หรือสารละลายแช่เย็น (chilled oral solution) จะช่วยลดผลข้างเคียงต่อระบบทางเดินอาหาร (gastrointestinal side effects) |
| Lokivetmab | 1-2 มก./กก. โดยการฉีดเข้าชั้นใต้ผิวหนัง (subcutaneous injection) ทุก 4 สัปดาห์หรือตามความจำเป็น |
Glucocorticoids
ยากลุ่มกลูโคคอร์ติคอยด์ชนิดรับประทานที่นิยมใช้กันมากที่สุดยังคงเป็น prednisone และ methylprednisolone โดยยาในกลุ่มนี้เป็นวิธีรักษาอาการคันที่ราคาไม่แพงและมีประสิทธิภาพสูงในการจัดการกับอาการคันเฉียบพลันและควบคุมโรคผิวหนังอักเสบเรื้อรัง (chronic dermatosis) ตราบใดที่ขนาดยา (dose) และความถี่ในการให้ยายังอยู่ในระดับต่ำ 2,17,19 ทั้งนี้สัตวแพทย์ควรหลีกเลี่ยงรูปแบบยาฉีดที่ออกฤทธิ์นาน (long-acting injectables) เนื่องจากมีผลข้างเคียงสูง
Oclacitinib
Oclacitinib เป็นตัวเลือกการรักษาหลักสำหรับอาการคันทั้งแบบเฉียบพลันและเรื้อรังในสุนัขที่มีอายุมากกว่า 12 เดือนเนื่องจากออกฤทธิ์ได้อย่างรวดเร็ว (ถึงระดับสูงสุดในพลาสมา (peak plasma) ได้ภายในหนึ่งชั่วโมง) โดยกลไกการออกฤทธิ์คือการยับยั้ง (inhibitory action) วิถี JAK-STAT (JAK-STAT pathway) ซึ่งจะเข้าไปรบกวนการทำงานของไซโตไคน์สำคัญที่เป็นสาเหตุของอาการคัน ได้แก่ IL-4, IL-13 และโดยเฉพาะอย่างยิ่ง IL-31 21
Cyclosporine
Cyclosporine จะยับยั้ง calcineurin ใน CD4+ T-lymphocytes ซึ่งเปลี่ยนแปลงการปล่อยไซโตไคน์ที่อาจก่อให้เกิดการอักเสบหรืออาการคัน (inflammatory or pruritogenic cytokines) ได้ โดย Cyclosporine ชนิดรับประทานนั้นมีข้อบ่งชี้ให้ใช้ในการควบคุมโรคผิวหนังอักเสบจากภูมิแพ้เนื่องจากยาส่งผลครอบคลุมในหลายส่วนของการตอบสนองทางภูมิคุ้มกัน (immune response) (ลดการสังเคราะห์ IL-2 และ IL-4เปลี่ยนแปลงจำนวนแมสต์เซลล์และปริมาณฮิสตามีน เปลี่ยนแปลงการอยู่รอด (survival) และการทำงาน (function) ของ eosinophils และลดระดับของ IL-31 ในซีรั่ม) 22,23 อย่างไรก็ตามจำเป็นต้องให้ยาต่อเนื่องเป็นเวลาอย่างน้อย 4 สัปดาห์จึงจะสังเกตเห็นการลดลงของอาการคันในสุนัข เพราะฉะนั้นยานี้จึงมีประโยชน์ในการรักษาภาวะเรื้อรังมากกว่า 2,17
Lokivetmab
Lokivetmab เป็นการบำบัดด้วยชีวภาพ (biological therapy) สำหรับสุนัขเท่านั้น โดยเป็นแอนติบอดีโมโนโคลนอล (monoclonal antibody) ที่ "ปรับให้เข้ากับสุนัข" (caninized) แล้ว ซึ่งมุ่งเป้าไปที่ IL-31 ที่หมุนเวียนอยู่ในกระแสเลือด ยาชนิดนี้มีประสิทธิภาพสูงในการควบคุมอาการคัน โดยเฉพาะอย่างยิ่งอาการคันที่เกี่ยวข้องกับโรคผิวหนังอักเสบจากภูมิแพ้ (atopic dermatitis) โดยการรักษานี้เกิดจากการค้นพบที่สำคัญ: คือบทบาทสำคัญของ IL-31 ในฐานะสารสื่อของอาการคันในโรคผิวหนังอักเสบจากภูมิแพ้ในสุนัข (canine atopic dermatitis) 21,24 นอกจากนี้ยังมีความปลอดภัยสูงและเท่าที่ทราบก็ยังไม่มีปฏิกิริยาระหว่างยาหรือโรคที่เกี่ยวข้อง การรักษานี้มีบ่งชี้สำหรับอาการคันเฉียบพลันหรือเรื้อรัง (เนื่องจากยาจะเริ่มออกฤทธิ์ภายในเวลาไม่ถึง 3 วัน) 21
Antihistamines
ด้วยเหตุผลต่างๆที่กล่าวถึงในข้างต้น ข้อดีของของยาในกลุ่ม antihistamines จึงมีน้อย โดยอย่างดีที่สุดคือสามารถใช้รักษาอาการคันเล็กน้อย (mild pruritus) ได้ สัตวแพทย์สามารใช้ยากลุ่มนี้ในการรักษาเป็นครั้งคราว (occasional treatment) หรือใช้รักษาเป็นประจำ (regular treatment) เมื่ออาการคันเฉียบพลันอยู่ภายใต้การควบคุมแล้ว (acute pruritus is under control) 2,17 นอกจากนี้ สัตวแพทย์มักจำเป็นต้องลองยาในกลุ่มนี้หลายๆชนิดเพื่อหายาที่เหมาะสมสำหรับสัตว์แต่ละตัว
อื่นๆ
Amitriptyline เป็นยาต้านซึมเศร้า (antidepressant) กลุ่ม tricyclic ที่มีฤทธิ์ยับยั้งสารฮิสตามีน (antihistamine) มีการทดสอบที่แสดงให้เห็นว่าสามารถควบคุมอาการคันได้อย่างน้อยบางส่วนในสุนัขประมาณร้อยละ 32 25 นอกจากนี้การรักษาอื่นๆก็ได้มีการศึกษาเช่นกัน (เช่น misoprostol, arofylline, pentoxifylline และ azathioprine) แต่ผลการศึกษาไม่ได้บ่งชี้ว่ามีประสิทธิภาพในการจัดการอาการคันที่ดี 2
สรุป
กุญแจสู่ความสำเร็จคือวิธีการที่เป็นระบบ (systematic approach) ที่ช่วยให้สามารถกำจัดสาเหตุต่างๆของอาการคันออกไปได้ทีละอย่าง การรักษาการสื่อสารที่ดีกับเจ้าของไว้และการใช้เครื่องมือทางคลินิก เช่น แผนภาพ (diagrams) อัลกอริทึม (algorithms) หรือเอกสารข้อมูล (information sheets) จะช่วยให้เจ้าของมีส่วนร่วมในกระบวนการรักษาและเข้าใจถึงขั้นตอนที่ต้องปฏิบัติตาม สัตวแพทย์ควรมีการตรวจและประเมินความรุนแรงของอาการคันเป็นประจำเพื่อให้แน่ใจว่าสัตว์ป่วยได้รับการวินิจฉัยและการรักษาที่เหมาะสมที่สุด โรคผิวหนังที่มีลักษณะอาการคันจะสามารถส่งผลกระทบอย่างรุนแรงต่อสุขภาพจิตและร่างกายของทั้งสัตว์ป่วยและเจ้าของได้ อีกทั้งความเข้าใจที่ดีขึ้นเกี่ยวกับพยาธิกำเนิด (pathogenesis) ของภาวะสัตว์และสารสื่ออาการคัน (mediators of pruritus) จะช่วยให้มั่นใจได้ว่าการรักษาที่มีอยู่หลากหลายวิธีจะถูกนำมาใช้อย่างมีประสิทธิภาพมากขึ้น และด้วยวิธีนี้เจ้าของสามารถมั่นใจได้ว่าสัตว์เลี้ยงของพวกเขาจะได้รับความสบายและคุณภาพชีวิตที่ดีขึ้นในที่สุด
Frédéric Sauvé
DVM, MSc, DES, Dip. ACVD, Department of Clinical Sciences, Faculty of Veterinary Medicine, Université de Montréal, Canada
Canada
After graduating from the Université de Montréal in 1996, Dr. Sauvé completed a Master’s degree in science before undertaking a residency program in veterinary dermatology at the same university. He obtained the American College of Veterinary Dermatology (ACVD) certification in 2004 and then worked as a clinical instructor at the Centre Hospitalier Universitaire Vétérinaire (CHUV) of the Faculty of Veterinary Medicine at the Université de Montréal. He is now associate professor and vice-dean of clinical affairs at the same institution. He is currently the immediate past president of the Canadian Academy of Veterinary Dermatology (CAVD).
References
- Cevikbas F, Lerner EA. Physiology and pathophysiology of itch. Physiol. Rev. 2020;100:945-982.
- Li C, Kim HJ, Back SK, et al. Common and discrete mechanisms underlying chronic pain and itch: Peripheral and central sensitization. Plugers Arch. 2021;473:1603-1615.
- Jin SY, Wang F. Sensitization mechanisms of chronic itch. Int. J. Dermatol. Venereol. 2019;2:211-215.
- Rusbridge C, McFadyen AK, Knower SP. Behavioral and clinical signs of Chiari-like malformation-associated pain and syringomelia in Cavalier King Charles spaniels. J. Vet. Intern. Med. 2019;33:2138-2150.
- Moon-Fanelli AA, Dodman NH, Cottam N. Blanket and flank sucking in Doberman Pinschers. J. Am. Vet. Med. Assoc. 2007;231:907-912.
- Hensel P, Santoro D, Favrot C, et al. Canine atopic dermatitis: detailed guidelines for diagnosis and allergen identification. BMC Vet. Res. 2015;11:196.
- Puchen-Haston C. Diagnostic approach to the pruritic dog. Todays Vet. Pract. 2021;May/June:71-81.
- Gedon NKY, Mueller RS. Atopic dermatitis in cats and dogs: A difficult disease for animals and owners. Clin. Transl. Allergy 2018;8:41.
- Olivry T, DeBoer DJ, Favrot C, et al. Treatment of canine atopic dermatitis: 2015 updated guidelines from the International Committee on Allergic Diseases of Animals (ICADA). BMC Vet. Res. 2015;11:210.
- Sauv F. Use of topical glucocorticoids in veterinary dermatology. Can. Vet. J. 2019;60:795-798.
- Nuttall TJ, Marsella R, Rosenbaum MR, et al. Update on pathogenesis, diagnosis and treatment of atopic dermatitis in dogs. J. Am. Vet. Med. Assoc. 2019;254:1291-1300.
- Miller WH, Griffin CE, Campbell KL. Structure and function of the skin and diagnostic methods. In: Muller and Kirks Small Animal Dermatology. 7th ed. St. Louis, Missouri: Elsevier Mosby, 2013;1-56,57-107.
- Halliwell R, Banovic F, Mueller RS, et al. Immunopathogenesis of the feline atopic syndrome. Vet. Dermatol. 2021;32:13-e4.
- Outerbridge CA, Jordan TJM. Current knowledge on canine atopic dermatitis: Pathogenesis and treatment. Adv. Small Anim. Care 2021;2:101-115.
- Guagure E, Steffan J, Olivry T. Cyclosporin A: A new drug in the field of canine dermatology. Vet. Dermatol. 2004;15:61-74.
- Otsuka A, Tanioka M, Nakagawa Y, et al. Effects of cyclosporine on pruritus and serum IL-31 levels in patients with atopic dermatitis. Eur. J. Dermatol. 2011;21:816-817.
- Furue M, Furue M. Interleukin-31 and pruritic skin. J. Clin. Med. 2021;10:1906.
- Miller WH, Scott DW, Wellington JR. Nonsteroidal management of canine pruritus with amitriptyline. Cornell Vet. 1992;82:53-57.
- Prlaud P, Gnirs K. Diagnostic du prurit alsionnel circonscrit. Point Vtrinaire 2006;264.
- Lerner EA. Pathophysiology of itch. Dermatol. Clin. 2018;36:175-177.
- Noli C, Colombo S, Cornegliani L, et al. Quality of life of dogs with skin disease and of their owners. Part 2: Administration of a questionnaire in various skin diseases and correlation to efficacy of therapy. Vet. Dermatol. 2011;22:344-351.
- Stnder S, Weisshaar E, Mettang T, et al. Clinical classification of itch: A position paper of the International Forum for the Study of Itch. Acta Derm. Venereol. 2007;87:291-294.
- Dong X, Dong X. Peripheral and central mechanisms of itch. Neuron. 2018;98:482-494.
- Yosopovitch G, Rosen JD, Hashimoto T. Itch: From mechanism to (novel) therapeutic approaches. J. Allergy Clin. Immunol. 2018;142:1375-1390.
- Schmelz M. Itch and pain. Neurosci. Biobehav. Rev. 2010;34:171-176.
Other articles in this issue
แบ่งปันบนโซเชียลมีเดีย