Como diagnosticar y tratar la dermatitis atópica en gatos
Escrito por Jennifer Schissler
El diagnóstico y el tratamiento del gato atópico puede resultar frustrante, pero en este artículo, Jennifer Schissler nos aclara algunos de los problemas que giran en torno a esta patología.
Article

Puntos clave
El diagnstico de dermatitis atpica felina se obtiene por exclusin y resulta esencial seguir un protocolo paso a paso.
Aunque el prurito no sea evidente, reconocer las lesiones caractersticas puede ayudar al veterinario a seguir los pasos adecuados para llegar al diagnstico.
El objetivo es aliviar el prurito manteniendo las dosis mnimas de corticoides en tratamientos crnicos.
Al requerir tratamiento de por vida, la comunicacin con el propietario es esencial.
Introducción
La dermatitis atópica felina es una enfermedad inflamatoria, casi sin excepción prurítica y con unas presentaciones clínicas características. Comparada con la dermatitis atópica canina, el cuadro clínico puede ser bastante diferente y la etiopatogenia es menos conocida, pero, al igual que en el perro, consiste en una reacción de hipersensibilidad a ciertos alérgenos del ambiente, incluyendo el polen, los ácaros del polvo y el moho. A diferencia de la dermatitis atópica de las personas y los perros, no está claro si la IgE desempeña un papel clave en la patogenia de la dermatitis atópica felina, por lo que publicaciones recientes defienden y promueven el uso del término “dermatitis por hipersensibilidad no inducida por pulgas ni alimentos” [1]. El término que describe la alergia cutánea en el gato está en evolución y entre las denominaciones más extendidas se encuentran los términos “atopia felina”, “síndrome atópico felino”, “dermatitis similar a la atopia felina” y “dermatitis atópica felina.” Para tener una mayor coherencia en todo el artículo, este último término es el que se utilizará a continuación.
Diagnóstico
La dermatitis atópica es un diagnóstico por exclusión. Las reacciones cutáneas adversas a los alimentos y la hipersensibilidad a la picadura de la pulga pueden presentarse con los mismos signos clínicos y pueden ser comorbilidades asociadas a la dermatitis atópica felina. Además, las infecciones secundarias por Staphylococcus y Malassezia pueden agravar la dermatitis y el prurito. Para evitar el uso innecesario y continuo de inmunosupresores hay que tener en cuenta las posibles infecciones e infestaciones, eliminándolas en su caso, así como realizar una prueba con una dieta de eliminación si los signos clínicos no son estacionales. Por tanto, es esencial seguir un protocolo paso a paso para obtener un diagnóstico con precisión y eficacia.
1. Evaluar y tratar cualquier infestación que se sospeche o conozca, así como asegurarse del correcto cumplimiento de las indicaciones para el control de pulgas.
2. Evaluar y tratar infecciones y asegurarse de la resolución citológica de la infección.
3. Realizar una prueba con una dieta de eliminación si el paciente presenta signos clínicos no estacionales.
En la dermatitis atópica no se observará una respuesta completa con estas medidas. Aunque la histopatología no permite diferenciar entre hipersensibilidad a la picadura de la pulga, reacción cutánea adversa al alimento y dermatitis atópica, las biopsias pueden apoyar el diagnóstico de hipersensibilidad en presentaciones clínicas ambiguas. Si el paciente presenta características equívocas o incompatibles en la historia o la presentación clínica, o no responde al tratamiento, se debe considerar remitir a un veterinario especialista en dermatología.
Es importante tener en cuenta que la administración de fármacos antipruriginosos durante el tratamiento de prueba mejora la calidad de vida del paciente y el cumplimiento por parte del propietario, pero es necesario interrumpir su administración para valorar la respuesta a las pruebas diagnósticas.
Signos clínicos y diagnóstico
La presentación clínica de la dermatitis atópica felina es muy variable en cuanto a las lesiones características, la distribución corporal y los posibles diagnósticos diferenciales. Los pacientes pueden presentar signos aislados o combinados. Mientras algunos gatos se arrancan el pelo y se rascan de forma agresiva, presentando excoriaciones, otros gatos ocultan el comportamiento asociado al prurito y el motivo de consulta es el desarrollo progresivo de una alopecia simétrica no inflamatoria.
Se reconocen cuatro patrones clínicos de hipersensibilidad cutánea en el gato: lesiones del complejo granuloma eosinofílico, dermatitis miliar, excoriaciones en la cabeza y cuello y alopecia simétrica.
Complejo granuloma eosinofílico
El complejo granuloma eosinofílico incluye diferentes tipos de lesiones: la úlcera indolente (úlcera del roedor), la placa eosinofílica y el granuloma eosinofílico (antiguamente también conocido como granuloma lineal o colagenolítico). Las úlceras indolentes se localizan en el labio superior y se presentan, uni o bilateralmente, como placas erosivas (Figura 1) que pueden progresar y deformar el labio superior al penetrar hacia la dermis, destruyendo toda la capa superficial. Las placas eosinofílicas se presentan como áreas prominentes, múltiples o solitarias, con lesiones erosivas húmedas y eritematosas bien delimitadas, localizadas generalmente en el abdomen (Figura 2). Los granulomas eosinofílicos suelen presentarse como placas o nódulos solitarios, eritematosos, alopécicos, localizados frecuentemente en la región inguinal y las extremidades posteriores, aunque también pueden afectar al mentón (Figura 3), la lengua, el paladar (Figura 4), y, en raras ocasiones, las almohadillas (Figura 5). El diagnóstico diferencial de estas lesiones incluye las neoplasias, la linfocitosis, la dermatitis por herpesvirus y las infecciones fúngicas o bacterianas profundas. Las lesiones del complejo granuloma eosinofílico muchas veces se diagnostican por su presentación e historia clínica; la histopatología puede confirmar el diagnóstico. Cabe señalar que la citología superficial de estas lesiones normalmente revela una inflamación supurativa o piogranulomatosa con cocos; los eosinófilos son menos numerosos y no siempre se encuentran de manera uniforme en la preparación. El tratamiento de infecciones secundarias por Staphylococcus con amoxicilina/clavulánico puede dar lugar a una importante mejoría clínica, lo que respalda la teoría de que estas bacterias están involucradas en el desarrollo, la progresión y la perpetuación de las lesiones [2]. Según la experiencia de la autora, aunque los antimicrobianos pueden ser útiles en muchos casos, no siempre son esenciales para la resolución de las lesiones del complejo granuloma eosinofílico y, la decisión de usarlos o no, debe basarse en la evaluación citológica (ver más adelante).

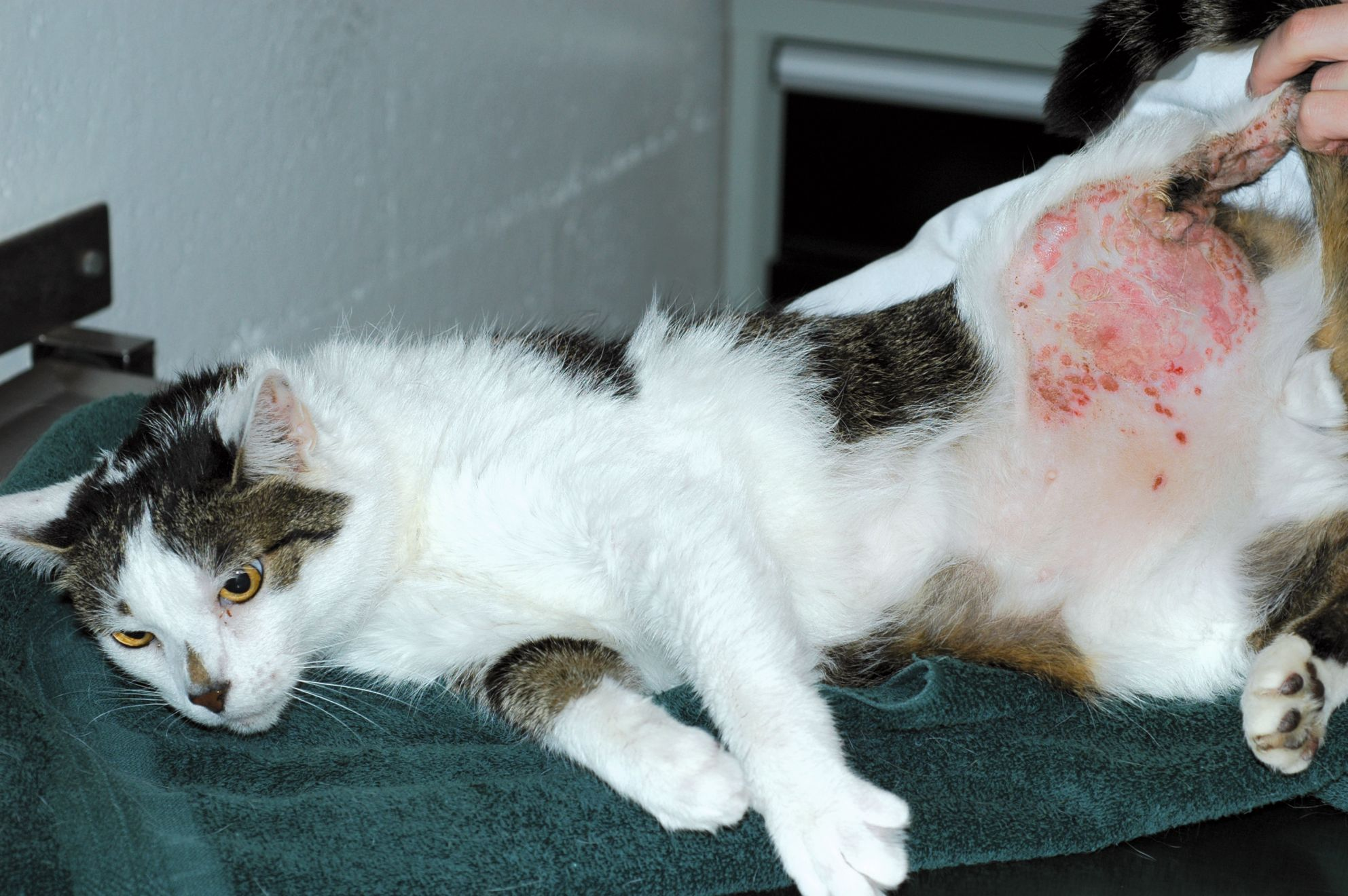

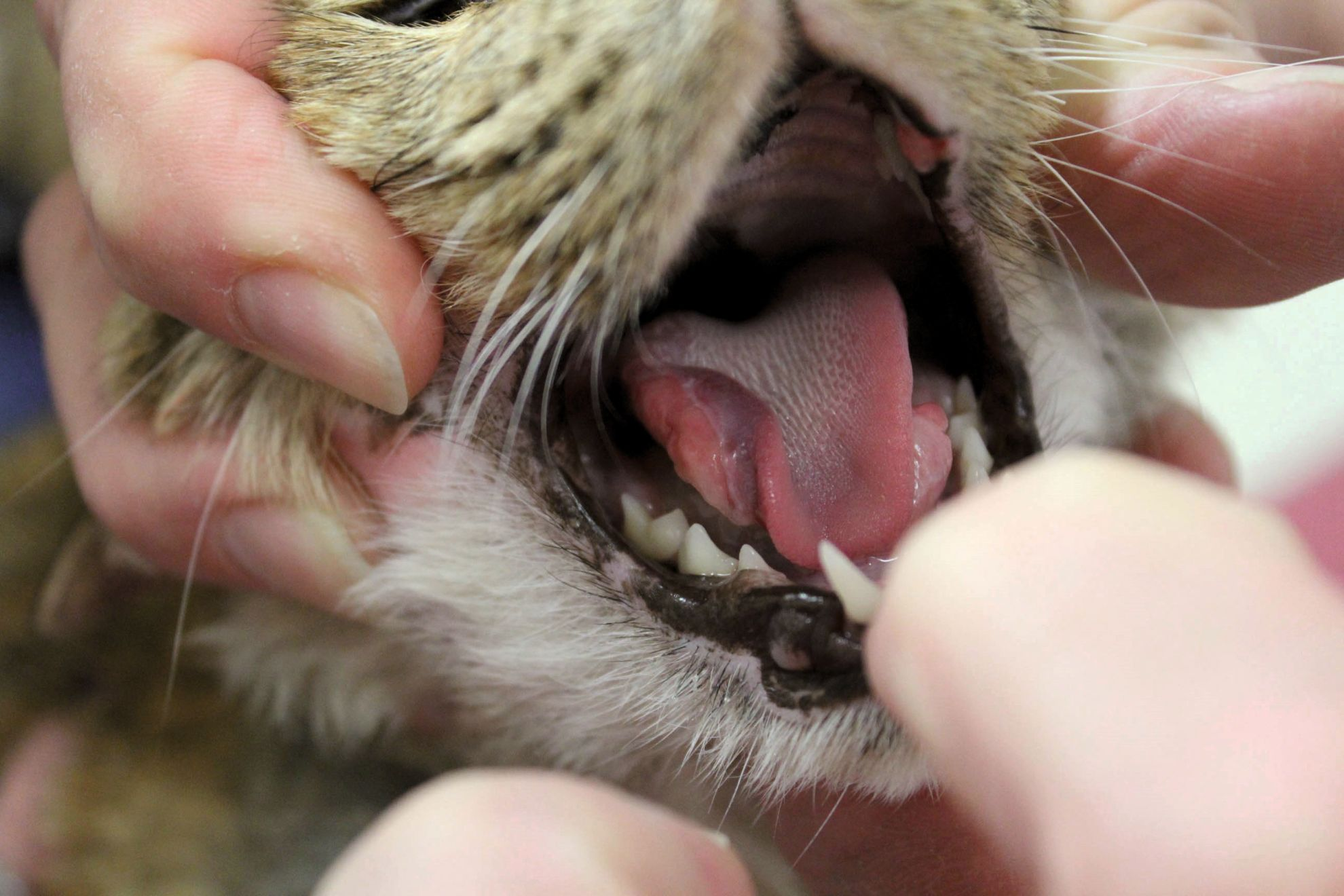
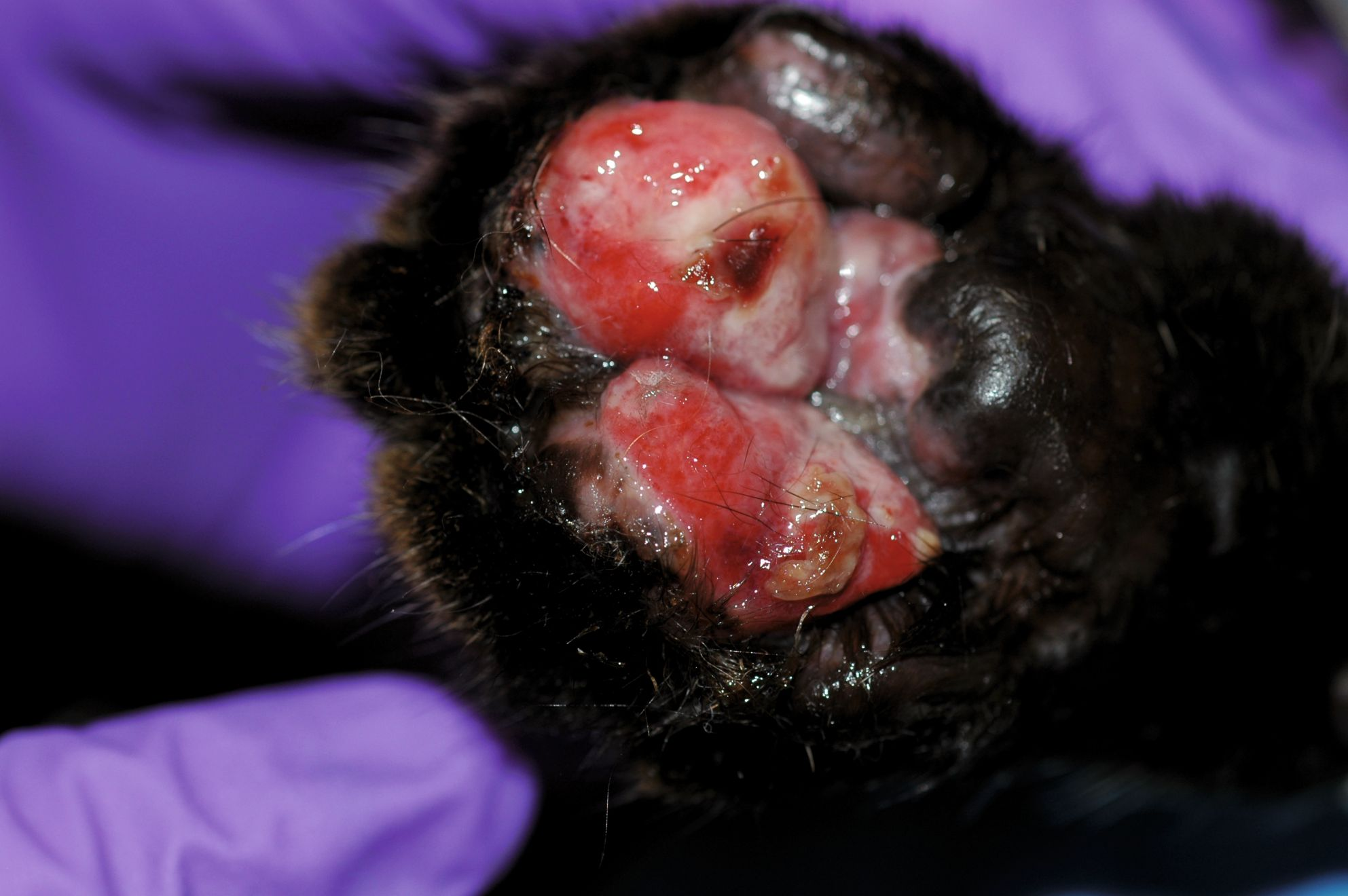
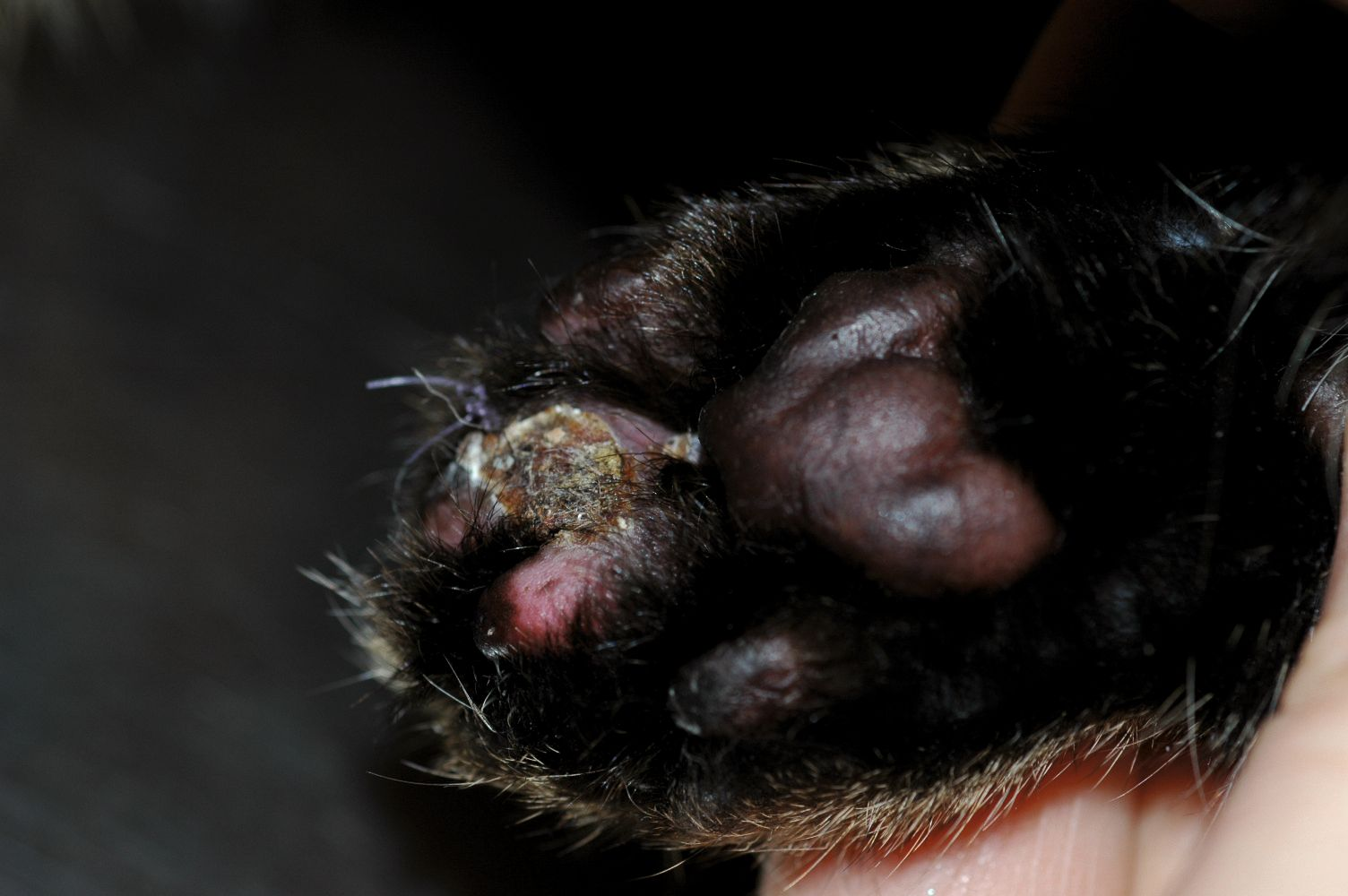
La dermatitis atópica es un diagnóstico por exclusión. Las reacciones cutáneas adversas a los alimentos y la hipersensibilidad a la picadura de la pulga pueden presentarse con los mismos signos clínicos y pueden ser comorbilidades asociadas a la dermatitis atópica felina.
Dermatitis miliar
Excoriaciones en la cabeza y el cuello
Alopecia simétrica del tronco y las extremidades
La alopecia psicógena forma parte del diagnóstico diferencial de gatos que se acicalan de forma excesiva y parece ser menos frecuente que la dermatitis [7]. El diagnóstico se obtiene por la falta de respuesta al tratamiento de D. gatoi, al control de pulgas, a la prueba con una dieta de eliminación y al tratamiento inmunomodulador [particularmente con glucocorticoides [7]], además de una historia clínica que pueda indicar ansiedad o condiciones de vida subóptimas, como la falta de enriquecimiento ambiental [8]. El diagnóstico también se puede respaldar por el resultado negativo de la biopsia, respecto a la hipersensibilidad, y por la respuesta al tratamiento con psicotrópicos y/o a la modificación ambiental. Aunque sea poco frecuente, cabe señalar que los gatos se pueden acicalar de forma excesiva como respuesta al dolor por una cistitis, una enfermedad inflamatoria intestinal, o una neuropatía periférica, por lo que, si la causa del acicalamiento sigue sin aclararse, se debe considerar la realización de una exploración física exhaustiva, con una anamnesis detallada y realizando pruebas diagnósticas adicionales.
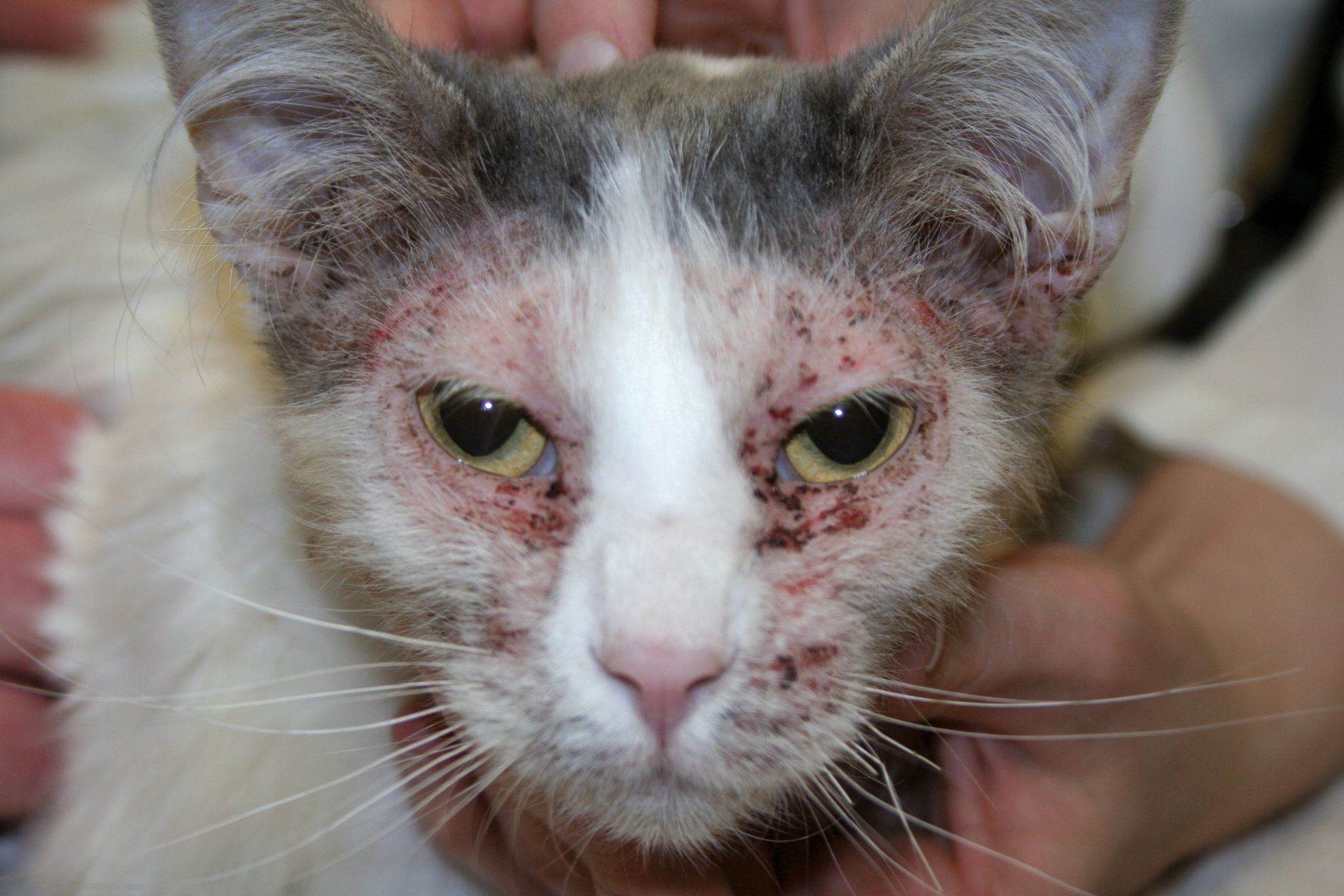
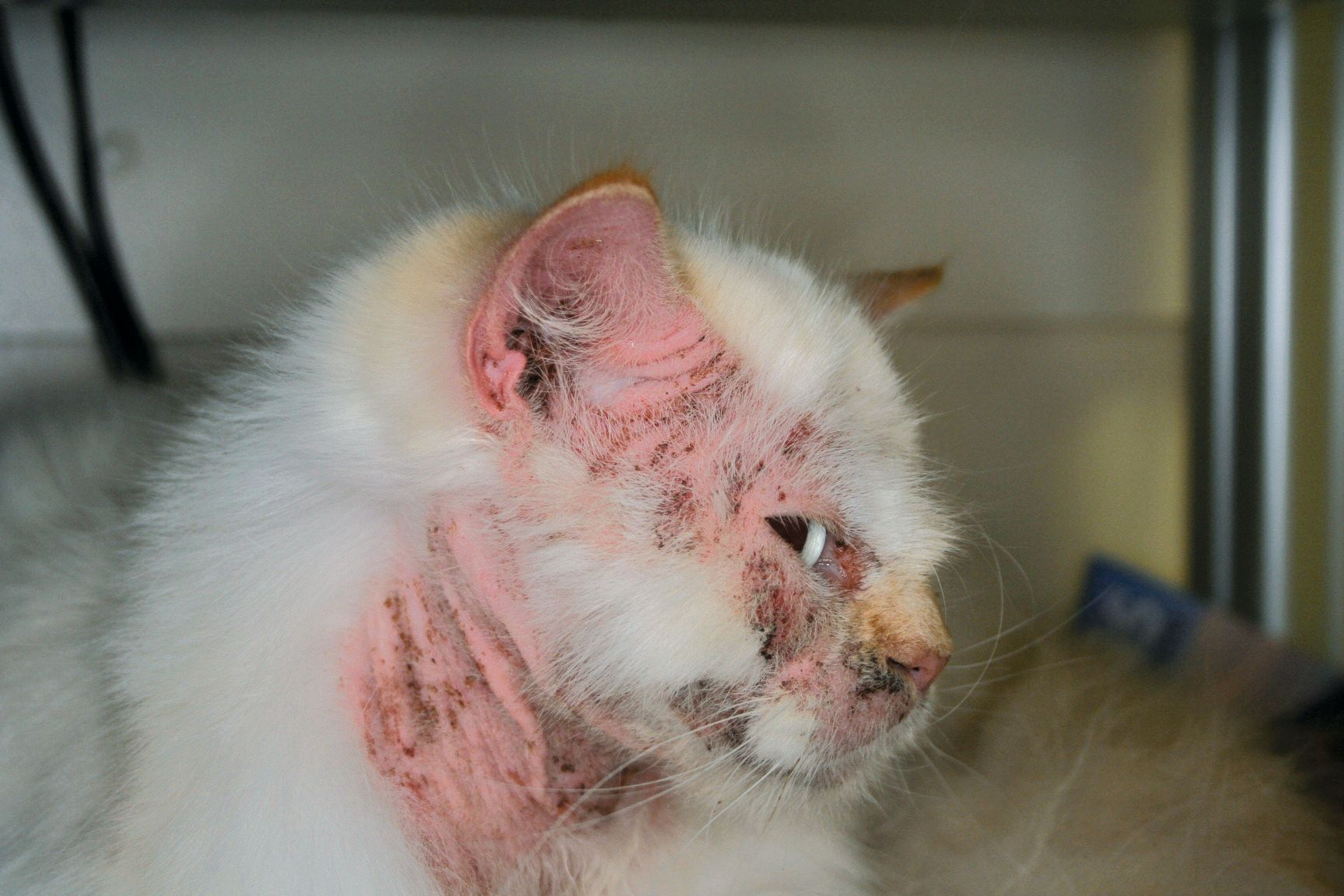
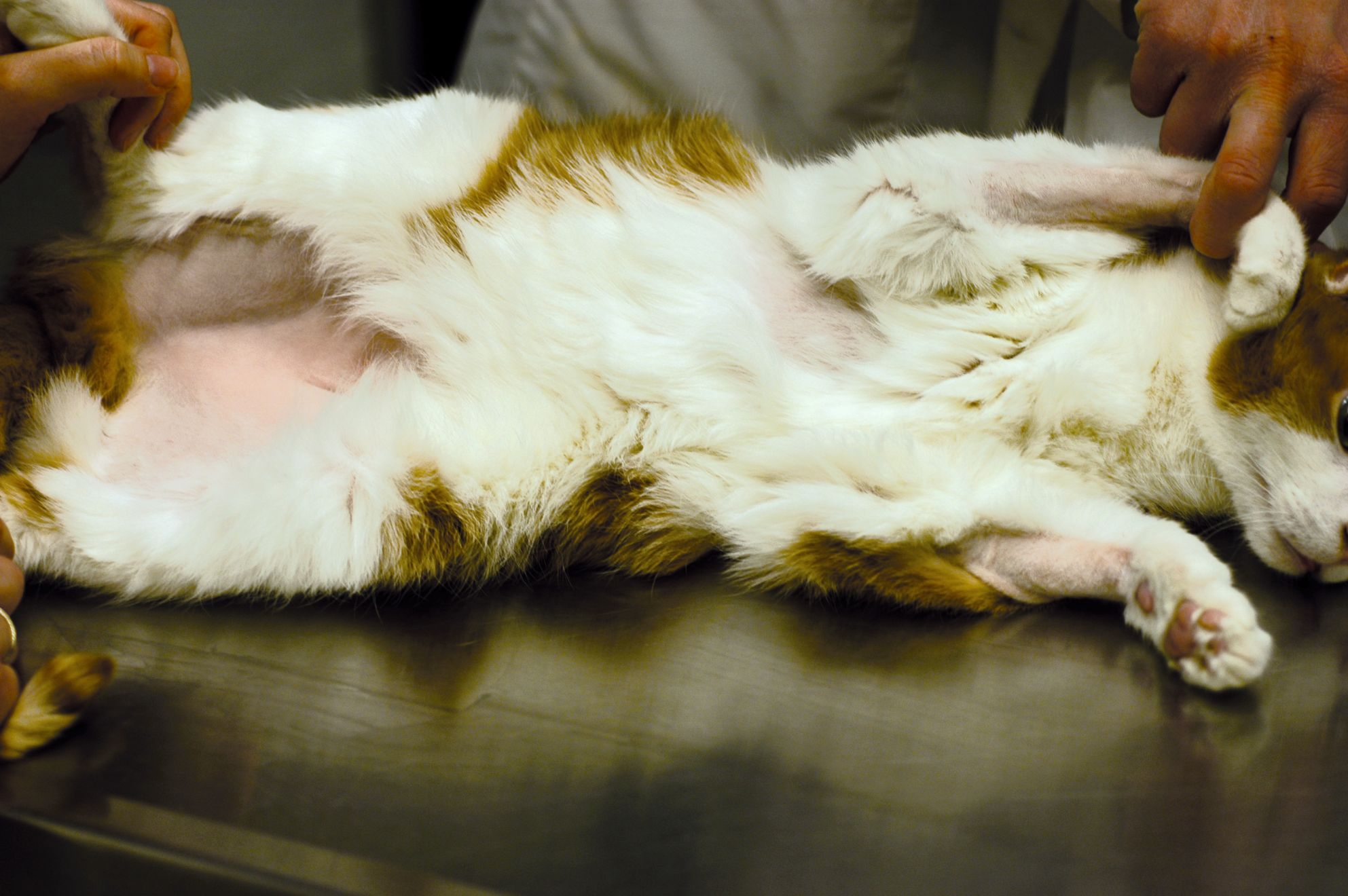
Diagnóstico diferencial
La reseña y la historia clínica aportan información útil: los pacientes suelen presentar signos clínicos antes de los 4 años de edad y no existe predisposición sexual ni se ha documentado bien una predisposición racial. Los signos pueden ser estacionales o no, e inicialmente pueden ser leves e intermitentes, volviéndose más graves y persistentes con el tiempo. Tanto los gatos de interior como los de exterior pueden verse afectados y no se ha publicado ningún estudio en el que se evalúe el estilo de vida interior como factor de riesgo o como factor protector. Se debe registrar la puntuación del prurito (y actualizarla en cada revisión), prestando especial atención a la descripción de comportamientos asociados al prurito: si se lame, se mordisquea, se arranca el pelo o se araña, identificando la localización o las localizaciones del prurito. Las siguientes preguntas pueden ser útiles en la anamnesis:
1. ¿A qué edad comenzó el prurito?
2. ¿Es estacional el prurito? La dermatitis atópica puede ser estacional o no estacional.
3. ¿El picor empezó de manera repentina o ha empeorado con el tiempo? La mayoría de los casos se agravan con el tiempo.
4. ¿Hay más animales en casa con picor o dermatitis? En caso afirmativo considerar ectoparásitos (p.ej., pulgas, D. gatoi) o Microsporum canis.
5. ¿Se ha observado una respuesta al picor en tratamientos previos? La respuesta al tratamiento no permite confirmar el diagnóstico, pero muchas hipersensibilidades felinas responden al tratamiento sistémico con glucocorticoides.
6. ¿Qué ectoparasiticidas se han utilizado y con qué frecuencia?
7. ¿Qué alimento toma actualmente el gato y cuáles ha tomado antes? Esta información es útil para elegir la dieta de eliminación.
Las pruebas intradérmicas y serológicas no están recomendadas como herramientas de diagnóstico principales para la dermatitis atópica, puesto que con ambas pruebas se pueden obtener falsos negativos y positivos. Es preferible utilizar estas pruebas para seleccionar los alérgenos que se incluirán en la inmunoterapia alérgeno específica de los pacientes con dermatitis atópica. Las pruebas de detección de alérgenos en la saliva de los perros, algunas de las cuales se comercializan para que los propietarios las utilicen directamente, han demostrado una impactante falta de precisión, tanto respecto a la enfermedad (al obtenerse resultados positivos en animales sanos) como a la historia clínica (al obtenerse resultados positivos a alérgenos alimentarios que no ha consumido el animal) [9].
Tratamiento de la dermatitis atópica
El cumplimiento por parte del propietario es esencial para el óptimo control de la dermatitis atópica felina; hay que informar a los propietarios sobre la naturaleza crónica e incurable de la enfermedad, hablar sobre los beneficios y efectos adversos de los tratamientos y proponer al cliente opciones terapéuticas (cuando corresponda). Es fundamental cultivar una relación compartiendo los mismos objetivos para el paciente (p.ej., preguntándonos si el gato podrá vivir sin problemas sin el collar isabelino) y fomentar la comunicación; si se establece una relación de confianza, el propietario contará con el apoyo y los conocimientos del veterinario ante cualquier contratiempo.
Los antiinflamatorios constituyen la piedra angular del tratamiento, pero se debe tener en cuenta la fase del tratamiento del paciente. Los tratamientos de fase aguda disminuyen rápidamente el prurito en pacientes al inicio del tratamiento con ectoparasiticidas y durante la prueba con una dieta de eliminación y también son eficaces para brotes de dermatitis atópica. Los antiinflamatorios de fase aguda más eficaces son los glucocorticoides y el oclacitinib. Una vez obtenido el diagnóstico de dermatitis atópica se hace la transición al tratamiento crónico de mantenimiento, en el que las opciones no esteroideas, basadas en una mayor evidencia, seguras y efectivas a largo plazo son la ciclosporina modificada y la inmunoterapia alérgeno específica. Si se tienen que utilizar glucocorticoides a largo plazo, se debe intentar administrar la dosis más baja y con la menor frecuencia con la que se controlen los signos. Una vez instituido el tratamiento crónico de mantenimiento, es aconsejable, inicialmente durante el primer año, revisar al paciente en cada estación para garantizar el control óptimo y valorar si se han desarrollado infecciones u otitis secundarias. En los gatos bien controlados de forma crónica se pueden considerar las revisiones cada 6-12 meses, durante la estación del año en la que el prurito es mayor.
Idealmente el tratamiento con glucocorticoides se limita a las fases agudas y mientras se realiza el diagnóstico. La autora prefiere, cuando sea posible, el tratamiento con prednisolona oral para ajustar y reducir mejor las dosis y mitigar los efectos secundarios. Una pauta de administración habitual es 1,0-2,0 mg/kg cada 24 h para el control inicial del prurito, reduciendo la dosis a 0,5 mg/kg cada 48 h como tratamiento de mantenimiento. Sin embargo, en caso de lesiones del complejo granuloma eosinofílico pueden ser necesarias dosis de 2-3 mg/kg/día. Dados los riesgos asociados (p.ej., Cushing yatrogénico, diabetes mellitus, infección del tracto urinario) es conveniente realizar un perfil bioquímico y un análisis de orina al inicio del tratamiento, después de 3-4 meses y, posteriormente, cada 6 meses o cuando sea necesario según el estado de salud general del paciente. Se puede producir un agravamiento de las lesiones por herpesvirus cutáneo u ocular.
En algunos países está aprobado el uso de ciclosporina modificada para el tratamiento de la dermatitis atópica felina, resultando adecuada para el tratamiento crónico. Los efectos secundarios más frecuentes son las molestias gastrointestinales, en aproximadamente el 25% de los gatos y pueden ser transitorias o más persistentes. Dada la preocupación en torno a la toxoplasmosis sistémica, que podría poner en riesgo la vida del animal, particularmente en pacientes no infectados anteriormente, se debe evitar la caza y el consumo de carne cruda. La autora recomienda una dosis de 7,5 mg/kg/día durante un periodo de prueba de 8 semanas, y una vez demostrada su eficacia, la respuesta puede mantenerse en algunos pacientes con una dosis cada 48-72 horas. Este fármaco se puede administrar con alimento húmedo sin que se afecten los parámetros farmacocinéticos, lo que puede contribuir al cumplimiento del tratamiento [10]. Aunque es conveniente realizar análisis de sangre y de orina al inicio del tratamiento y en las revisiones, es raro que estos parámetros se alteren [11].
El oclacitinib está aprobado para el tratamiento de la dermatitis alérgica en el perro y aunque no está autorizado su uso en gato, ha demostrado su eficacia [12] [13] y seguridad [14] en el tratamiento tanto agudo como crónico de la dermatitis atópica felina. Sin embargo, la duración de los estudios es de hasta 28 días, por lo que la información respecto a la seguridad a largo plazo es totalmente anecdótica. La farmacocinética en el gato respalda la administración oral a dosis más altas y frecuentes que en el perro [15], y los estudios indican dosis iniciales de 0,4-1,0 mg/kg cada 12 h [12] [13]; una vez bien controlado el paciente se puede intentar dar la dosis una vez al día; sin embargo, la mayoría de los pacientes la necesitan dos veces al día, lo que supone una desventaja para el tratamiento crónico en gatos. Dada la falta de datos respecto a la seguridad, se debe considerar la realización de análisis de sangre y de orina al inicio del tratamiento y el seguimiento continuo cada 3-6 meses. Según la experiencia de la autora, el oclacitinib ha demostrado ser seguro y eficaz a largo plazo en gatos, pero en caso de utilizarlo, se deben evitar o utilizar con precaución otros inmunomoduladores. La autora ha diagnosticado D. cati multifocal y pielonefritis en un gato al que se le administró dexametasona y oclacitinib por vía oral como tratamiento de una dermatitis atópica grave.
La inmunoterapia alérgeno específica administrada por vía subcutánea o sublingual es adecuada a largo plazo; es el único tratamiento que promueve una tolerancia inmunitaria y que no tiene efectos secundarios conocidos a largo plazo. Los alérgenos se seleccionan en función de las pruebas intradérmicas o pruebas de IgE sérica y de la historia clínica sobre el ambiente del animal, pero se pueden necesitar 12 meses de tratamiento para lograr una mejoría notable. Durante este periodo, la mayoría de los pacientes necesitan adicionalmente un tratamiento continuo o intermitente con antiinflamatorios para mantener el nivel de bienestar. Aproximadamente, el 60% de los gatos demuestran una buena respuesta pudiendo disminuir o suprimir la administración de fármacos [16] y en la mayoría de los casos, se necesita un tratamiento continuo para mantener la tolerancia a los alérgenos. La comunicación con el cliente, transmitiendo la voluntad de reducir la administración de fármacos y la necesidad de un tratamiento a largo plazo, es esencial para evitar interrumpir prematuramente el tratamiento y perder tanto el dinero como el tiempo invertido.
Los antihistamínicos no son adecuados como tratamiento agudo por su falta de eficacia en términos generales [17] y por su inicio de acción retardado. Pueden ser útiles para reducir la dosis de esteroides o como única terapia en una población muy reducida de pacientes.
El tratamiento con ácidos grasos es adecuado para el manejo crónico de todos los pacientes con dermatitis atópica. Se pueden administrar a través de dietas de prescripción, o utilizando presentaciones en cápsulas o líquidas. Por sí mismos no reducen significativamente el prurito, pero pueden reducir la gravedad de los brotes, mejorar la función de la barrera cutánea con la consecuente menor penetración de alérgenos y disminución de infecciones secundarias y se ha demostrado que permiten reducir el uso de fármacos en perros [18]. La autora recomienda la administración de ácido eicosapentaenoico a una dosis mínima de 90 mg al día para reducir el prurito en gatos con dermatitis atópica.
Las lesiones del complejo granuloma eosinofílico se resuelven con la administración de glucocorticoides y/o ciclosporina modificada, pero con los glucocorticoides pueden ser necesarias dosis iniciales más altas y ciclos de tratamiento más largos. La ciclosporina modificada puede resolver por sí sola las lesiones y aunque tarda unas 4-6 semanas en hacer efecto, se puede confiar en su eficacia para el control a largo plazo. El tratamiento con glucocorticoides se puede mantener en pacientes en fase diagnóstica para mantener el alivio del picor durante los tratamientos de prueba con ectoparasiticidas y dietas de eliminación, pero se debe suspender el tratamiento al finalizar las pruebas para poder valorar la eficacia de las mismas. Aunque no hay estudios revisados por expertos sobre el uso del oclacitinib en el tratamiento de las lesiones activas del complejo granuloma eosinofílico, el mantenimiento crónico con oclacitinib o la inmunoterapia alérgeno específica puede evitar las recidivas de las lesiones.
Por último, tal y como se ha mencionado antes, la otitis externa puede manifestarse junto con otros patrones de reacción. El tratamiento sistémico con antiinflamatorios y la inmunoterapia no son medios fiables para su control. Una vez realizado el tratamiento tópico de la infección y la inflamación secundarias y una vez instituido el tratamiento sistémico para los signos cutáneos, se deben revisar los oídos y considerar el tratamiento de mantenimiento con esteroides tópicos una o dos veces a la semana. La irrigación del oído como tratamiento de mantenimiento puede ser útil, pero la descripción de los tratamientos tópicos queda fuera del alcance de este artículo.
Conclusión
La dermatitis atópica felina afecta a la calidad de vida y supone una importante carga para el propietario. El cumplimiento del tratamiento de mantenimiento a largo plazo evita los brotes excesivos, reduciendo la exposición a antibióticos y glucocorticoides a lo largo del tiempo. Sin embargo, incluso los pacientes bien controlados pueden recaer de un año a otro o de una estación a otra, por lo que se debe diseñar un plan de comunicación y un tratamiento proactivo específico para cada paciente y establecer un programa de consultas de revisión a largo plazo para garantizar el control óptimo.
Jennifer Schissler
DVM, MS, Dip. ACVD
Estados Unidos
La Dra. Schissler se graduó en el 2005 por la Universidad Estatal de Colorado (CSU) y realizó un máster junto con una residencia en Dermatología en la CSU. Es Diplomada por el Colegio Americano de Dermatología Veterinaria y en el 2011 se incorporó a la Universidad, dedicándose al ámbito clínico, al docente y a la investigación. Sus principales áreas de interés incluyen la otología, el control de las infecciones, los estafilococos multirresistentes y el síndrome de Ehlers-Danlos.
Referencias
- Hobi S, Linek M, Marignac G, et al. Clinical characteristics and causes of pruritus in cats: a multicentre study on feline hypersensitivity-associated dermatoses. Vet Dermatol 2011;22:406-413.
- Wildermuth BE, Griffin CE, Rosenkrantz WS. Response of feline eosinophilic plaques and lip ulcers to amoxicillin trihydrate-clavulanate potassium therapy: a randomized, double-blind placebo-controlled prospective study. Vet Dermatol 2012;23(2):110-118, e24-25.
- Han HS, Chua HL, Nellinathan G. Self-induced, noninflammatory alopecia associated with infestation with Lynxacarus radovskyi: a series of 11 cats. Vet Dermatol 2019;30(4):356-e103
- Silbermayr K, Joachim A, Litschauer B, et al. The first case of Demodex gatoi in Austria, detected with fecal flotation. Parasitol Res 2013;112(8):2805-2810.
- Saari SAM, Juuti KH, Palojrvi JH, et al. Demodex gatoi-associated contagious pruritic dermatosis in cats a report from six households in Finland. Acta Vet Scand 2009;51(1):40.
- Duangkaew L, Hoffman H. Efficacy of oral fluralaner for the treatment of Demodex gatoi in two shelter cats. Vet Dermatol 2018;29(3):262.
- Waisglass SE, Landsberg GM, Yager JA, et al. Underlying medical conditions in cats with presumptive psychogenic alopecia. J Am Vet Med Assoc 2006;228(11):1705-1709.
- Titeux E, Gilbert C, Briand A, et al. From feline idiopathic ulcerative dermatitis to feline behavioral ulcerative dermatitis: grooming repetitive behaviors indicators of poor welfare in cats. Front Vet Sci 2018;16:5:81.
- Lam A, Johnson LN, Heinze CR. Assessment of the clinical accuracy of serum and saliva assays for identification of adverse food reaction in dogs without clinical signs of disease. J Am Vet Med Assoc 2019;255(7):812-816.
- Roberts ES, Speranza C, Friberg C, et al. Confirmatory field study for the evaluation of ciclosporin at a target dose of 7.0 mg/kg (3.2 mg/lb) in the control of feline hypersensitivity dermatitis. J Feline Med Surg 2016;18(11):889-897.
- Roberts ES, Vanlare KA, Strehlau G, et al. Safety, tolerability, and pharmacokinetics of 6-month daily dosing of an oral formulation of cyclosporine (ATOPICA for cats) in cats. J Vet Pharmacol Ther 2014;37(2):161-168.
- Noli C, Matricoti I, Schievano C. A double-blinded, randomized, methylprednisolone-controlled study on the efficacy of oclacitinib in the management of pruritus in cats with non-flea non-food-induced hypersensitivity dermatitis. Vet Dermatol 2019;30(2):110-e30.
- Ortalda C, Noli C, Colombo S, et al. Oclacitinib in feline non-flea-, nonfood-induced hypersensitivity dermatitis: results of a small prospective pilot study of client-owned cats. Vet Dermatol 2015;26(4):235-e52.
- Lopes NL, Campos DR, Marilia AM, et al. A blinded, randomized, placebo-controlled trial of the safety of oclacitinib in cats. BMC Vet Res 2019;15(1):137.
- Ferrer L, Carrasco I, Cristòfol C, et al. A pharmacokinetic study of oclacitinib maleate in six cats. Vet Dermatol 2020;31(2):134-137.
- Ravens PA, Xu BJ, Vogelnest LJ, et al. Feline atopic dermatitis: a retrospective study of 45 cases (2001-2012). Vet Dermatol 2014;25(2):95-102, e27-28.
- Wildermuth K, Zabel S, Rosychuk RAW. The efficacy of cetirizine hydrochloride on the pruritus of cats with atopic dermatitis: a randomized, double-blind, placebo-controlled, crossover study. Vet Dermatol 2013;24(6):576-81, e137-138.
- Muller MR, Linek M, Lowenstein C, et al. Evaluation of cyclosporine-sparing effects of polyunsaturated fatty acids in the treatment of canine atopic dermatitis. Vet J 2016;210:77-81.
Otros artículos de este número
Compartir en las redes sociales