Odontoiatria pediatrica nel cane e nel gatto
Scritto da Jan Schreyer
L’incidenza e la gravità di molti problemi orali (ad es. malattia periodontale) aumentano con l’età, e tuttavia anche gli animali giovani possono soffrire di disturbi orali o dentali.
Article
Punti chiave
Lesame del cavo orale dovrebbe far parte di ogni visita clinica, dato che individuare e trattare tempestivamente le malattie orali pediatriche pu spesso evitare problemi futuri.
Una diagnosi corretta e definitiva della malattia orale spesso possibile solo con laiuto di radiografie dentali intraorali.
Se i denti sono clinicamente assenti, la radiografia fondamentale per escludere la possibilit di denti ritenuti.
Le fratture dentali, anche nei denti da latte, richiedono sempre un trattamento.
I denti da latte persistenti dovrebbero essere sempre estratti non appena erompe il dente adulto corrispondente.
Introduzione
L’incidenza e la gravità di molti problemi orali (ad es. malattia periodontale) aumentano con l’età, e tuttavia anche gli animali giovani possono soffrire di disturbi orali o dentali. La diagnosi e il trattamento tempestivi di queste malattie sono essenziali e possono spesso prevenire lo sviluppo di problemi orali gravi in età avanzata. Per questa ragione, è importante controllare la bocca degli animali giovani a ogni visita. A questo proposito, sorge spesso il dubbio se un’anomalia orale sia ereditaria o meno, e in molti casi non è facile arrivare a una conclusione definitiva. L’accurata raccolta dell’anamnesi (ad es. traumi, infezioni, anomalie simili in animali imparentati) può facilitare il compito, e in presenza di una malattia ereditaria potenziale vanno forniti consigli sulle buone pratiche di allevamento. A prescindere se ereditaria o meno, l’obiettivo principale dovrebbe essere sempre un trattamento adeguato e questo articolo esamina alcuni problemi orali e dentali comuni nei cani e gatti giovani, nel periodo che precede la completa eruzione della seconda dentizione.
Disturbi nello sviluppo dei denti
Numero di denti
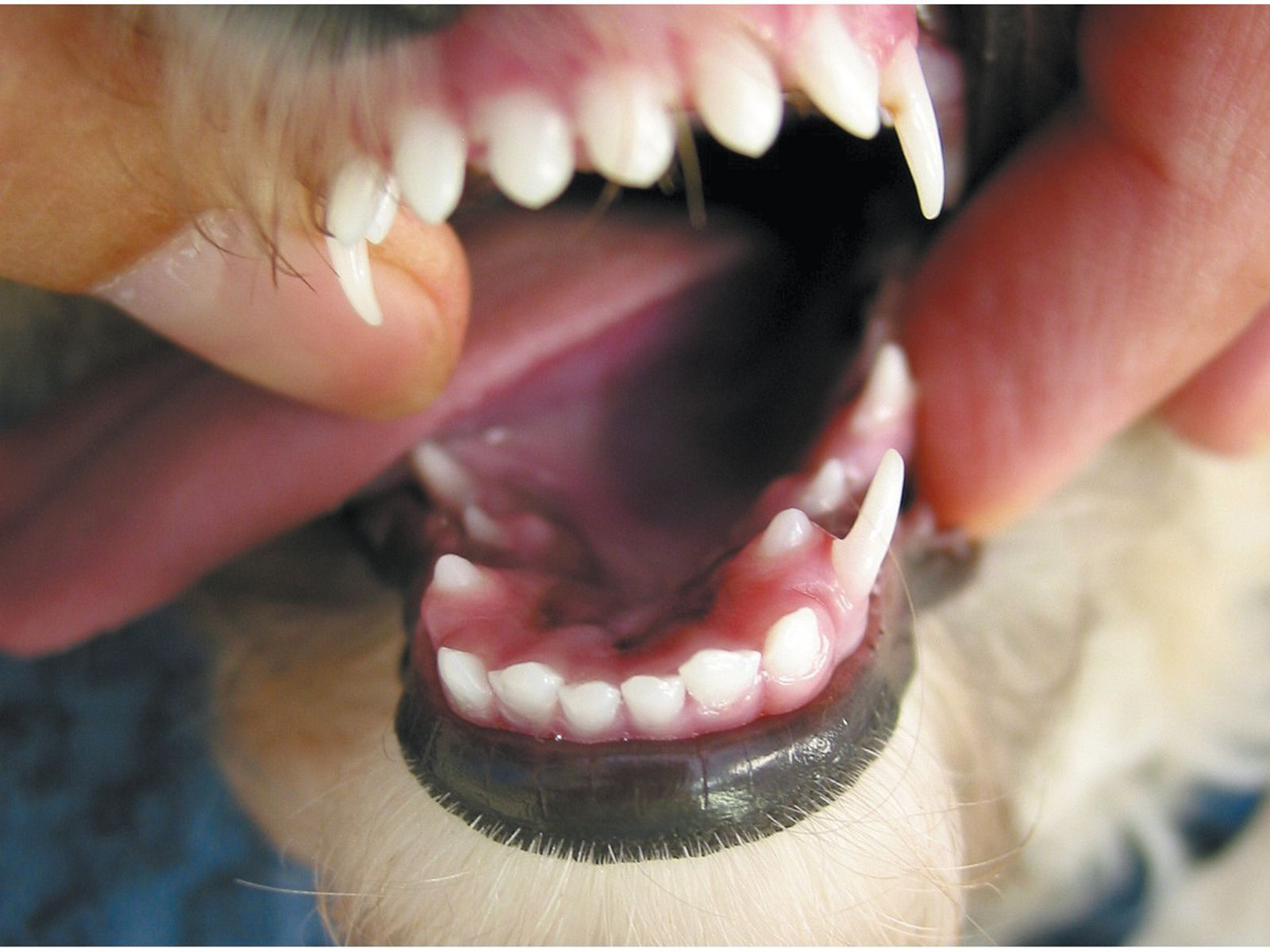
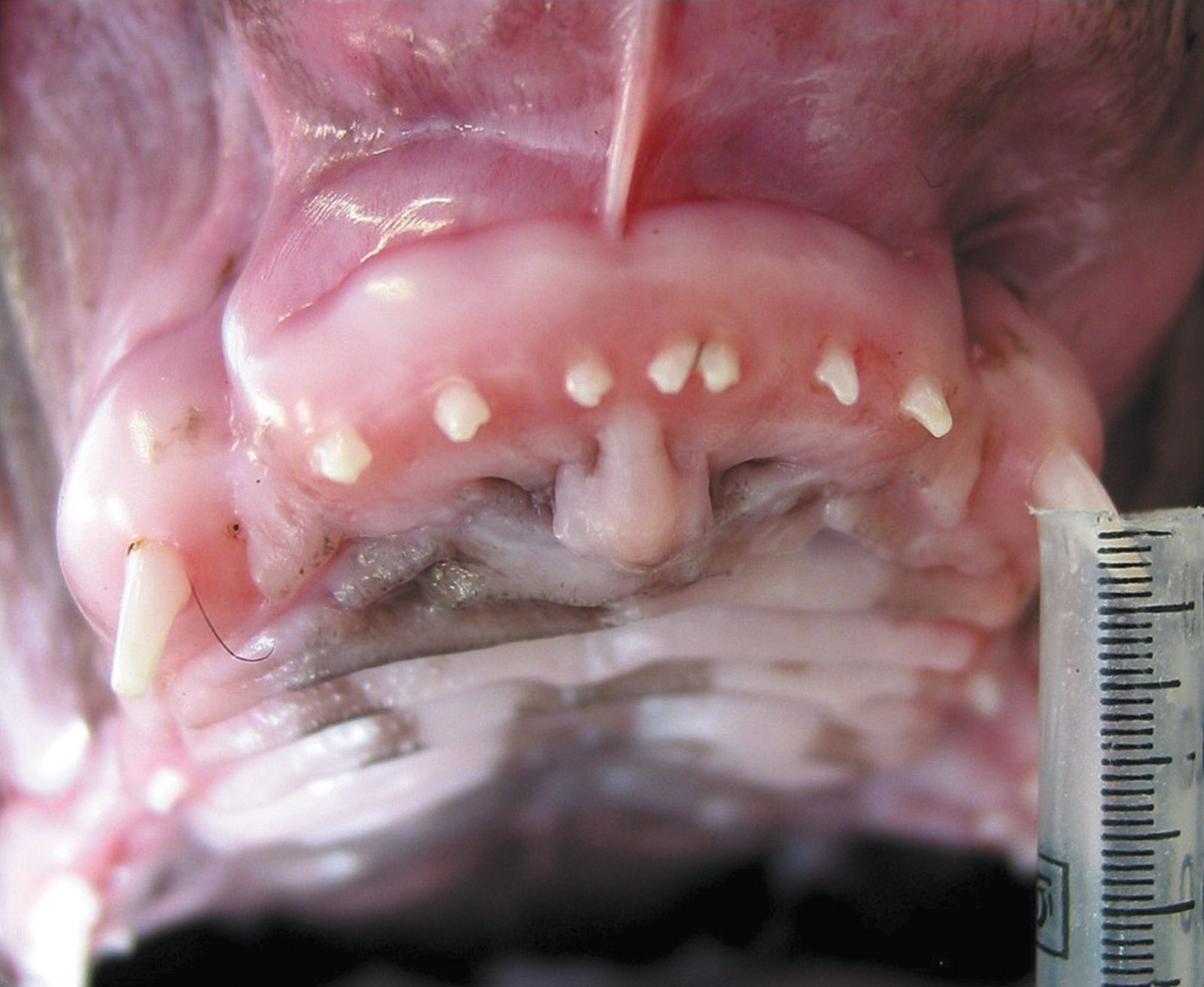
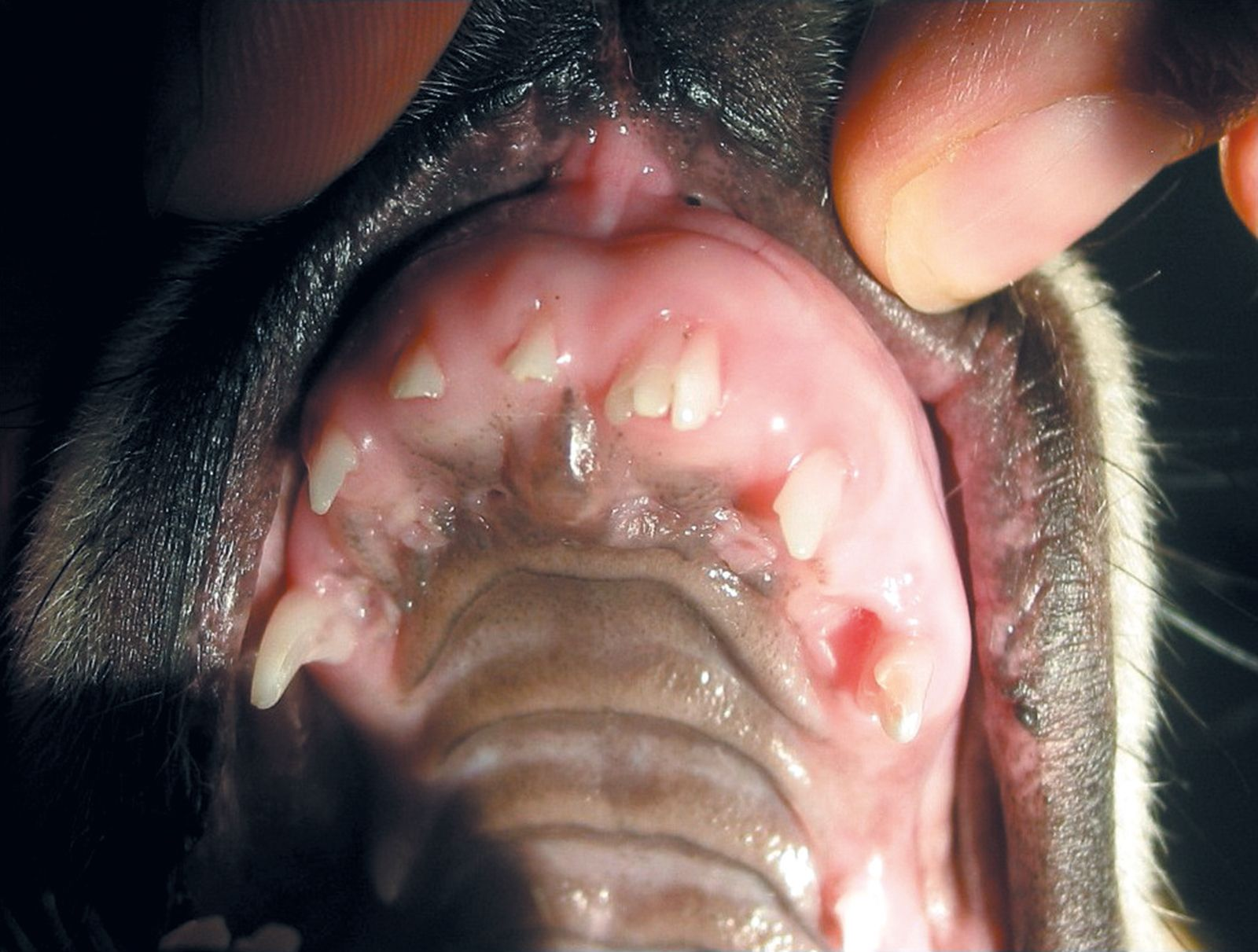
L’assenza di tutti (anodontia) o quasi tutti (oligodontia) i denti è rara. Se presente, è spesso legata a un disturbo generalizzato (ad es. displasia ectodermica). Al contrario, uno o pochi denti mancanti (ipodontia) sono un riscontro più comune (Figura 1). In particolare, nelle razze canine brachicefale di taglia piccola e toy, spesso mancano i primi premolari o gli ultimi molari. L’aplasia congenita dei denti è di solito ereditaria, ma anche traumi o infezioni durante lo sviluppo del dente (<4° mese di vita) possono causare ipodontia. L’ipodontia della dentizione permanente è più comune rispetto a quella della dentizione primaria. Quando un dente da latte non è presente, nella maggior parte dei casi (ma non in tutti) mancherà pure il suo successore permanente. Effettuare sempre un esame radiografico se vi sono denti mancanti, per escludere la possibilità di denti ritenuti. L’ipodontia è principalmente un problema estetico e non richiede alcuna terapia, ma a seconda dello standard di razza è possibile che alcuni animali vengano esclusi dalla riproduzione [1] [2]. Un eccesso di denti (iperdontia) può verificarsi sia durante la dentizione primaria che quella permanente, e questa condizione può essere ereditaria o correlata a problemi durante lo sviluppo dei denti. Il più delle volte sono coinvolti gli incisivi o i premolari (Figura 2). Anche in questo caso è necessaria un’indagine radiografica per distinguere i denti soprannumerari da quelli non completamente separati (vedere sotto) e dai denti da latte inclusi. I denti soprannumerari possono complicare l’eruzione, nonché causare affollamento o deviazione di denti adiacenti. Inoltre, i denti affollati accumulano più placca, un fattore predisponente la malattia periodontale. Quando questo accade, si raccomanda di estrarre il dente più anormale in termini di dimensioni, forma o posizione. Tuttavia, se l’iperdontia non è fonte di problemi clinici, non è necessaria alcuna terapia [1] [2].
Anomalie di forma
- Geminazione, fusione e concrescenza
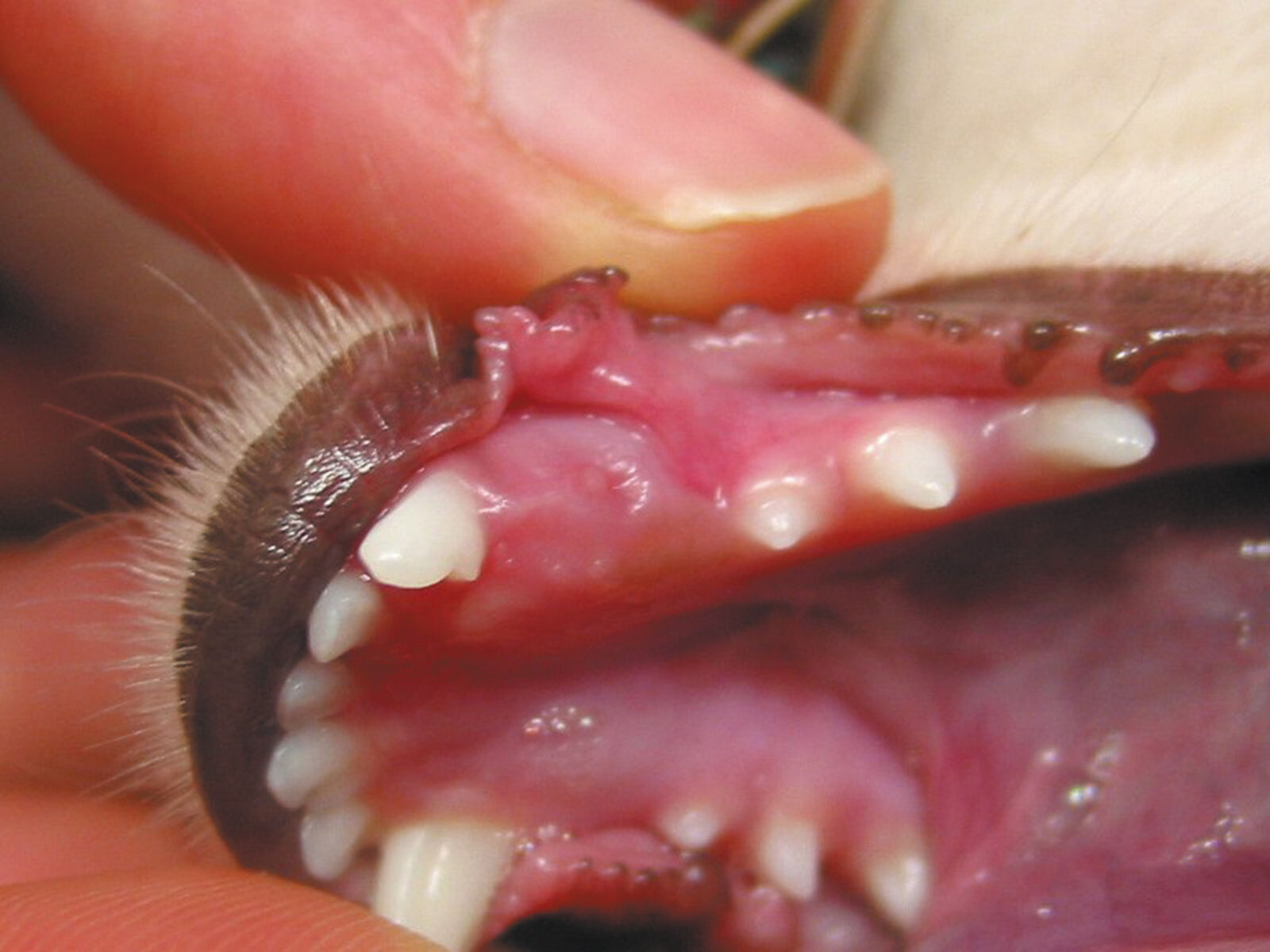
La geminazione, o duplicazione, è la scissione parziale o totale di un abbozzo dentario. Il risultato più frequente è un dente con una radice e 2 corone separate in misura maggiore o minore. La geminazione si osserva spesso negli incisivi e può verificarsi sia nei denti da latte che in quelli permanenti (Figura 3a e 3b).
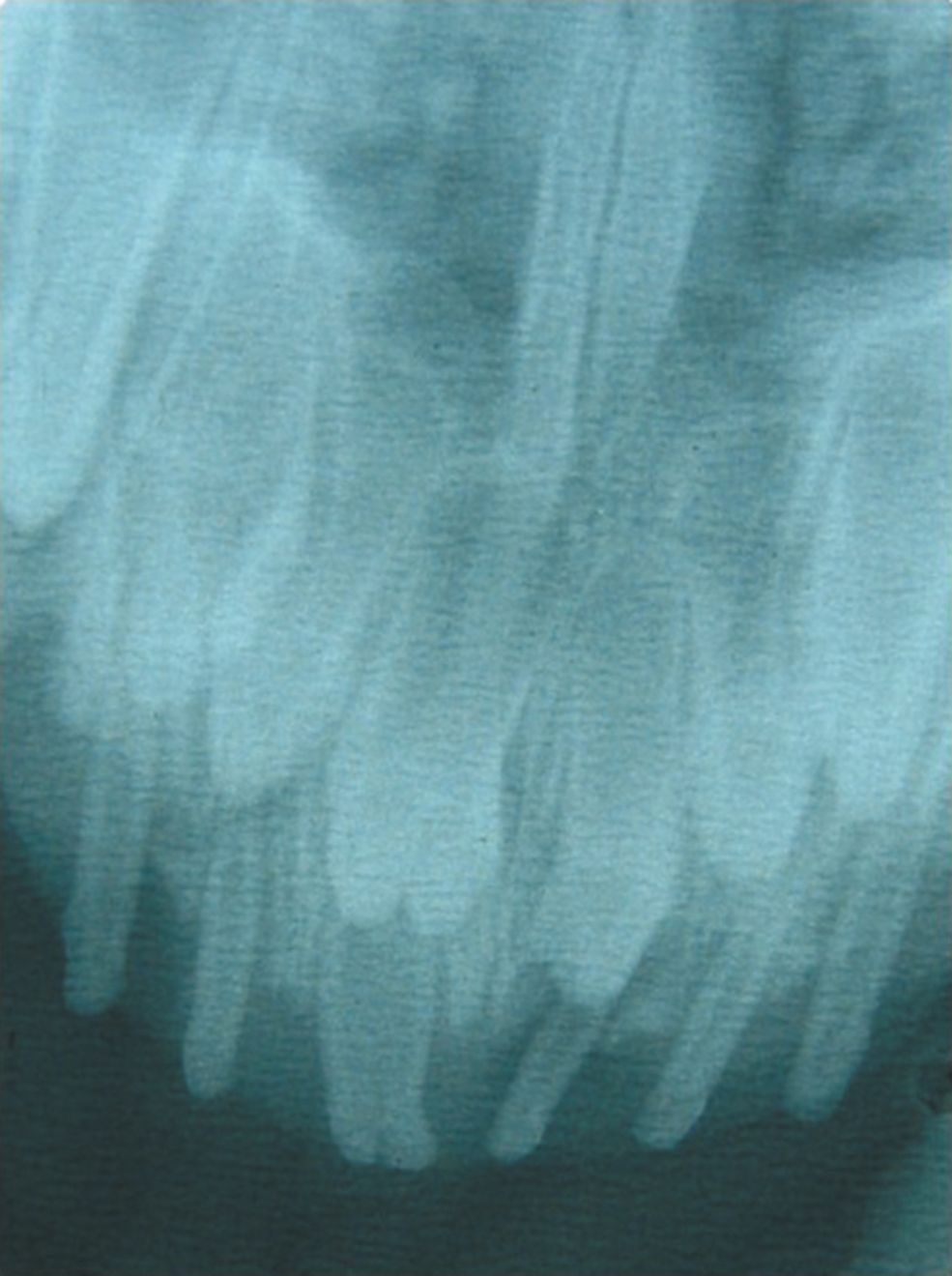
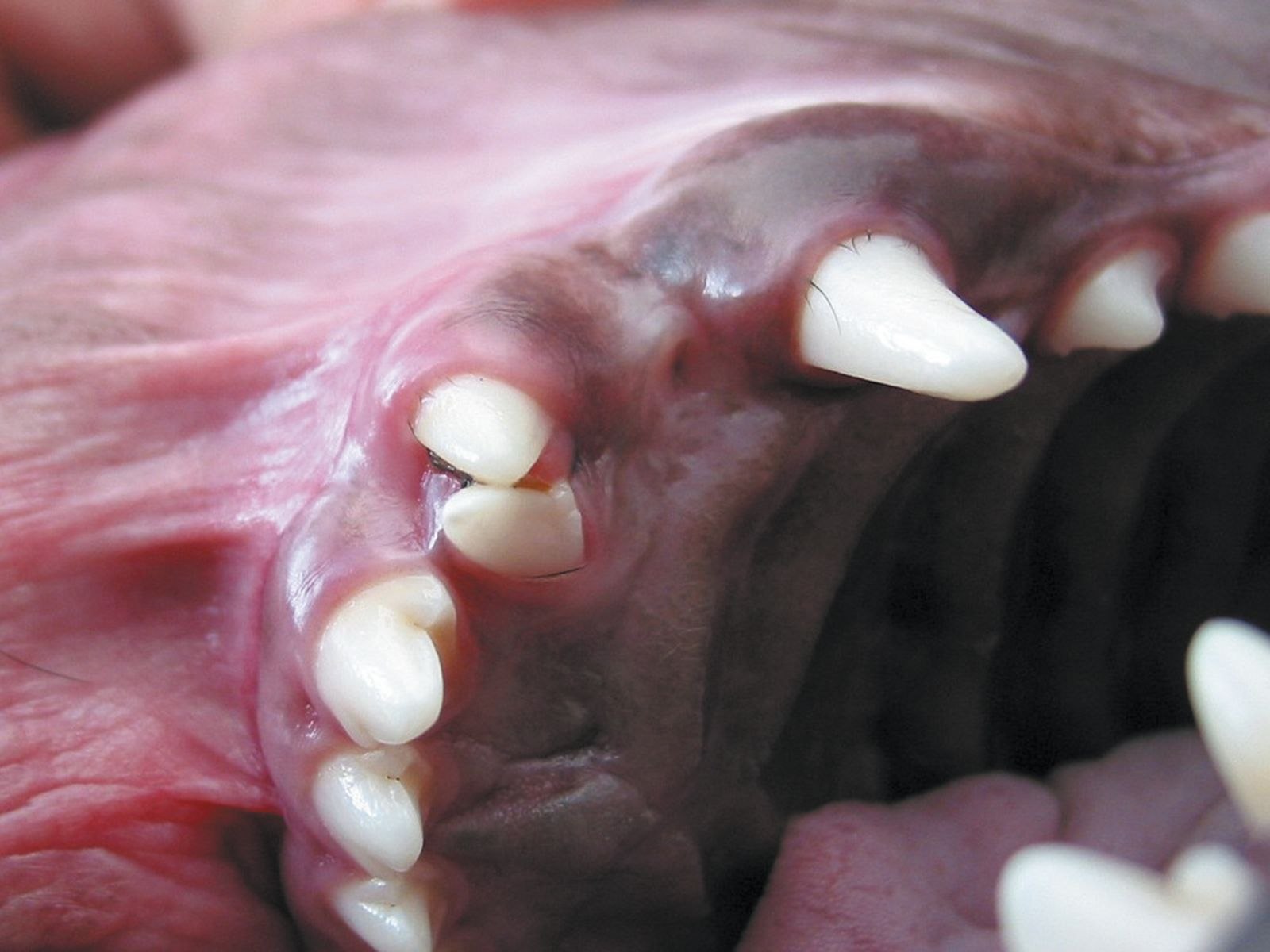
La fusione è l’unione di due abbozzi dentari e può coinvolgere l’intera lunghezza del dente o appena la zona radicolare, a seconda del punto temporale in cui avviene durante lo sviluppo del dente. La fusione può interessare anche la polpa di entrambi i denti (Figura 4a e 4b). Entrambe le eziologie sono sconosciute, sebbene siano stati suggeriti traumi e/o componenti genetiche [1].
La concrescenza è la fusione di due denti adiacenti a opera del cemento radicolare. Possibili cause sono considerati l’affollamento delle radici o i traumi.
Tutte e tre le condizioni non richiedono solitamente alcun trattamento, a meno che le alterazioni non causino problemi clinici come una malattia periodontale o endodontica. Se il trattamento è consigliabile, le radiografie preoperatorie sono essenziali per pianificare il trattamento, dato che le radici sono spesso anormali in numero o forma, e possono esservi condizioni pulpari anomale [1].
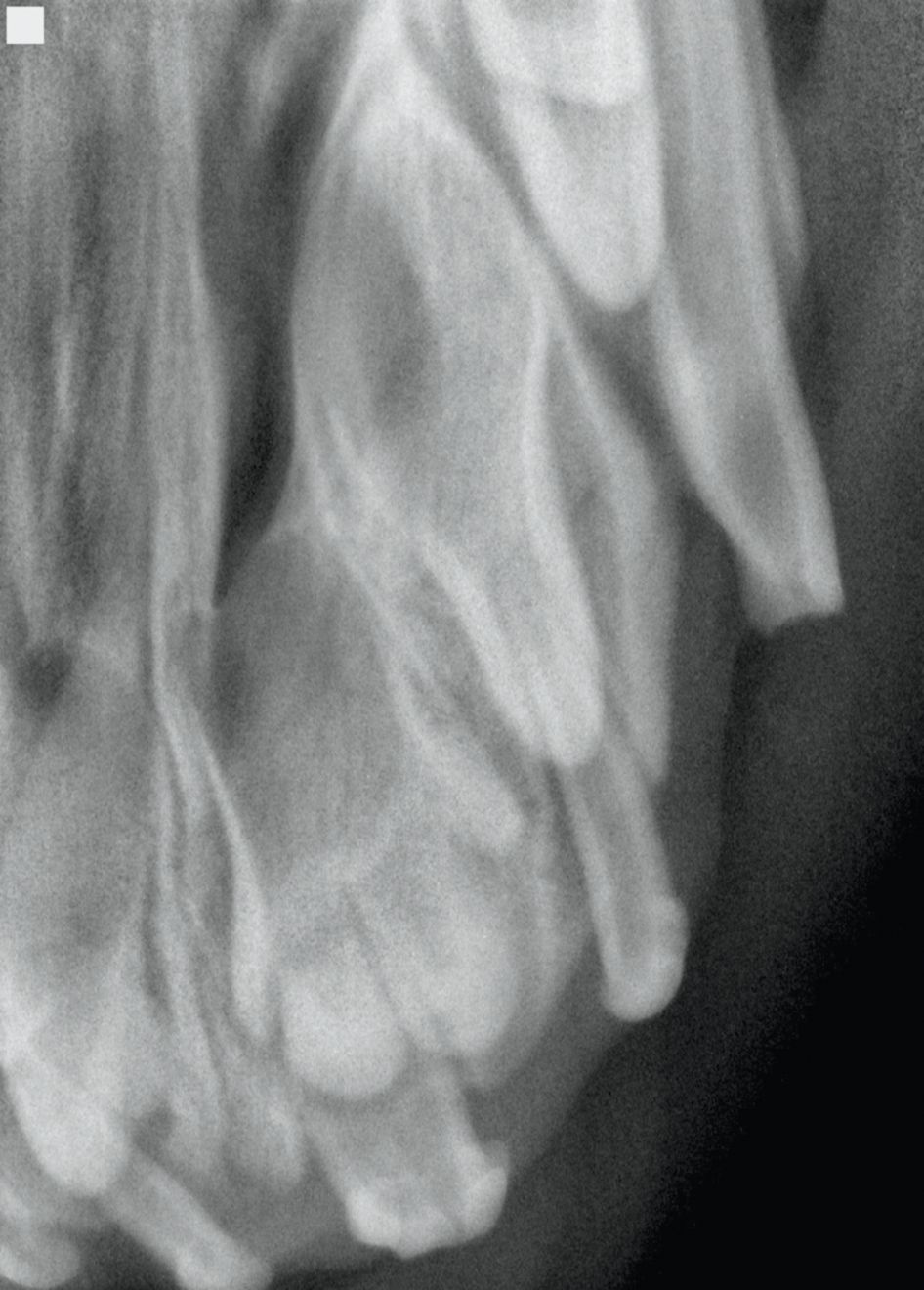
- Dilacerazione
È definita come una curvatura della radice o della corona di un dente, ed è solitamente causata da un trauma durante lo sviluppo del dente (Figura 5a-c). Le dilacerazioni della corona possono essere un problema puramente estetico, ma la superficie è spesso ruvida e irregolare, il che determina una maggiore ritenzione di placca con conseguente malattia periodontale. Le dilacerazioni nell’area radicolare causano problemi nell’estrazione o nel trattamento endodontico.
Ancora una volta, questi casi richiedono necessariamente l’esecuzione di radiografie preoperatorie. Le dilacerazioni gravi possono talvolta influenzare l’eruzione dei denti affetti [1] [3].
- Dens invaginatus
Dens invaginatus (o dens in dente) è una malattia rara ad eziologia sconosciuta, dove lo smalto e la dentina s’invaginano nella camera pulpare durante lo sviluppo. L’invaginazione può essere limitata alla corona o estendersi nelle radici. Dal punto di vista clinico, può causare esposizione della polpa, predisponendo all’infezione e conseguente necrosi pulpare e infiammazione periapicale. La malattia periodontale può anche essere dovuta alla maggiore ritenzione della placca [1] [3].
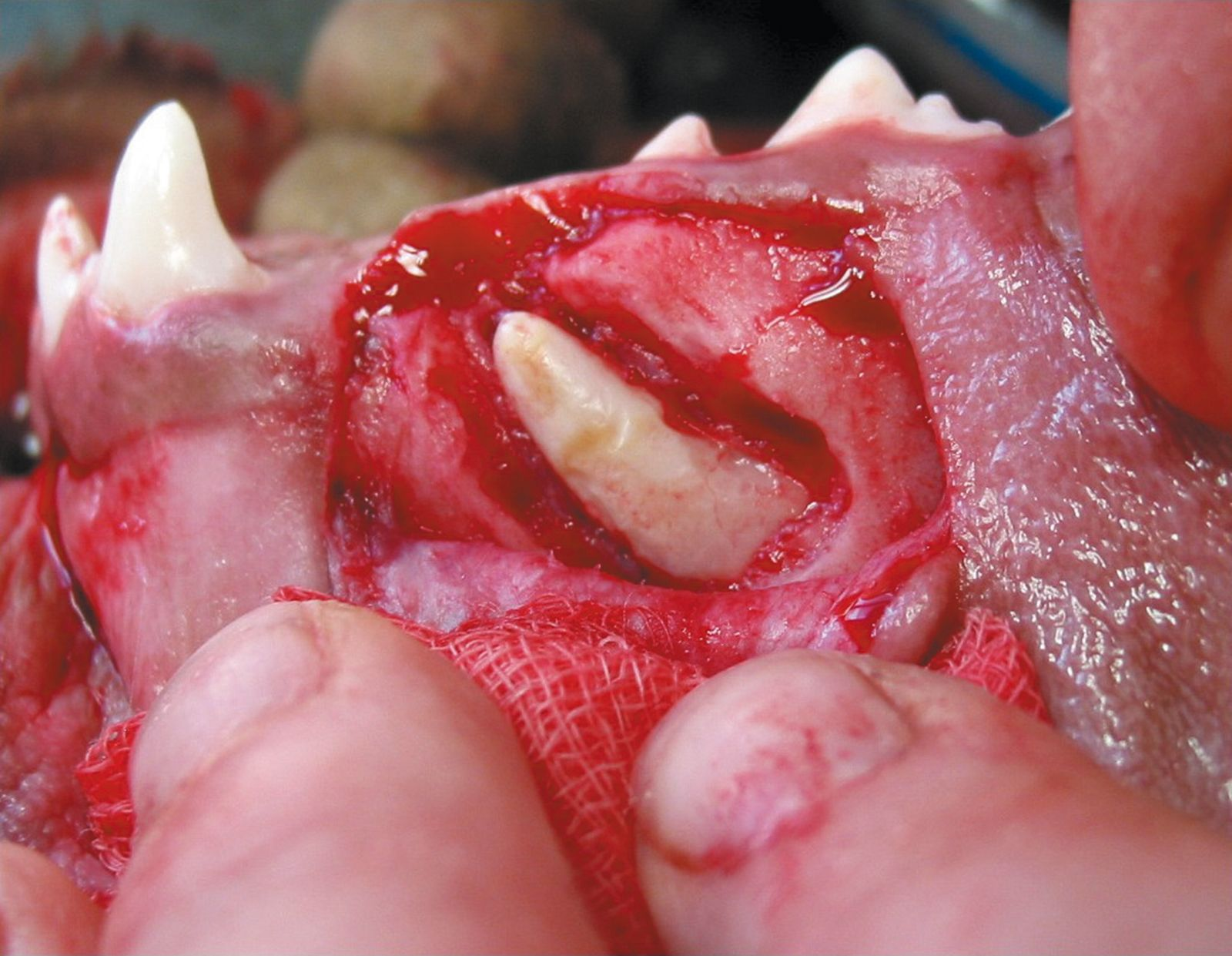
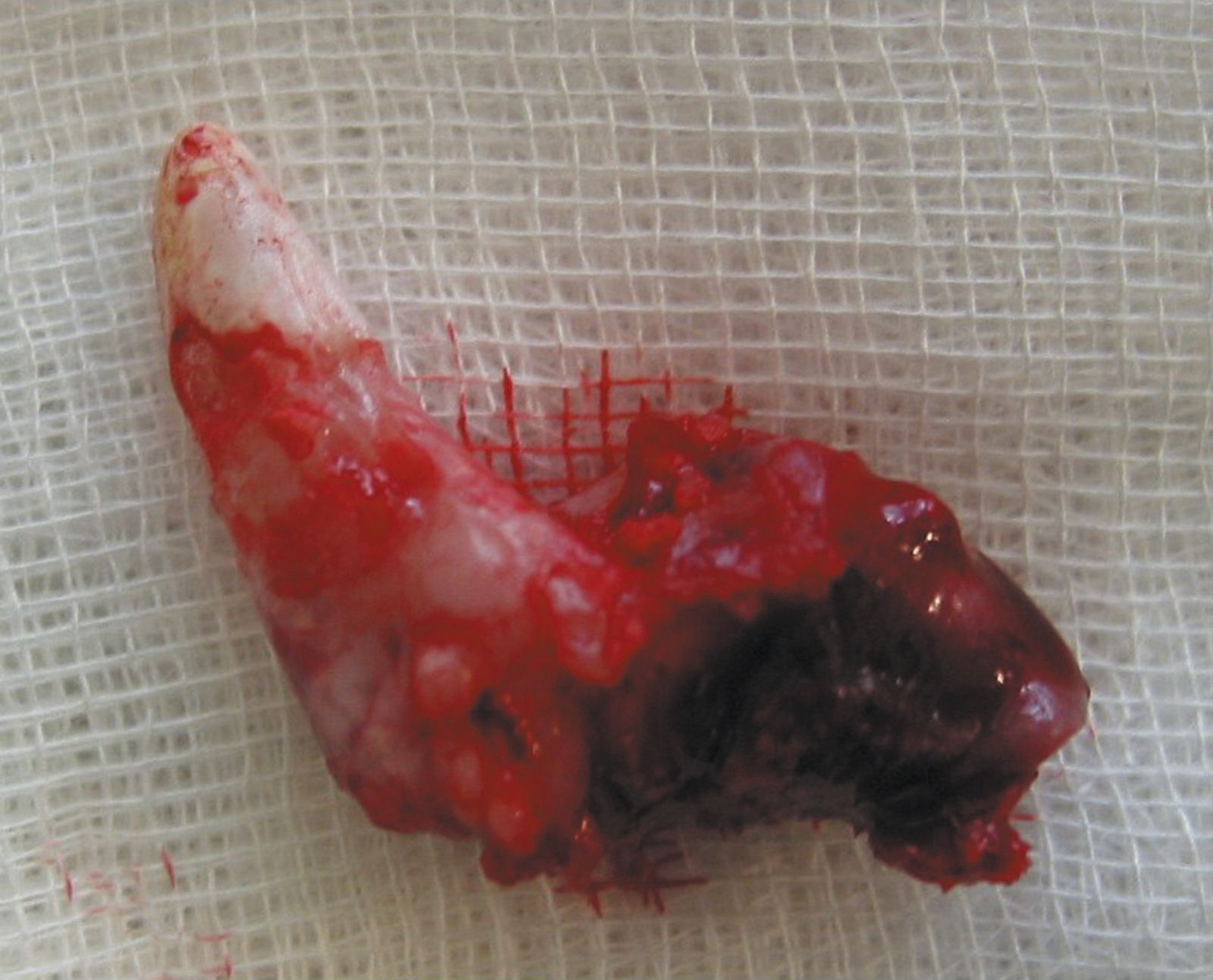
- Radici soprannumerarie
Le radici dentali accessorie sono più frequenti a livello del P3 superiore nel cane e del secondo e terzo premolare mascellare nel gatto, ma si trovano occasionalmente in altri denti (Figura 6). La valutazione radiologica è fondamentale quando si deve pianificare un’estrazione o un trattamento endodontico dei denti interessati [1].
Difetti strutturali dei tessuti dentali duri
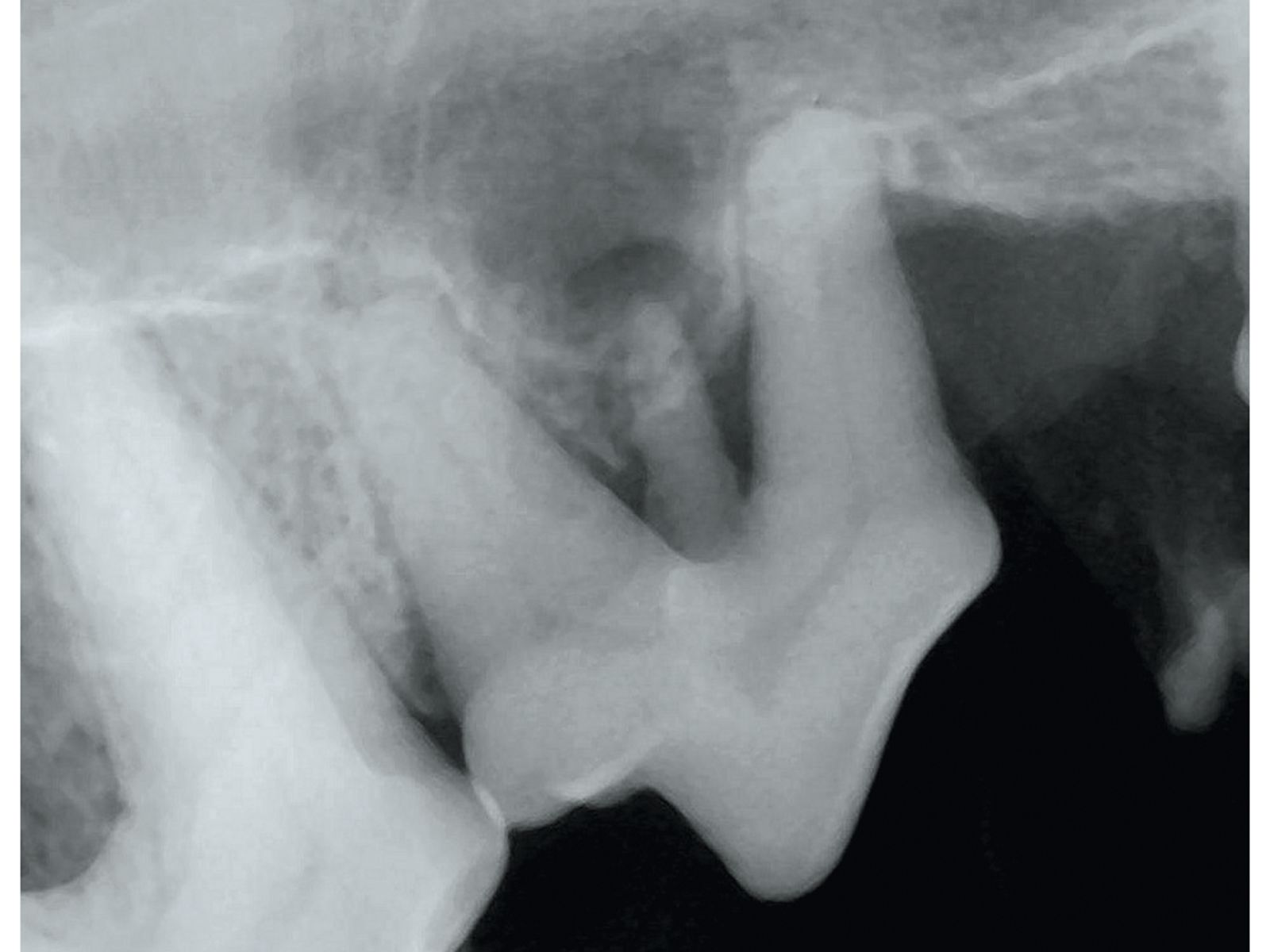
Vari problemi dello sviluppo, aventi numerose eziologie diverse, possono causare difetti strutturali (displasie) dei tessuti duri (smalto e dentina) dei denti. In genere, queste displasie sono acquisite (ad es. a causa di traumi, infezioni) e possono coinvolgere sia lo smalto che la dentina da soli, o l’intero dente (odontodisplasia).
Esistono tre tipi di displasia dello smalto: ipoplasia, ipomaturazione e ipomineralizzazione. L’ipoplasia dello smalto è caratterizzata da una quantità insufficiente di smalto. I difetti possono essere focali o multifocali, e le corone dei denti colpiti possono mostrare sia smalto displasico, sia aree con smalto normalmente formato. Nell’ipomaturazione e nell’ipomineralizzazione dello smalto, viene disturbato lo sviluppo della relativa matrice, con conseguente formazione di smalto morbido che va rapidamente incontro a erosione.
Le displasie congenite (geneticamente correlate) sono molto rare e includono l’amelogenesi imperfetta (displasia dello smalto) e la dentinogenesi imperfetta (displasia della dentina). Le displasie acquisite dello smalto sono comuni nel cane, ma piuttosto rare nel gatto. I difetti sono dovuti a influenze esterne durante la formazione dello smalto (fino a circa il 4° mese di vita) e l’estensione del danno a carico dello smalto dipende dall’intensità dell’insulto, dalla durata del suo effetto e dalla fase di formazione dello smalto al momento del danno. In linea di principio, qualsiasi malattia sistemica, come ad esempio il virus del cimurro, oltre a gravi deficit nutrizionali in tenera età, possono causare displasia dello smalto durante lo sviluppo del dente, in molti denti se non tutti. Possono tuttavia essere presenti aree con smalto normale, dato che prima dell’evento dannoso può essersi formata una certa quantità di smalto (Figura 7).
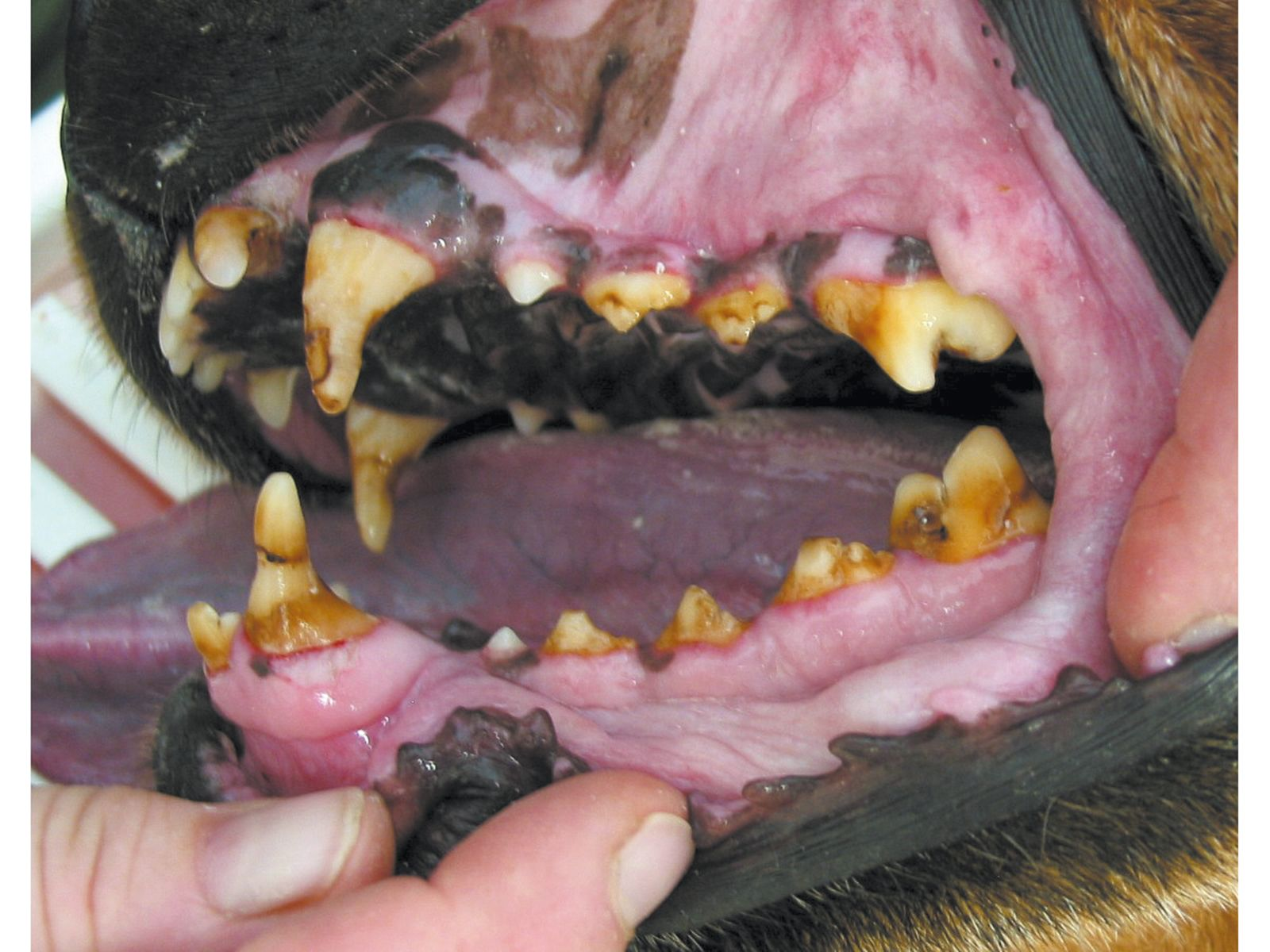
Si noti che anche effetti locali quali traumi o infiammazioni (ad es. lesioni da morso, fratture di denti da latte con esposizione pulpare e conseguente infiammazione periapicale, estrazione errata di denti da latte) possono causare displasia dello smalto, ma tali effetti colpiscono solitamente denti singoli (Figura 8).
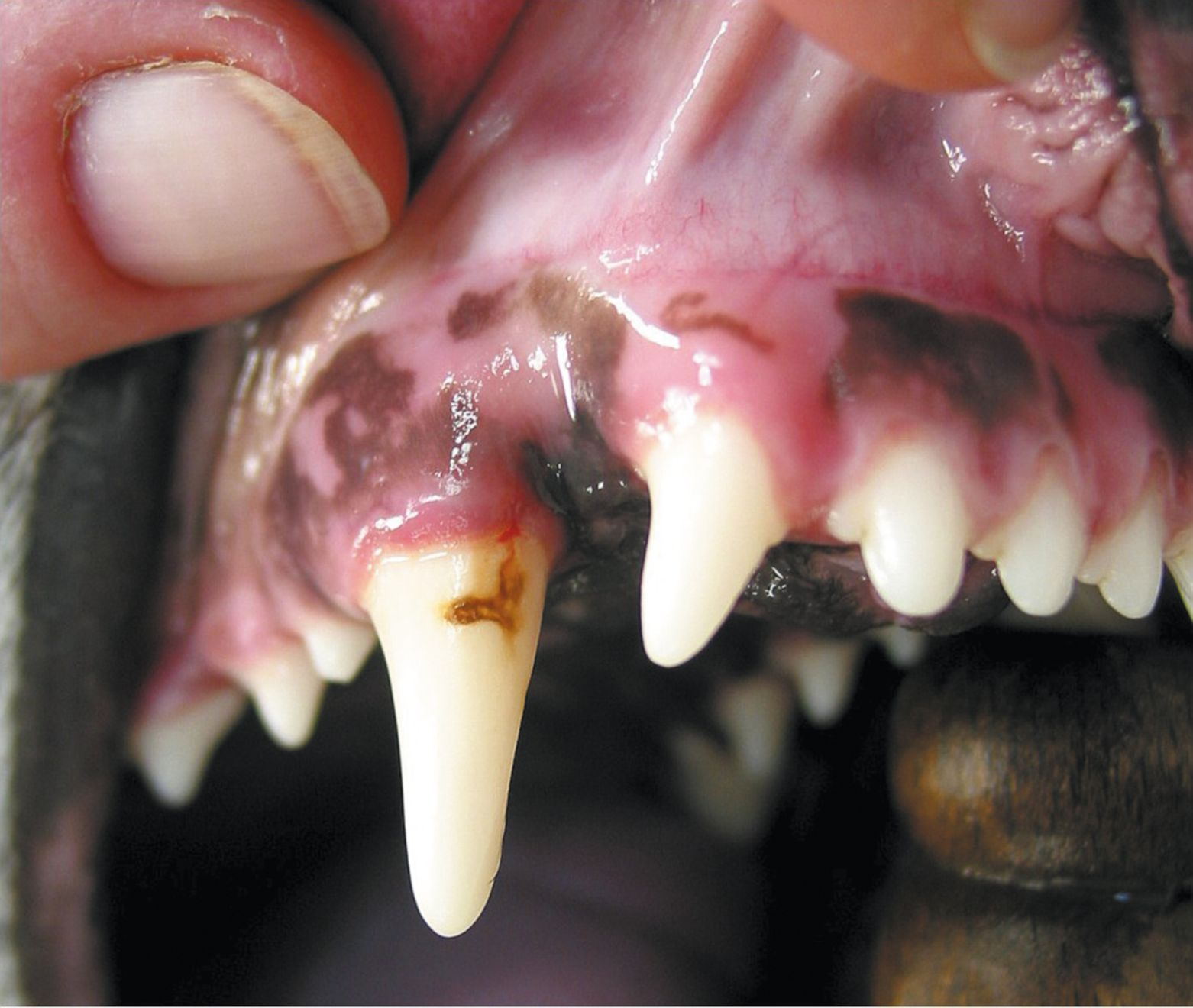
Dal punto di vista clinico, i denti con smalto displasico mostrano difetti variabili ma estesi dello smalto. All’eruzione dei denti, i difetti appaiono solitamente come aree di colore bianco, anche se a volte lo smalto può essere trasparente. Tali difetti acquisiscono rapidamente una colorazione gialla o marrone a causa della deposizione di pigmenti alimentari, e lo smalto fragile può facilmente sfaldarsi con la masticazione. La dentina appena esposta è dolente a causa dei tubuli dentinali rimasti privi di protezione, ma il dolore scompare nel tempo grazie agli odontoblasti della polpa dentaria che vi depositano sopra strati di dentina riparativa. Tuttavia, nei casi gravi, l’irritazione può causare pulpite o necrosi pulpare, e occorre valutare radiograficamente i denti che mostrano displasia dello smalto per escludere complicanze come eventuali lesioni periapicali.
I denti interessati possono avere una superficie molto ruvida, il che causa un accumulo maggiore di placca e tartaro, e quindi un rischio aumentato di malattia periodontale. Scopo del trattamento è sigillare i tubuli dentinali esposti. I difetti localizzati dovrebbero essere riempiti con materiale composito, mentre per i difetti dello smalto molto estesi è possibile incapsulare il dente. Queste misure inoltre ripristinano la superficie liscia del dente, riducendo il rischio di malattia periodontale. Nonostante ciò, questi denti richiedono un valido programma di igiene orale domestica (spazzolatura quotidiana dei denti) e l’uso di diete dentali può essere utile per ridurre l’accumulo della placca e la formazione del tartaro. I denti che presentano già lesioni periapicali richiedono una terapia endodontica o l’estrazione [1] [2] [4] [5].
Fratture dentali
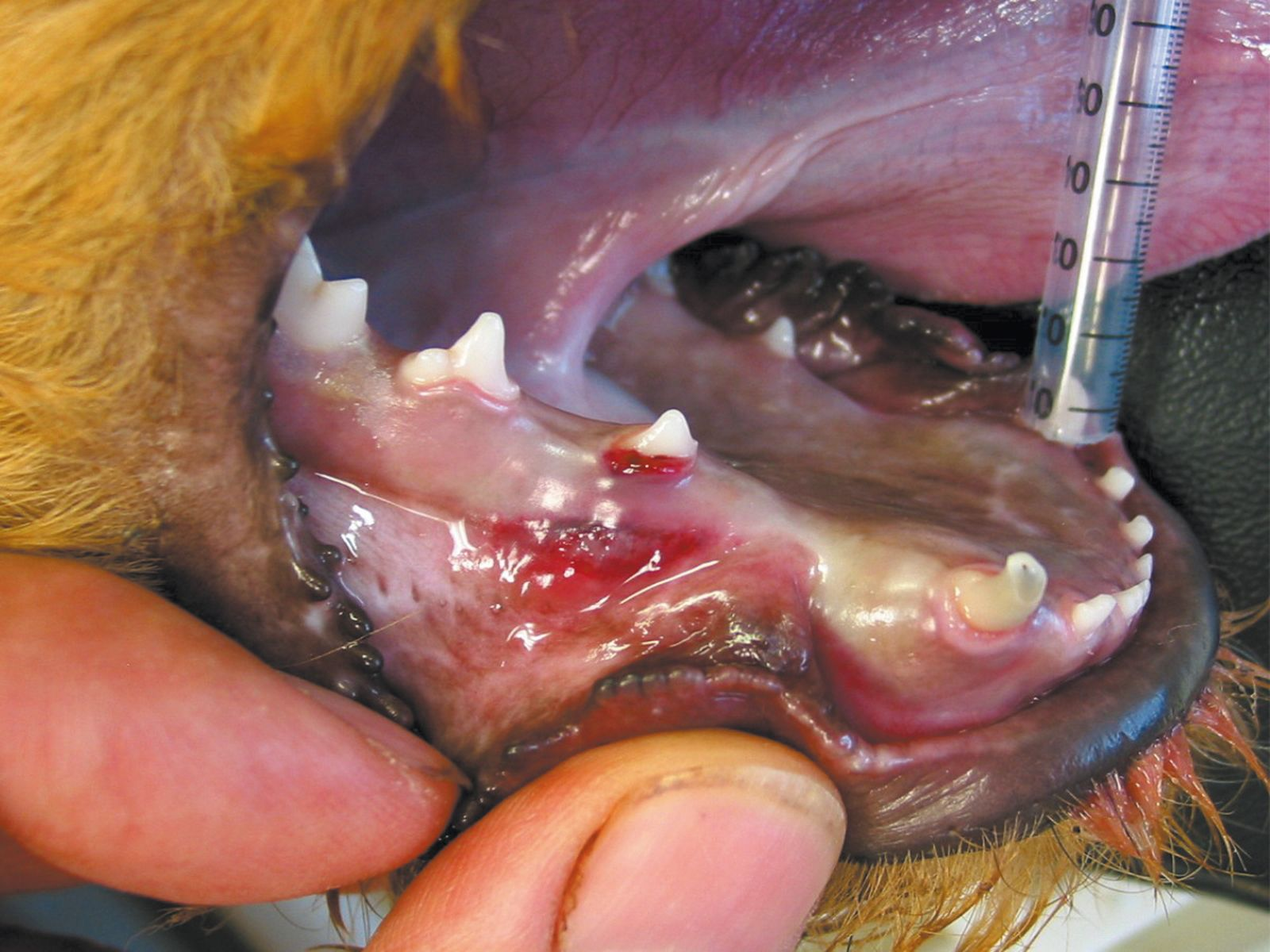
| Fase 1 | Stabilire la vitalità della polpa che dovrebbe essere di colore rosso e sanguinare dopo cauto sondaggio. |
| Fase 2 | Eseguire una radiografia dentale per escludere segni di necrosi pulpare (radiotrasparenza periapicale, diametro pulpare ampliato rispetto al lato opposto). |
| Fase 3 | Isolare il dente da trattare con diga dentale e disinfettare con clorexidina gluconato. |
| Fase 4 | Rimuovere la parte infiammata della polpa e, mediante irrigazione sterile, creare una cavità abbastanza profonda per l’otturazione. |
| Fase 5 | Controllare il sanguinamento con punte di carta o pellet di cotone sterili umidi. |
| Fase 6 | Eseguire l’incappucciamento diretto con idrossido di calcio o aggregato di triossidi minerali. |
| Fase 7 | Applicare uno strato intermedio come base per il restauro finale. |
| Fase 8 | Applicare il restauro definitivo. |
| Fase 9 | Radiografia postoperatoria di valutazione. |
| Fase 10 | Ripetere la radiografia dopo 6 mesi. |
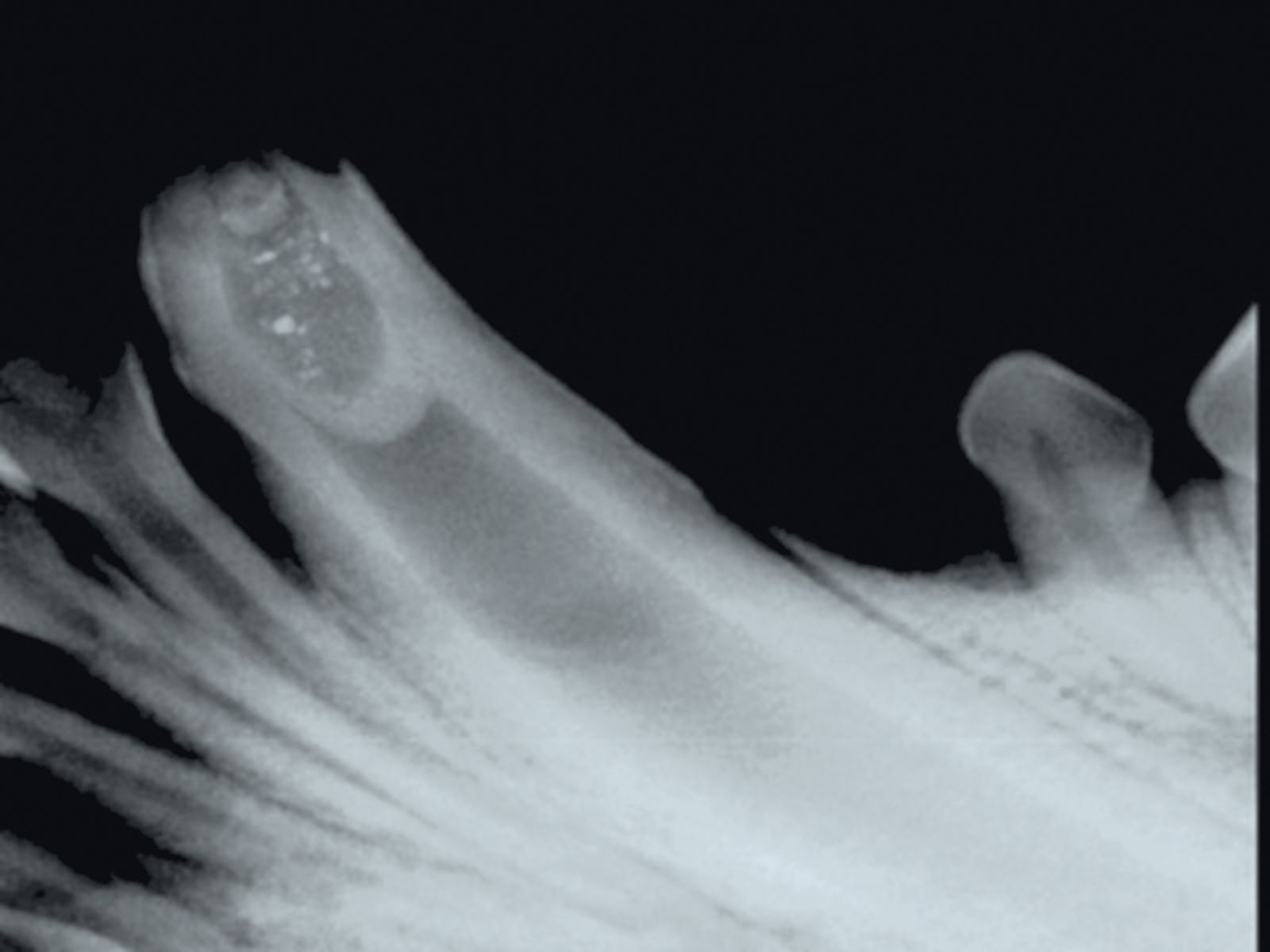
Nei denti fratturati immaturi con polpa necrotica, si può tentare l’apicificazione (per ottenere la chiusura della radice con tessuto duro) (Tabella 2). La prognosi per questa condizione è tuttavia riservata. Per tutte le opzioni terapeutiche descritte per i denti permanenti immaturi fratturati, è necessario un follow-up radiologico periodico per individuare e trattare tempestivamente le eventuali alterazioni patologiche periapicali [2] [3] [4][6] [7] [8].
| Fase 1 | Radiografia per stabilire la lunghezza della radice. |
| Fase 2 | Isolare il dente da trattare con diga dentale e disinfettare con clorexidina gluconato. |
| Fase 3 | Rimuovere la polpa necrotica, pulire accuratamente il canale radicolare sotto irrigazione sterile (evitare l'uso eccessivo di strumenti) e asciugare con punte di carta sterili. |
| Fase 4 | Riempire completamente il canale radicolare con idrossido di calcio per promuovere la formazione di tessuto duro all'apice. |
| Fase 5 | Applicare il restauro provvisorio. |
| Fase 6 | Sostituire l'otturazione di idrossido di calcio di a intervalli regolari (4-8 settimane) dopo valutazione radiografica per verificare la formazione della chiusura radicolare con tessuto duro. |
| Fase 7 | Trattamento canalare (RCT) convenzionale. |
| Fase 8 | Radiografia postoperatoria di valutazione. |
| Fase 9 | Ripetere la valutazione radiografica dopo 6 mesi. |
| Alternativa [7] | |
| Fasi 1-3 | Come le precedenti Fasi 1-3. |
| Fase 4 | Sigillare l'apice aperto con aggregato di triossidi minerali (MTA), posizionare uno strato intermedio di cemento vetroionomerico sul MTA e finire subito RCT e restauro. |
| Fase 5 | Radiografia di valutazione. |
| Fase 6 | Ripetere la valutazione radiografica dopo 6 mesi. |
Disturbi durante l’eruzione dei denti permanenti
Denti decidui persistenti
Prima dell’esfoliazione, le radici di tutti i denti da latte vengono riassorbite, di modo che questi cadano facendo spazio ai denti permanenti. I denti da latte persistenti sono denti ancora presenti all’epoca dell’eruzione dei rispettivi successori permanenti. Questa condizione di cui si sospetta una componente ereditaria viene spesso osservata nei cani di taglia piccola e toy, mentre è rara nelle razze più grandi e nei gatti. I denti da latte persistenti causano spesso la dislocazione dei denti permanenti, dato che la posizione fisiologica di questi ultimi viene bloccata dai primi. I denti permanenti erompono quasi sempre in posizione linguale o palatale rispetto ai denti da latte. Solo il canino mascellare erompe sempre in posizione mesiale rispetto al dente da latte che lo precede (Figura 11a e 11b). L’affollamento causato dai denti da latte persistenti è un fattore predisponente per la malattia periodontale. Per tali ragioni, questi denti dovrebbero sempre essere estratti. In genere, l’indagine radiografica preoperatoria facilita l’identificazione del dente corretto, e mostra fino a che punto è stata riassorbita la radice del dente da latte. I denti da latte devono essere estratti con cautela, dato che possiedono radici lunghe e sottili che si fratturano facilmente. È necessario evitare in ogni modo di danneggiare la dentizione permanente. Nei casi difficili, e per rimuovere i resti della radice fratturata, si raccomanda una tecnica di estrazione a cielo aperto (chirurgica) [1] [2] [3] [4] [9].
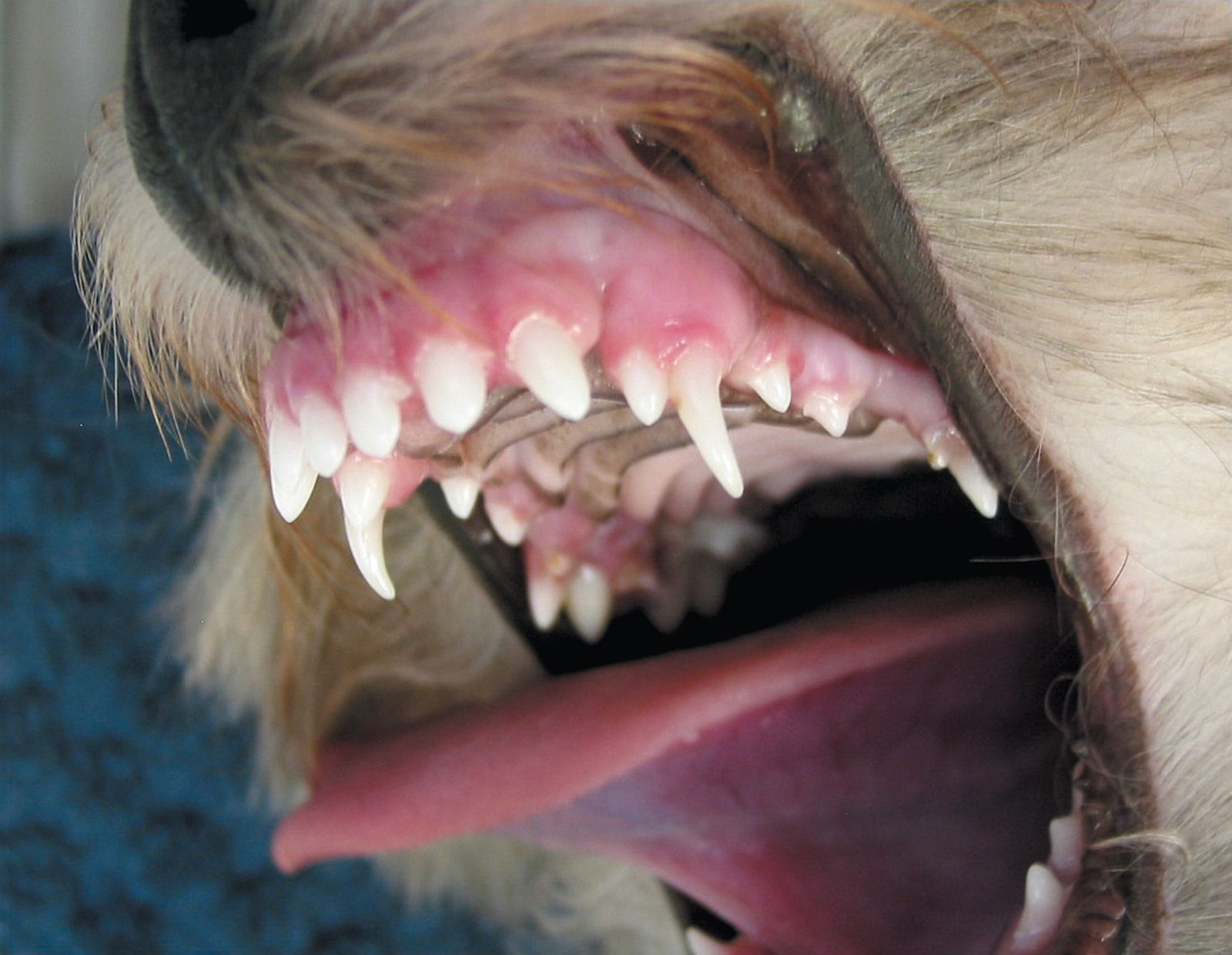

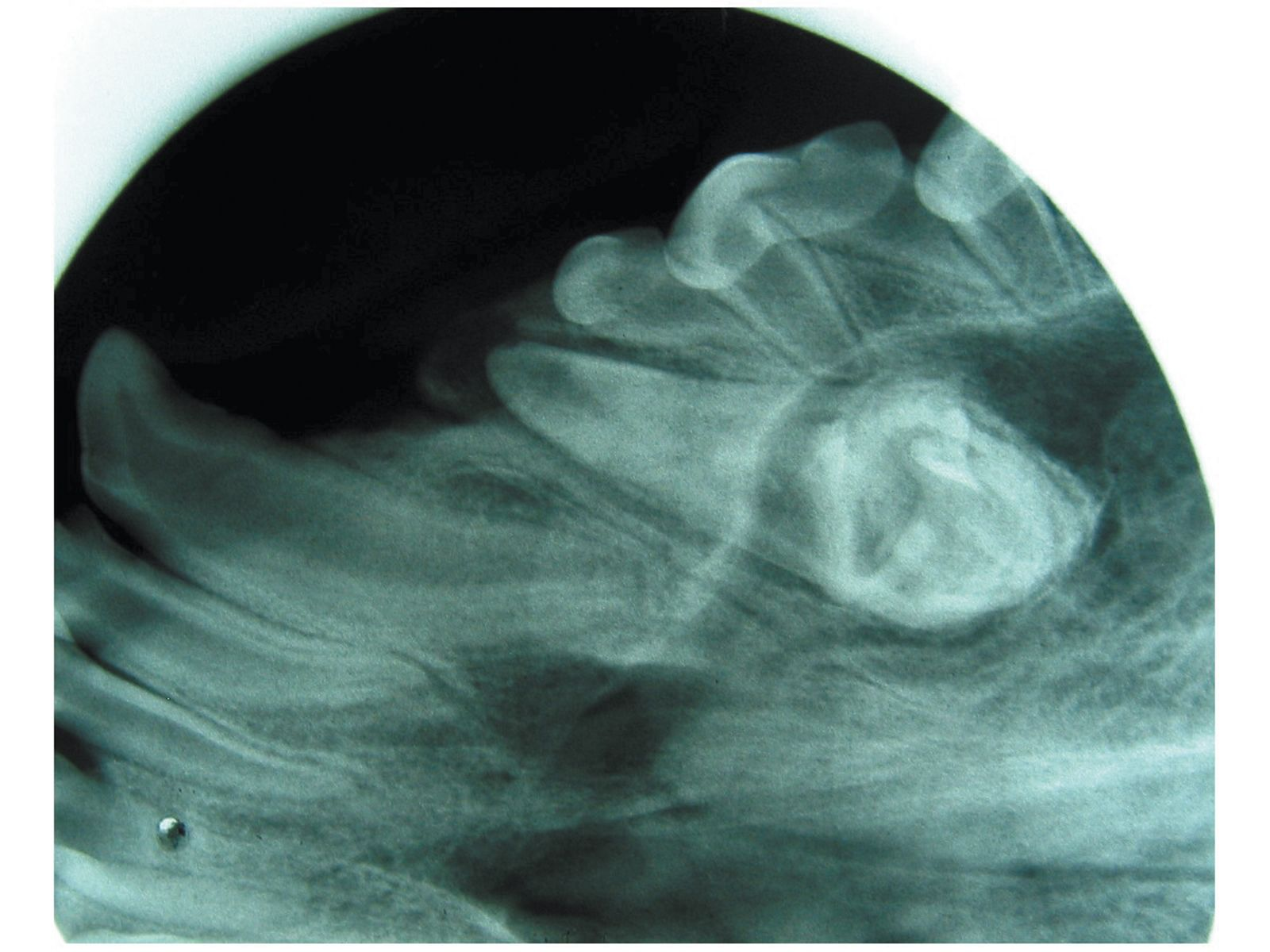
Denti ritenuti e denti inclusi
I denti inclusi e i denti ritenuti sono quelli che non sono erotti. Nel caso dei denti ritenuti esiste una barriera fisica nel percorso di eruzione che impedisce al dente di erompere (ad es. altri denti, resti di denti da latte, gengive molto dure), mentre nel caso dei denti inclusi non è possibile identificare alcun ostacolo. Tanto i denti inclusi quanto quelli ritenuti devono essere differenziati dai denti mancanti, ed è quindi obbligatoria un’indagine radiografica ogni qual volta un dente è clinicamente assente. I denti che rimangono nella mascella possono portare alla formazione di una cisti dentigera, possibile causa di assorbimento osseo diffuso e danni ai denti adiacenti (Figura 12).
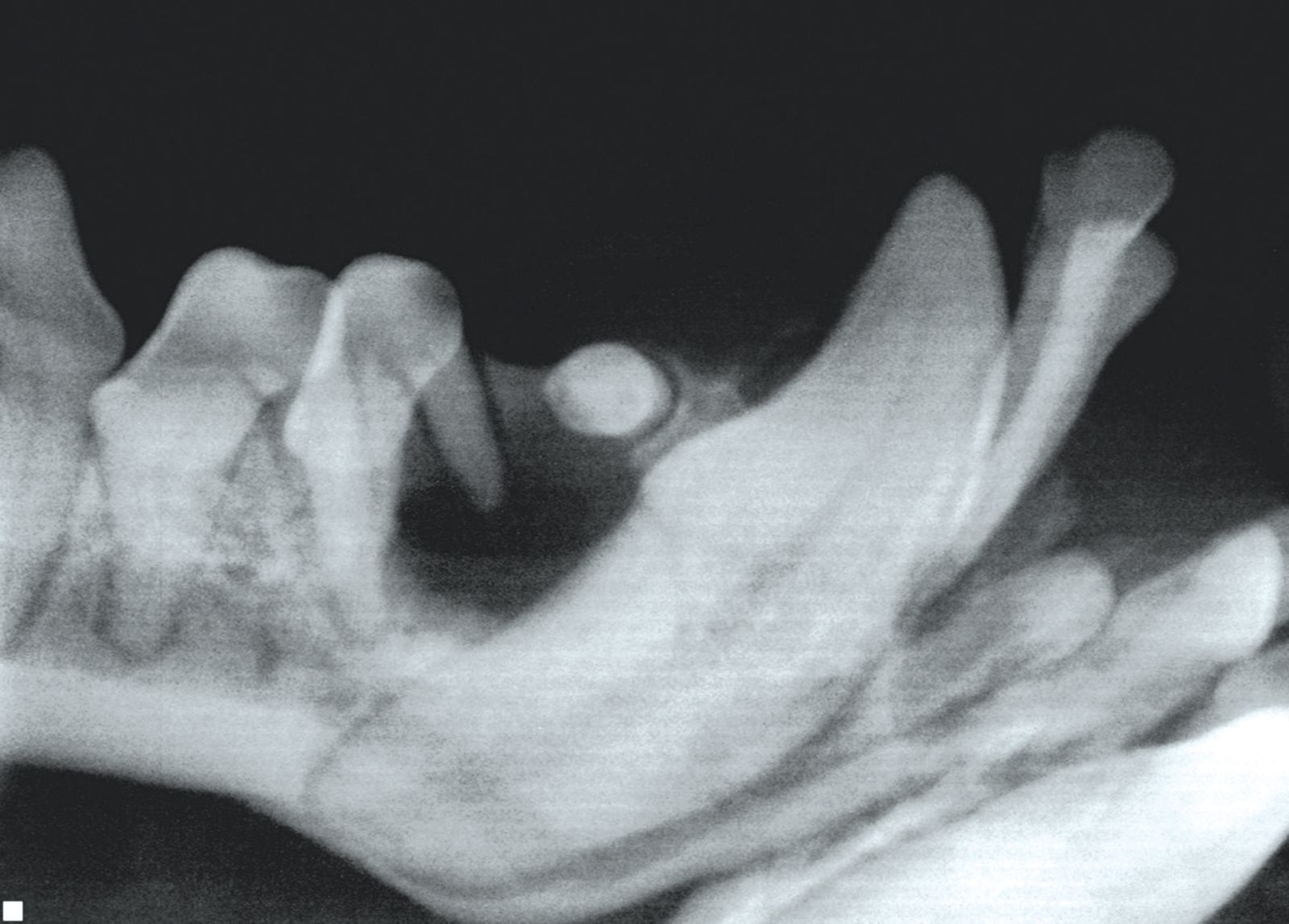
Se si effettua una diagnosi tempestiva dei denti ritenuti prima che abbia termine lo sviluppo radicolare, è possibile rimuovere l’ostacolo nel percorso di eruzione e liberare la corona consentendo al dente di erompere. Se la rimozione dell’ostacolo è impossibile, il dente interessato deve essere estratto oppure sottoposto a monitoraggio radiologico regolare. In presenza di una cisti, perché questa possa guarire è necessario rimuovere il dente e l’intero rivestimento della cisti. Nel caso di cisti molto diffuse, il difetto può essere riempito con un innesto osseo [1] [2] [3].
Malocclusioni dentali e scheletriche
Le malocclusioni sono più comuni nel cane che nel gatto. Il trattamento è indicato dovunque la salute dell’animale sia compromessa, ma non è necessario per motivi puramente estetici. La condizione caratterizzata da posizione anormale dei denti e lunghezza normale delle mascelle è nota come malocclusione dento-alveolare, mentre le malocclusioni dovute a discrepanze nella lunghezza delle mascelle sono note come malocclusioni baso-scheletriche. In mancanza di una causa evidente, o in presenza di anomalie mandibolari che non possono essere spiegate con problemi evolutivi o eventi traumatici, si devono ipotizzare influenze ereditarie. La malocclusione può interessare già la dentizione primaria o verificarsi solo nella dentizione permanente. Le possibilità terapeutiche per le malocclusioni includono l’estrazione, la riduzione della corona del dente interessato, o eventuali correzioni ortodontiche.
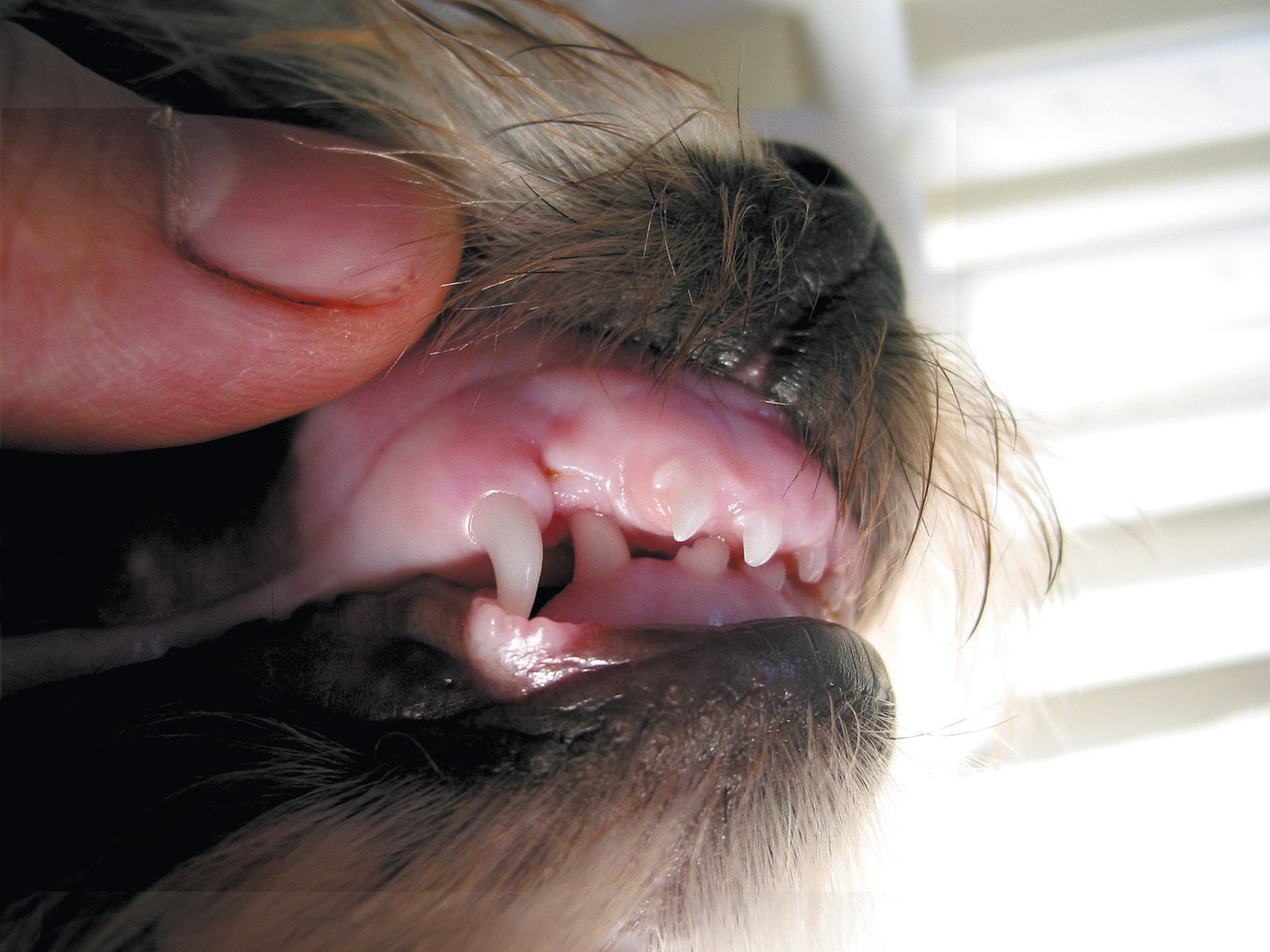
La linguoversione, o dislocamento linguale dei denti canini inferiori nel cane, è una frequente malocclusione che richiede sempre un trattamento. Una descrizione dettagliata esula dallo scopo di questo articolo, ma sono appropriate alcune brevi note. Se i denti canini decidui inferiori sono dislocati in senso linguale e impattano sul palato, si può avere l’interblocco della mascella e della mandibola, con possibile influenza sulla crescita delle mascelle. Spesso, i cani affetti da questo problema hanno già una mandibola retrognata (Figura 13) ed è pertanto consigliabile estrarre il più presto possibile i canini inferiori. Tale intervento elimina immediatamente il dolore causato dai denti che impattano sul palato e permette lo sviluppo genetico corretto della mandibola.
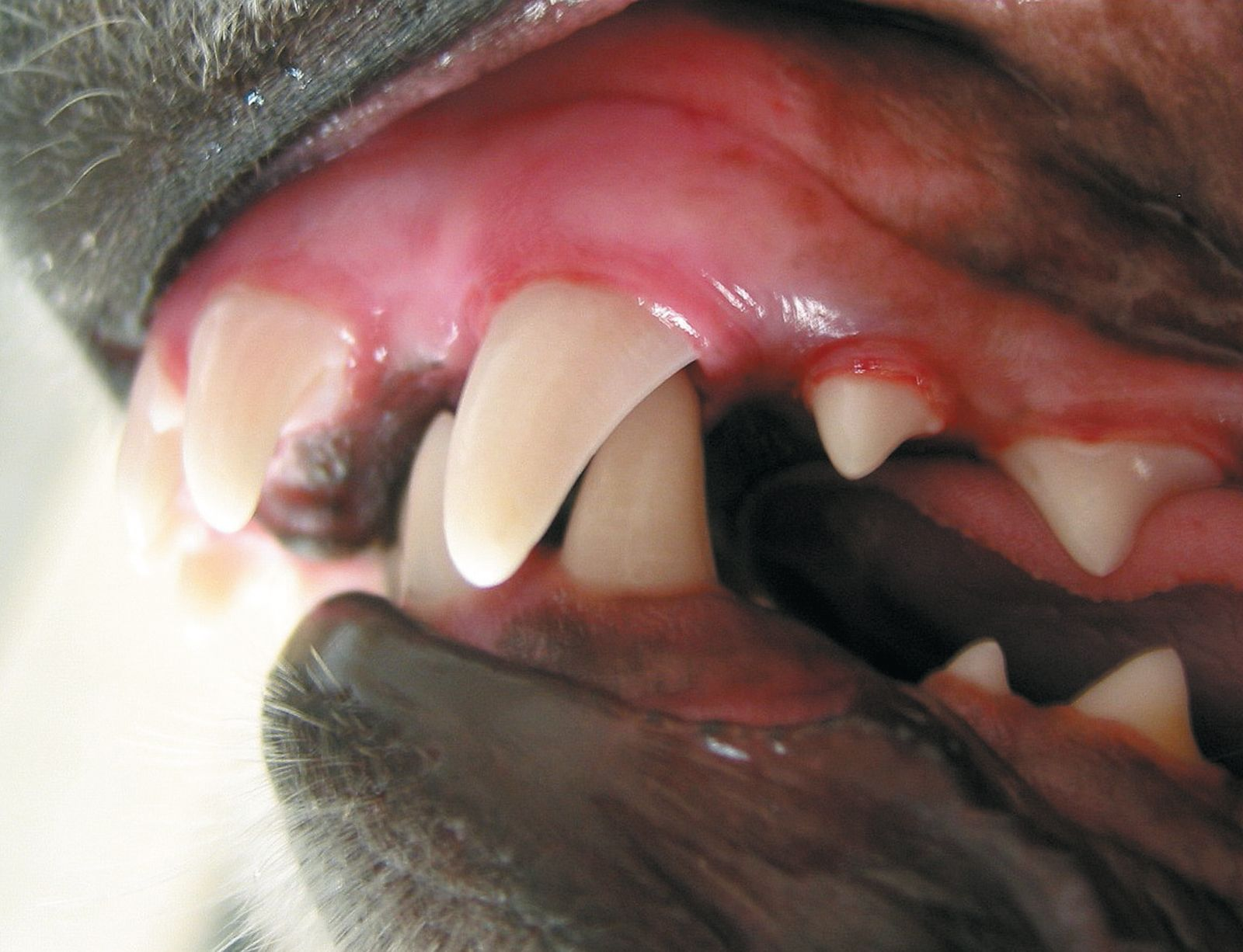
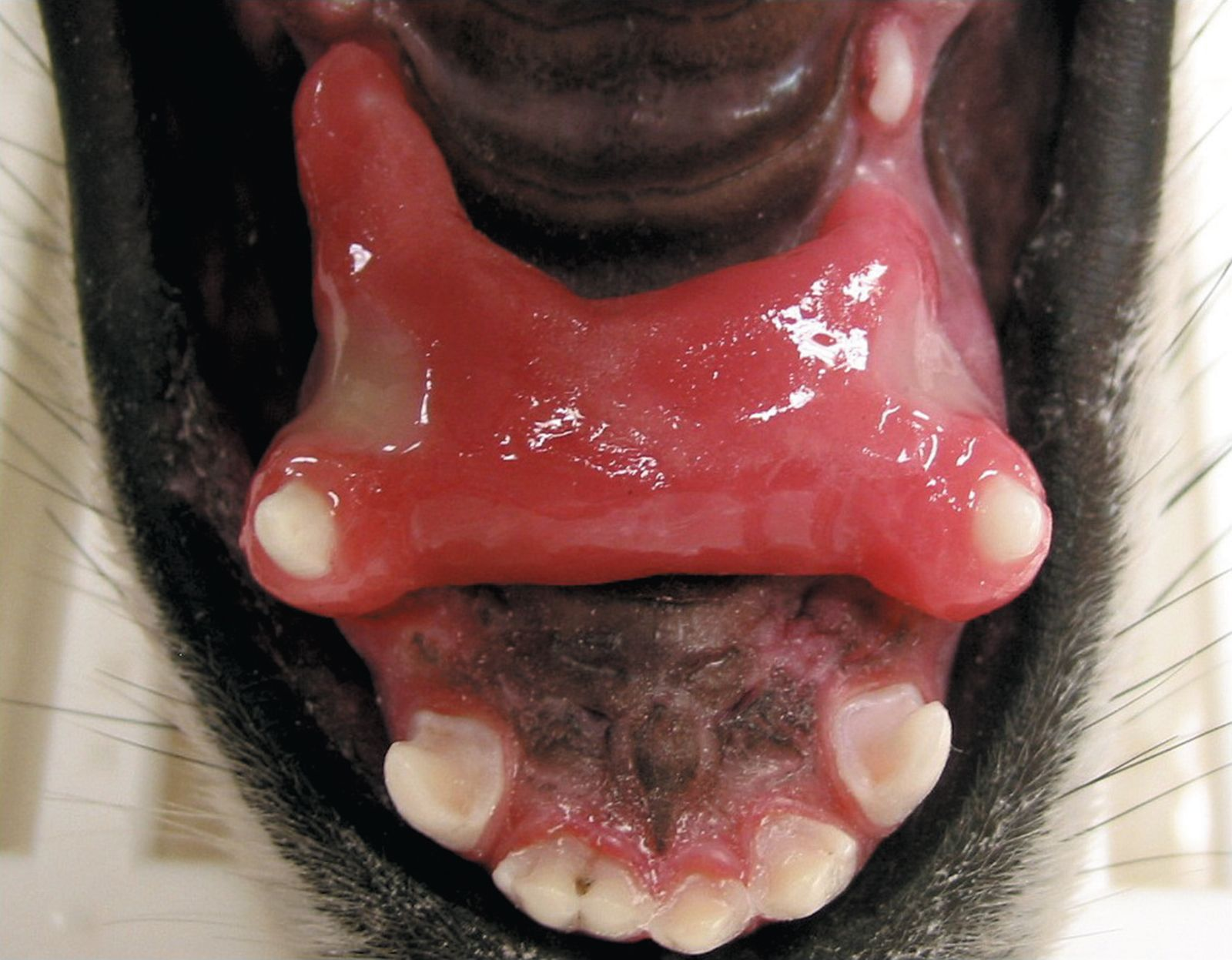
Al contrario, l’approccio al problema nel paziente adulto deve coinvolgere la ritenzione dei denti colpiti. Le possibilità terapeutiche includono la correzione ortodontica della malocclusione o l’accorciamento dei denti canini inferiori. La correzione ortodontica prevede l’utilizzo di viti a espansione o di piani inclinati per spostare i denti in posizione tale da evitare traumi al palato (Figura 14a e 14b). L’accorciamento dei denti canini inferiori elimina immediatamente il dolore determinato dall’impatto dei denti sulla mascella, ma il trattamento endodontico rimane indispensabile dato che quasi sempre la polpa diventa esposta quando si accorcia il dente. È inoltre consigliabile eseguire una pulpotomia parziale con incappucciamento diretto della polpa, dato che le radici dei denti interessati sono generalmente ancora immature (Tabella 1). Per informazioni dettagliate sulla correzione ortodontica, il clinico deve consultare la letteratura pertinente [1] [2] [3] [10] [11].
Palatoschisi
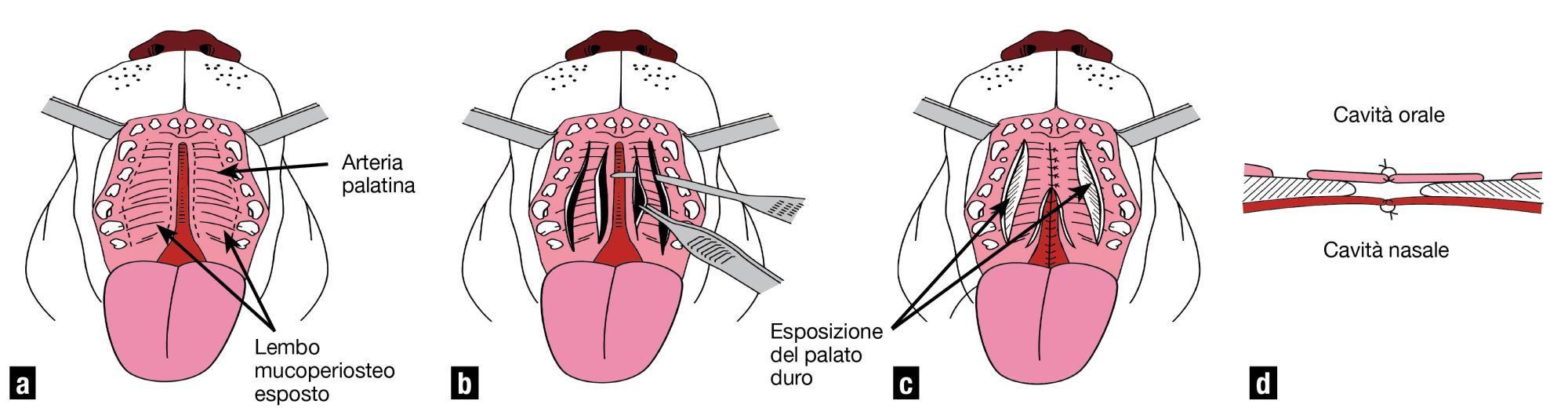
La palatoschisi è causata dalla fusione nulla o incompleta dei piani palatini durante lo sviluppo fetale, e si presenta clinicamente come un difetto longitudinale del palato primario (osso incisivo) e/o secondario (osso mascellare, osso palatino e palato molle) (Figura 15). Ciò comporta l’impossibilità per l’animale affetto di poppare. Inoltre, capita spesso che il cibo venga inalato nelle vie respiratorie, con conseguente polmonite. Dal punto di vista clinico, l’animale affetto mostra tosse e starnuti, con presenza di latte alle narici durante la poppata. Questi animali hanno quasi sempre uno sviluppo fisico ritardato e sono spesso sottoposti a eutanasia. Nel caso si pianifichi la chiusura chirurgica del difetto, l’animale deve essere alimentato più volte al giorno con un sondino nasogastrico fino a raggiungere una dimensione ragionevole. L’intervento chirurgico può essere solitamente tentato a 2-4 mesi di età, quando l’animale è abbastanza grande da permettere la mobilizzazione estesa dei tessuti orali necessaria per consentire la chiusura della palatoschisi. L’intervento chirurgico deve essere attentamente pianificato, poiché il primo tentativo offre le migliori possibilità di successo. Nonostante ciò, sono spesso necessarie operazioni di follow-up per chiudere completamente il difetto. I due metodi più spesso utilizzati per chiudere la palatoschisi sono la tecnica di avanzamento a doppio peduncolo e la tecnica con sovrapposizione di lembi. Nel primo caso, si incidono i margini mediali del palato nell’area della palatoschisi e si sottomina la mucosa del palato. Alcune incisioni di rilascio laterali garantiscono la necessaria mobilità dei lembi mucoperiostei risultanti. L’apporto ematico dell’area fornito dall’arteria palatina maggiore deve essere preservato e i lembi mobilizzati il più possibile per consentire una chiusura senza tensione del difetto. Le incisioni di rilascio laterali guariscono per granulazione secondaria. Lo svantaggio di questo metodo è che le suture sono posizionate sopra il difetto e non hanno alcun supporto osseo. Per la tecnica con sovrapposizione di lembi, si prepara un lembo dalla mucosa palatina su un lato della palatoschisi, con l’incisione fatta parallelamente ai denti e la base del lembo situato a livello della schisi. Il lembo viene piegato sopra il difetto, tirato dal lato opposto della schisi, quindi suturato in posizione, in modo che l’ex epitelio orale formi il pavimento del naso e il lato di tessuto connettivo sia rivolto verso la cavità orale. Anche in questo caso, è di vitale importanza mantenere l’apporto ematico dall’arteria palatina maggiore. Il vantaggio di questo metodo è che le suture sono sostenute dall’osso, su un lato del difetto. Lo svantaggio è che la tecnica è più difficile, il che richiede una preparazione approfondita ed espone un’ampia area di osso alla granulazione [1] [2] [3] [4] [12] [13].
Conclusione
Il clinico che trascura la malattia dentale o eventuali difetti negli animali giovani, secondo l’errata convinzione che lo sviluppo della dentizione adulta porrà rimedio alla maggior parte dei problemi, non fa un buon servizio all’animale. Una seria conoscenza delle varie condizioni dentali che possono interessare gli animali giovani, unitamente alla consapevolezza della patologia e un approccio scrupoloso al trattamento, sono la garanzia che i cuccioli o i gattini con problemi riceveranno cure adeguate, così da fornire benefici a lungo termine per l’animale interessato.Jan Schreyer
DVM, Dip. EVDC
Germania
Il Dr. Schreyer ha completato gli studi in veterinaria presso l’Università di Lipsia nel 1993 e ha conseguito il dottorato nel 1997. Dal 1993 ha lavorato con la moglie nel suo ambulatorio per piccoli animali dove si occupa principalmente di medicina dentale. Nel 2004 ha conseguito il diploma presso l’EVDC ed è stato Presidente dell’European Veterinary Dental Society nel 2010-2012. Attualmente è Presidente eletto della German Veterinary Dental Medicine Society.
Riferimenti
- Verhaert L. Developmental oral and dental conditions. In: Tutt C, Deeprose J, Crossley D. (eds) BSAVA Manual of Canine and Feline Dentistry 3rd ed. Gloucester: BSAVA 2007;77-95.
- Eickhoff M. Das junge Tier. In: Eickhoff M. Zahn-, Mund- und Kieferheilkunde bei Klein- und Heimtieren. Stuttgart: Enke Verlag 2005;42-61.
- Hale FA. Juvenile Veterinary Dentistry. In: Holmstrom SE (ed). Vet Clin North Am Small Anim Pract. Dentistry 2005;35(4):789-817.
- Wiggs RB, Lobprise HB. Pedodontics. In: Wiggs RB, Lobprise HB (eds) Veterinary Dentistry – Principals and Practice. Philadelphia: Lippincott-Raven, 1997;167- 185.
- Taney KG, Smith MM. Composite restoration of enamel defects. J Vet Dent 2007;24(2):130-134
- Niemiec BA. Fundamentals of endodontics. In: Holmstrom SE (ed). Vet Clin North Am Small Anim Pract. Dentistry 2005;35(4):837-868.
- Niemiec BA, Mulligan TW. Vital pulp therapy. J Vet Dent 2001;18(3):154-156.
- Juriga S, Manfra Maretta S, Niederberger V. Mineral Trioxide Aggregate (MTA) for apexification of non-vital immature permanent teeth. J Vet Dent 2007; 24(4):274-277.
- Hobson P. Extraction of retained primary canine teeth in the dog. J Vet Dent 2005;22(2):132-137
- Ulbricht RD, Manfra Maretta S. Orthodontic treatment using a direct acrylic inclined plane. J Vet Dent 2005;22(1):60-65.
- Legendre LF. Building a telescopic inclined plane intraorally. J Vet Dent 2010; 27(1):62-65.
- Taney K. Secondary cleft palate repair. J Vet Dent 2008;25(2):150-153.
- Beckman B. Repair of secondary cleft palate in the dog. J Vet Dent 2011;28(1):58.
Altri articoli di questo numero
Condividi sui social media