Persönliche Empfehlungen... Zahnfleischwucherungen beim Hund
Geschrieben von Christopher Sauvé
Zahnfleischwucherungen im Maul eines Hundes sind ein häufiger Befund in der Kleintierpraxis. dieser Artikel betrachtet die häufigsten Erkrankungen und erörtert die bevorzugten Behandlungsansätze.
Article
Kernaussagen
Das klinische Erscheinungsbild einer Zahnfleischwucherung ist bei den meisten Patienten nicht pathognomonisch, und vor der Erstellung eines endgltigen Behandlungsplans sollte immer eine Diagnose gestellt werden.
Bei der Evaluierung einer Zahnfleischwucherung sollte eine vollstndige Untersuchung der Maulhhle durchgefhrt werden mit adspektorischer Beurteilung, orodentalem Charting, diagnostischer Bildgebung und vollstndiger Beschreibung der Lsion.
In einigen Fllen kann es sinnvoll sein, sowohl diagnostische (Inzisionsbiopsie in Form einer Gingivektomie und Gingivoplastik) als auch therapeutische Manahmen whrend ein und desselben Eingriffes durchzufhren.
Gingivahyperplasie ist eine nicht-neoplastische, reaktive, entzndliche Lsion, die am hufigsten durch Plaque-induzierte Gingivitis/Parodontitis, okklusale Traumata und bestimmte Arzneimittel verursacht wird.
Einleitung - Was ist eine Zahnfleischwucherung?
In der tierärztlichen Praxis wird regelmäßig der beschreibende Terminus „Epulis“ verwendet, um eine fokale Vergrößerung oder Wucherung der Gingiva zu bezeichnen. Es handelt sich aber um einen zweideutigen Begriff, denn „Epulis“ bedeutet in der griechischen Sprache schlicht „auf dem Zahnfleisch“. Und auch wenn diese deskriptive Terminologie in diesem Zusammenhang durchaus logisch erscheint, herrscht unter Praktikern und Praktikerinnen keine Klarheit darüber, was genau mit dem Begriff „Epulis“ beschrieben wird und was dieser letztlich impliziert. Mögliche Folgen sind medizinische Fehler, inadäquate Behandlungen und nicht zuletzt Verwirrung bei Kunden und Kundinnen sowie bei Kollegen und Kolleginnen. Ich empfehle deshalb in einer modernen zahnmedizinischen Praxis die Vermeidung der Begriffs „Epulis“ oder „Epuliden“ und stattdessen die Verwendung des Terminus „Gingival enlargement“ (GE), also „Gingivavergrößerung“ oder „Zahnfleischvergrößerung“, wenn wir eine fokale Vergrößerung der Gingiva beschreiben, ohne histopathologische Diagnose und ohne dass daraus eine Prognose abgeleitet werden kann. Im deutschen Sprachraum hat sich der Begriff „Gingivavergrößerung“ nicht durchgesetzt, hier werden Schwellungen und Zubildungen am Zahnfleisch häufig allgemein als „Gingivahyperplasie“ beschrieben, ungeachtet der Tatsache, dass eine Differenzierung zwischen Hyperplasie und Hypertrophie nur histopathologisch möglich ist. Die Verwendung des Begriffes „Zahnfleischwucherungen“ trägt dieser Problematik Rechnung. Mit Hilfe nachfolgender diagnostischer Maßnahmen kann sich eine Zahnfleischwucherung dann als benigne oder maligne Neoplasie oder als nicht-neoplastische, reaktive, tumorähnliche Läsion der Gingiva herausstellen [1].
Dieser kurze Artikel soll die Vielfalt der pathologischen Veränderungen demonstrieren, die sich adspektorisch als Zahnfleischwucherung im Maul eines Hundes darstellen können. Es wird darauf hingewiesen, wie wichtig die präzise histopathologische Diagnose einer Zahnfleischwucherung ist, und es werden kurze Informationen zur Behandlung und Prognose verschiedener Erkrankungen gegeben (einschließlich der Möglichkeit, gegebenenfalls therapeutische und diagnostische Maßnahmen während ein und desselben Eingriffs durchzuführen). Darüber hinaus bietet der Artikel einen Leitfaden für die praktische Durchführung einer Gingivektomie und Gingivoplastik in einem klinischen Szenario mit Verdacht auf eine fokale fibröse Hyperplasie, einer Form der Gingivahyperplasie.
Es ist wichtig, umfangreiche und tiefe Inzisionsbiopsien zu entnehmen, damit der Pathologe über ausreichend Gewebe verfügt für eine richtige Diagnose. Ein häufiger Fehler in der erstversorgenden tierärztlichen Praxis ist die Entnahme von oberflächlichen Biopsien, die die vorhandene Pathologie nicht widerspiegeln.
Evaluierung von Zahnfleischwucherungen
Bei der Beurteilung von Zahnfleischwucherungen müssen unbedingt die Grundlagen eines COHAT (Complete Oral Health Assessment and Treatment) beachtet werden. Dazu gehören eine adspektorische Beurteilung, ein orodentales Charting mit parodontaler Sondierung, eine diagnostische Bildgebung (intraorale Röntgenaufnahmen oder Computertomographie) und eine Vermessung der Zahnfleischwucherungen mit sorgfältiger Beschreibung einschließlich Lokalisation, Form, Größe, Textur, Farbe usw.
Um eine endgültige Diagnose stellen zu können, erfolgt eine Inzisionsbiopsie aus dem veränderten Gewebe mit anschließender histopathologischer Untersuchung. Dabei ist es wichtig, umfangreiche und tiefe Inzisionsbiopsien zu entnehmen, damit der Pathologe oder die Pathologin über ausreichend Gewebe für eine verlässliche histopathologische Diagnose verfügt. Ein häufiger Fehler in der erstversorgenden tierärztlichen Praxis ist die Entnahme von oberflächlichen Biopsien, die die tatsächlich vorhandene Pathologie nicht widerspiegeln oder aus Bereichen mit Nekrosen stammen. Letztlich führt dies zu Fehldiagnosen und inadäquaten Behandlungen. Ich persönlich verwende entweder eine Skalpellklinge zur Entnahme einer elliptischen Inzisionsprobe oder ich führe eine Stanzbiopsie adäquater Größe durch. Je nach Indikation werden die Ränder der Biopsiestelle anschließend mit resorbierbarem Nahtmaterial adaptiert. Bei einer gestielten Zahnfleischwucherung inzidiere ich den Stiel häufig am Übergang zwischen pathologischer und gesunder Gingiva. Feinnadelaspirationen sind in der Regel nicht diagnostisch und werden daher nicht empfohlen.
Bei den meisten Patienten ist das klinische Erscheinungsbild einer Zahnfleischwucherung nicht pathognomonisch. In jedem Fall sollte zunächst eine Diagnose gestellt werden, bevor ein endgültiger Behandlungsplan entwickelt und mit dem Besitzer oder der Besitzerin besprochen wird. Dabei ist es wichtig, die Gründe für die vorgeschlagene Herangehensweise zu erläutern, um sicherzustellen, dass die im Einzelfall richtige Behandlungsmethode gewählt, ein ausreichend umfangreicher bzw. ausgedehnter chirurgischer Eingriff durchgeführt und eine korrekte systemische Evaluierung vorgenommen wird (z. B. Staging, Beurteilung von Sentinel-Lymphknoten usw.).
In einigen Fällen können Zahnfleischwucherungen ein bekanntes, wiedererkennbares Muster aufweisen. Hier kann es durchaus sinnvoll sein, während ein und desselben Eingriffs sowohl diagnostische (Inzisionsbiopsie in Form einer Gingivektomie und Gingivoplastik) als auch therapeutische Maßnahmen durchzuführen. Das gängigste Beispiel hierfür wäre eine generalisierte Zahnfleischwucherung beim adulten Boxer, einer Rasse, die sehr gut bekannt ist für die Entwicklung einer Gingivahyperplasie (am häufigsten eine als „fokale fibröse Hyperplasie“ bezeichnete Form). Nach entsprechender Diskussion mit dem Besitzer kann es sinnvoll sein, eine Gingivektomie und Gingivoplastik durchzuführen, um das Zahnfleisch auf diese Weise wieder „so weit wie möglich an eine physiologische Gingiva“ anzunähern und dabei gleichzeitig repräsentative Proben für die Histopathologie zu nehmen, um die klinisch vermutete Pathologie zu bestätigen.
Gingivahyperplasie
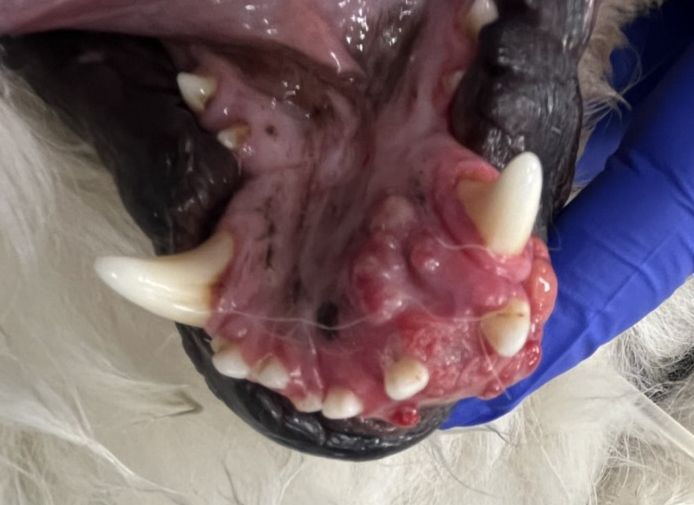
Gingivahyperplasie wird definiert als eine nicht-neoplastische, reaktive entzündliche Zahnfleischwucherung, die in ihrem klinischen Erscheinungsbild variieren kann (Abbildung 1). Die häufigsten Ursachen sind eine Plaque-induzierte Gingivitis/Parodontitis, okklusale Traumata und bestimmte Arzneimittel (am häufigsten Cyclosporin und Amlodipin) [2]. Der Begriff „fokale fibröse Hyperplasie“ bezeichnet eine spezifische Form der Gingivahyperplasie, die durch eine vernachlässigbare Hyperplasie des Epithels gekennzeichnet ist, sich aber durch ein dichtes fibröses Bindegewebe auszeichnet [2].
Die Behandlung einer Gingivahyperplasie besteht aus der Resektion (durch Gingivektomie und Gingivoplastik) des überschüssigen Gewebes und einer Rekonturierung der befestigten Gingiva sowohl zu diagnostischen, als auch therapeutischen Zwecken (siehe folgende Seite). Wenn die Entstehung einer Gingivahyperplasie durch ein okklusales Trauma stimuliert wird, ist eine Beseitigung der ursächlichen Malokklusion zu empfehlen. Erhält der Patient Arzneimittel, die bekanntermaßen eine Gingivahyperplasie induzieren, sollten neben der chirurgischen Rekonturierung der Gingiva auch mögliche Alternativen zu diesem Arzneimittel geprüft werden.
In vielen Fällen generieren diese Läsionen ein lokales Milieu zwischen der Zahnfleischwucherung und der Zahnoberfläche, in dem sich schnell Plaque und Zahnstein bilden können; dieser Raum wird als Pseudotasche bezeichnet. Aufgrund dieses Phänomens findet man bei Patienten mit Zahnfleischwucherung begleitend häufig verschiedene Stadien einer Parodontalerkrankung. Neben der Beseitigung der Zahnfleischwucherung hängt der weitere Behandlungsverlauf in erster Linie vom Stadium der Parodontalerkrankung und von den Wünschen des Besitzers oder der Besitzerin ab. In diesen Fällen kommen eine chirurgische Extraktion oder konservativere Behandlungsoptionen in Frage.
Eine Gingivahyperplasie ist in der Regel rezidivierender Natur, die Rezidivrate kann aber durch eine wirksame Plaquekontrolle reduziert werden. Erreicht wird dies in erster Linie durch eine tägliche Zahnpflege zu Hause und eine routinemäßige professionelle Zahnreinigung in der tierärztlichen Praxis. Letztere umfasst eine regelmäßige proaktive Beseitigung von Pseudotaschen auf dem Wege einer Gingivoplastik und wird in der Regel einmal jährlich durchgeführt.
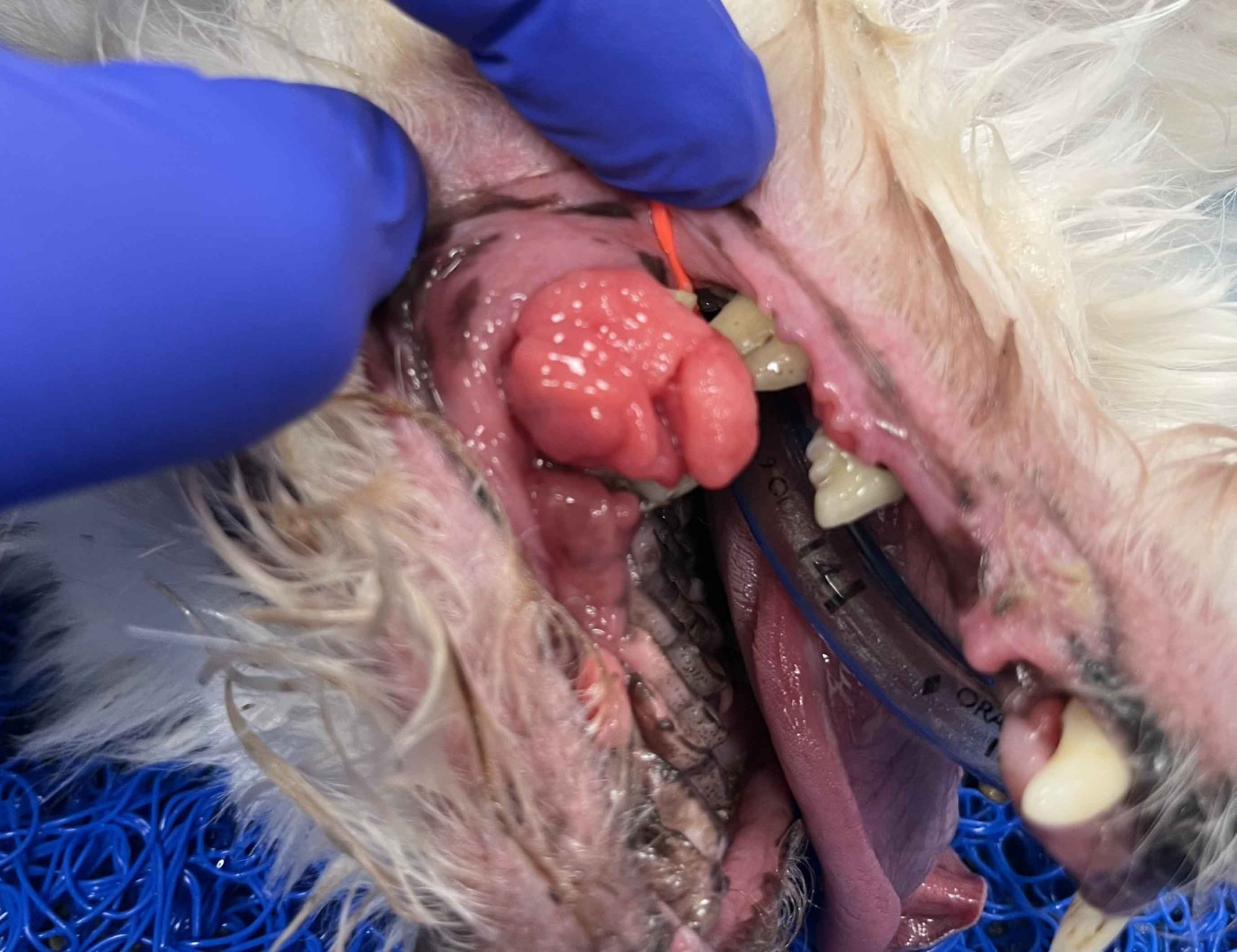
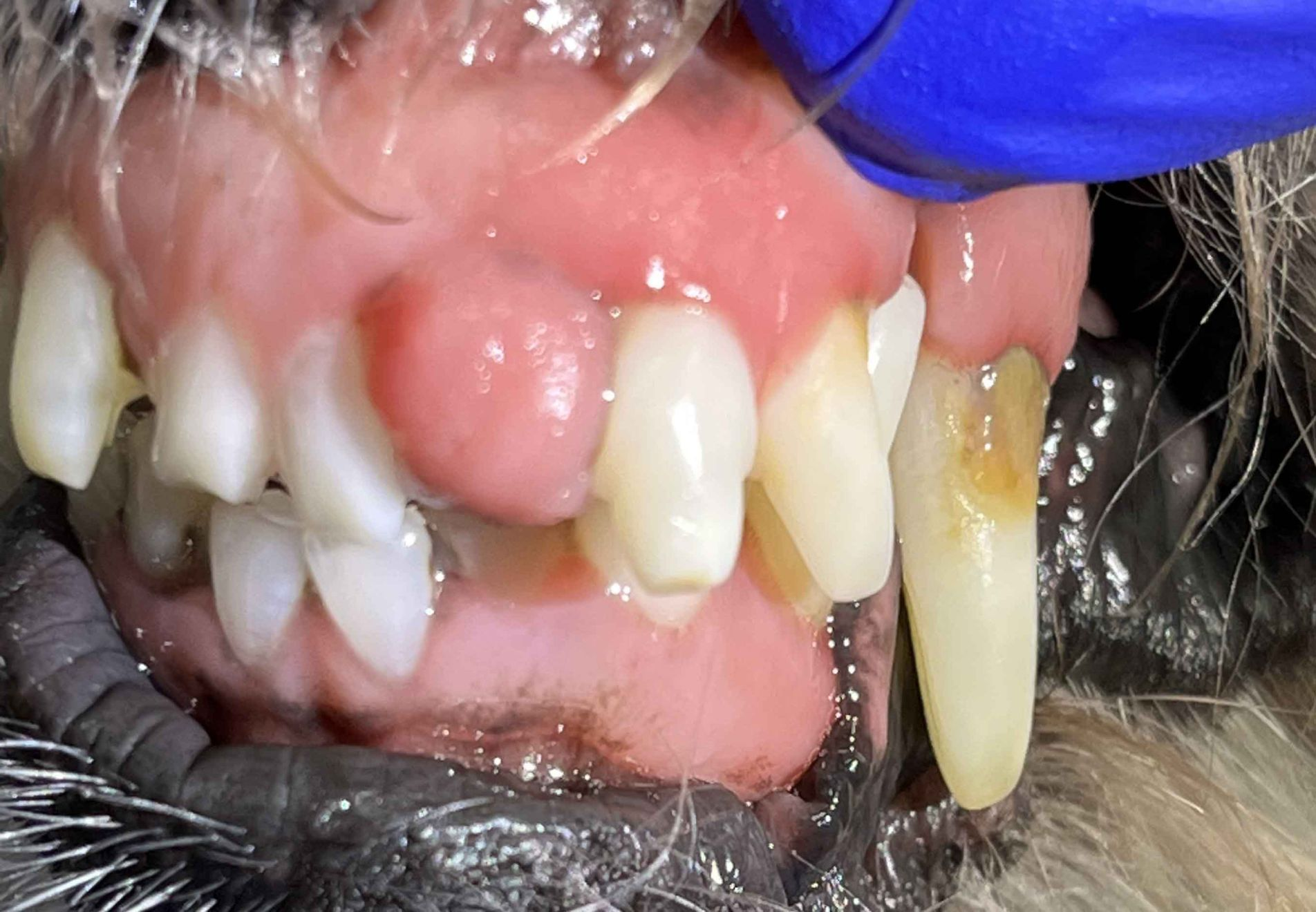
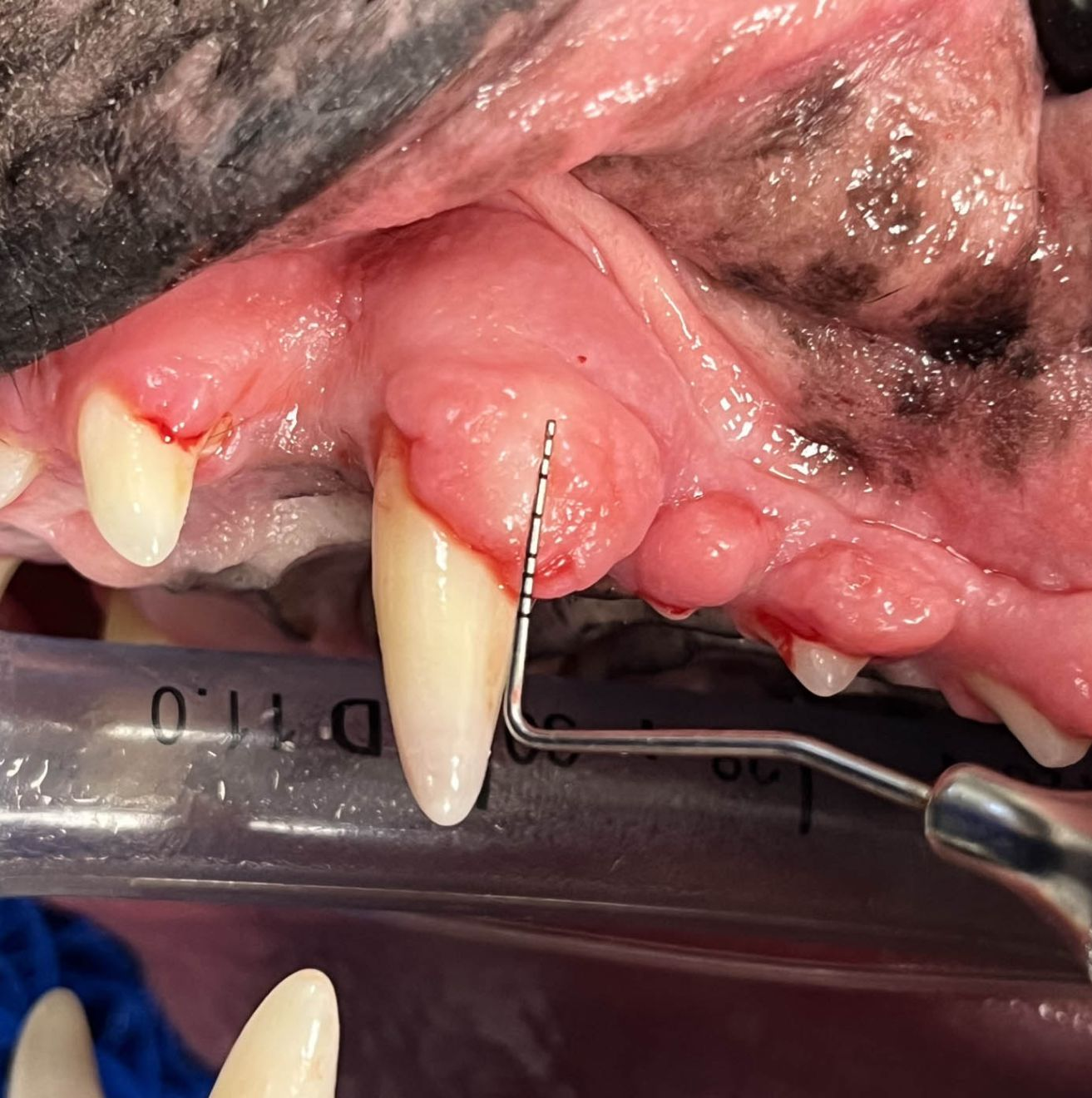
Peripheres odontogenes Fibrom
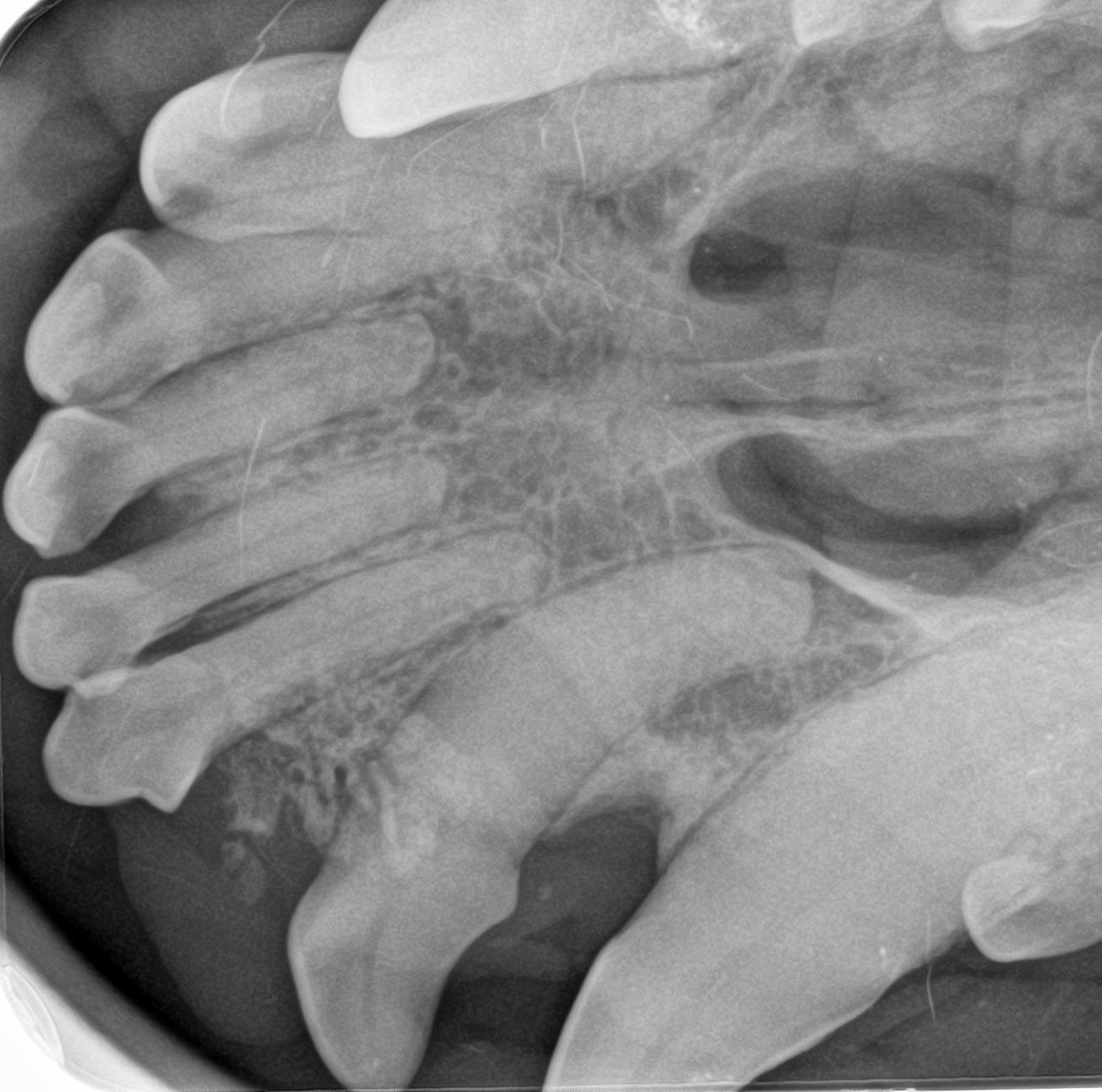
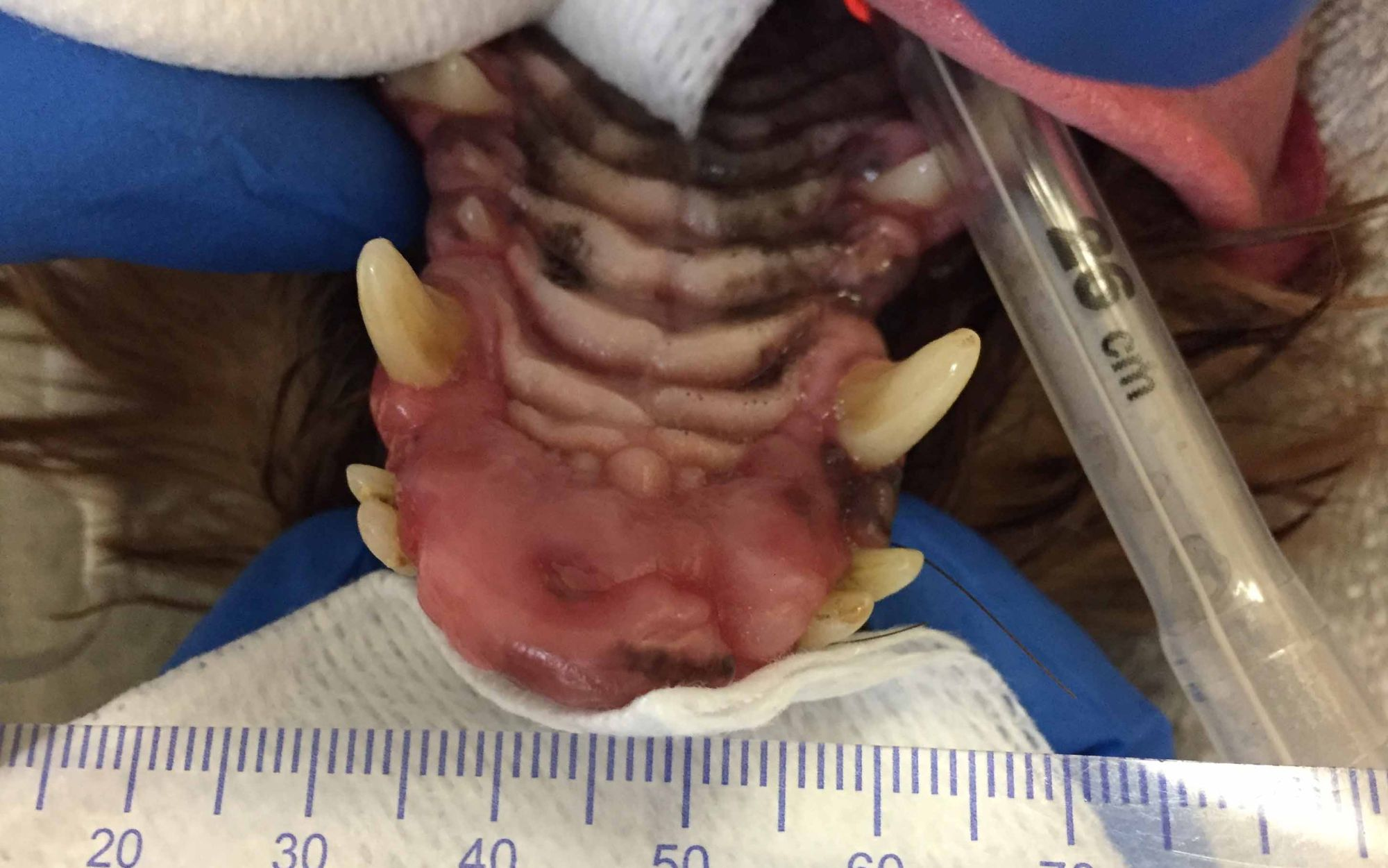
Das periphere odontogene Fibrom (POF) wird gelegentlich auch als fibromatöse Epulis parodontalen Ursprungs (Fibromatous Epulis of Periodontal Ligament Origin; FEPLO) bezeichnet. Nach wie vor gibt es aber eine kontroverse Debatte über die angemessene Bezeichnung für diese Art von Läsion [2]. Um dieser Kontroverse aus dem Weg zu gehen, werden wir in diesem Artikel das kombinierte Akronym FEPLO/POF verwenden. Klinisch sind diese Läsionen typischerweise exophytisch, breitbasig und von glatter Textur mit intaktem Epithel, sie können aber auch ein blumenkohlartiges Erscheinungsbild haben (Abbildung 2 a-c). Man geht davon aus, dass FEPLO/POF ihren Ursprung im Bereich der Befestigung zwischen Zahnwurzelhaut und der befestigten Gingiva haben, mit einer Pathogenese, die zum Teil auf einer reaktiven Hyperplasie basiert [2]. FEPLO/POF unterscheiden sich von der gingivalen Hyperplasie/fokalen fibrösen Hyperplasie dadurch, dass sie neben den proliferativen mesenchymalen Zellen auch einige Merkmale von aus der Zahnwurzelhaut stammenden Fibroblasten aufweisen FEPLO/POF unterscheiden sich von der gingivalen Hyperplasie/fokalen fibrösen Hyperplasie dadurch, dass sie neben den proliferativen mesenchymalen Zellen auch einige Merkmale von aus der Zahnwurzelhaut stammenden Fibroblasten aufweisen [2]. FEPLO/POF-Läsionen zeigen unterschiedliche Grade einer Mineralisierung, die Zement, Knochengewebe oder eine Kombination aus beidem repräsentieren kann. Obwohl dies nicht die Regel ist, kommt es auch bei gutartigen Neoplasien wie FEPLO/POF durchaus häufiger zu Lageänderungen oder Verschiebungen von Zähnen. In der diagnostischen Bildgebung (Computertomographie (CT) oder intraorales Röntgen) sollte in der Regel keine durch diese Neoplasie hervorgerufene Knochenlyse zu erkennen sein (Abbildung 3), obwohl durchaus ein gewisser parodontaler Knochenverlust aufgrund der durch die FEPLO/POF entstandene Pseudotasche vorhanden sein kann.
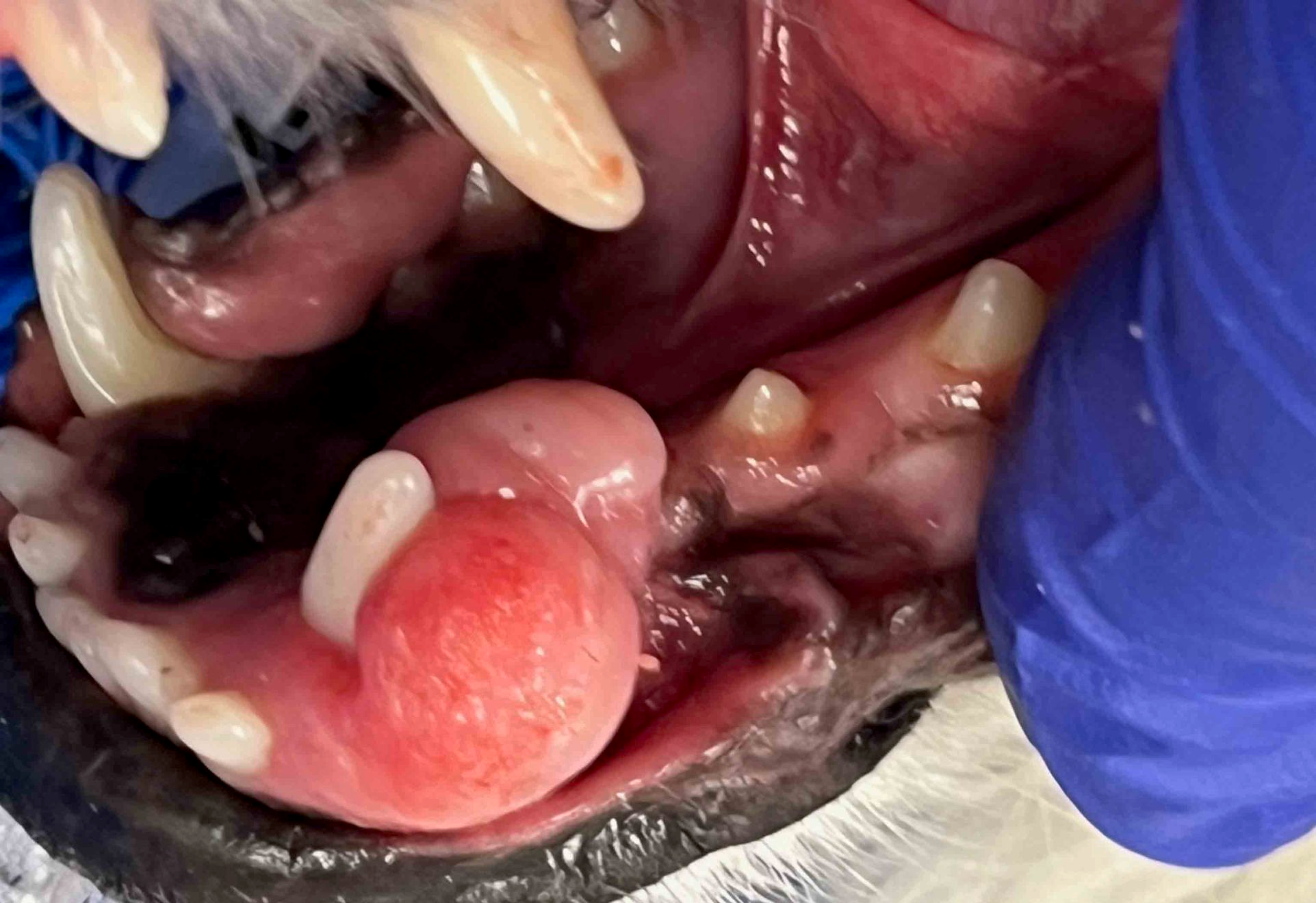
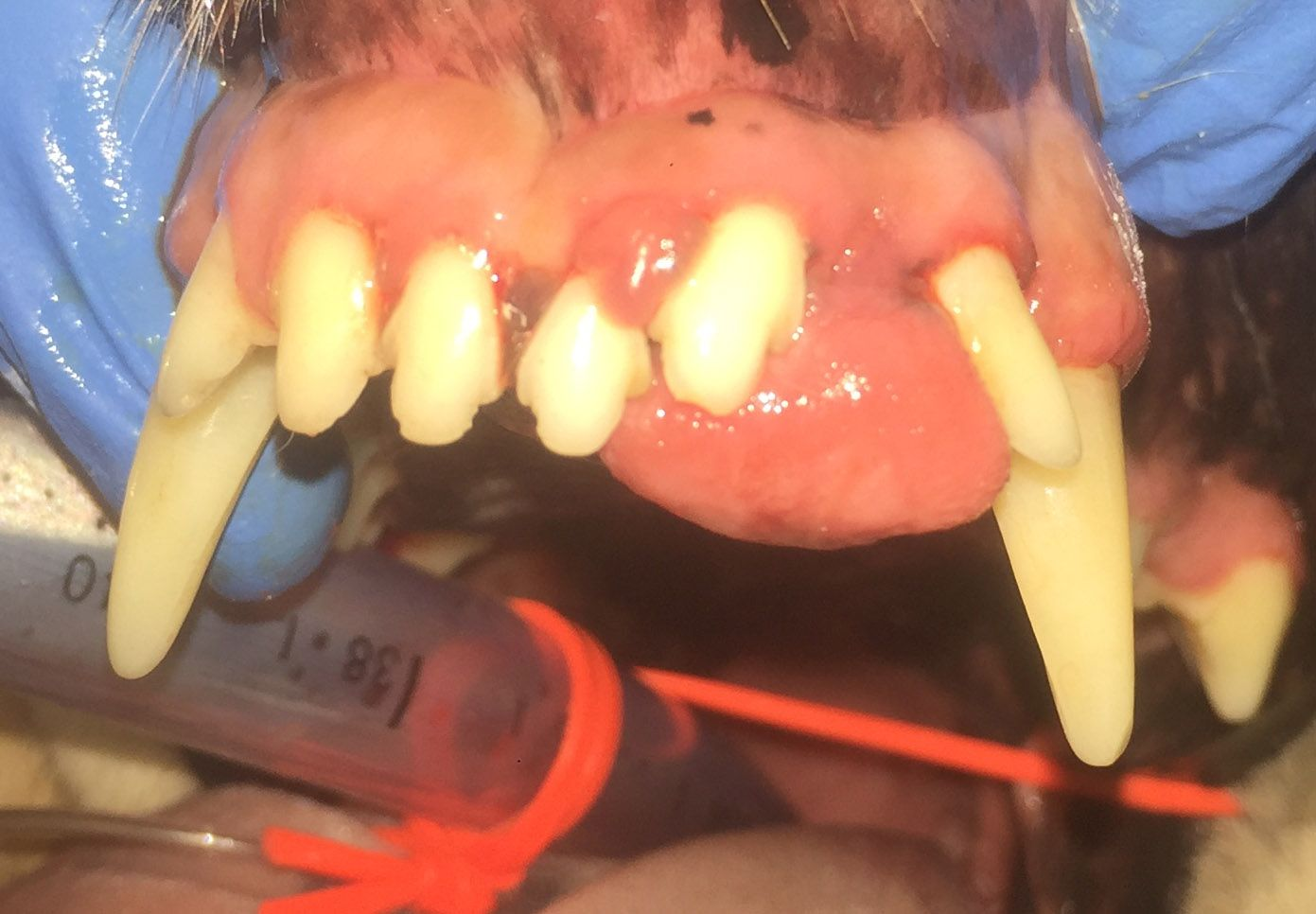
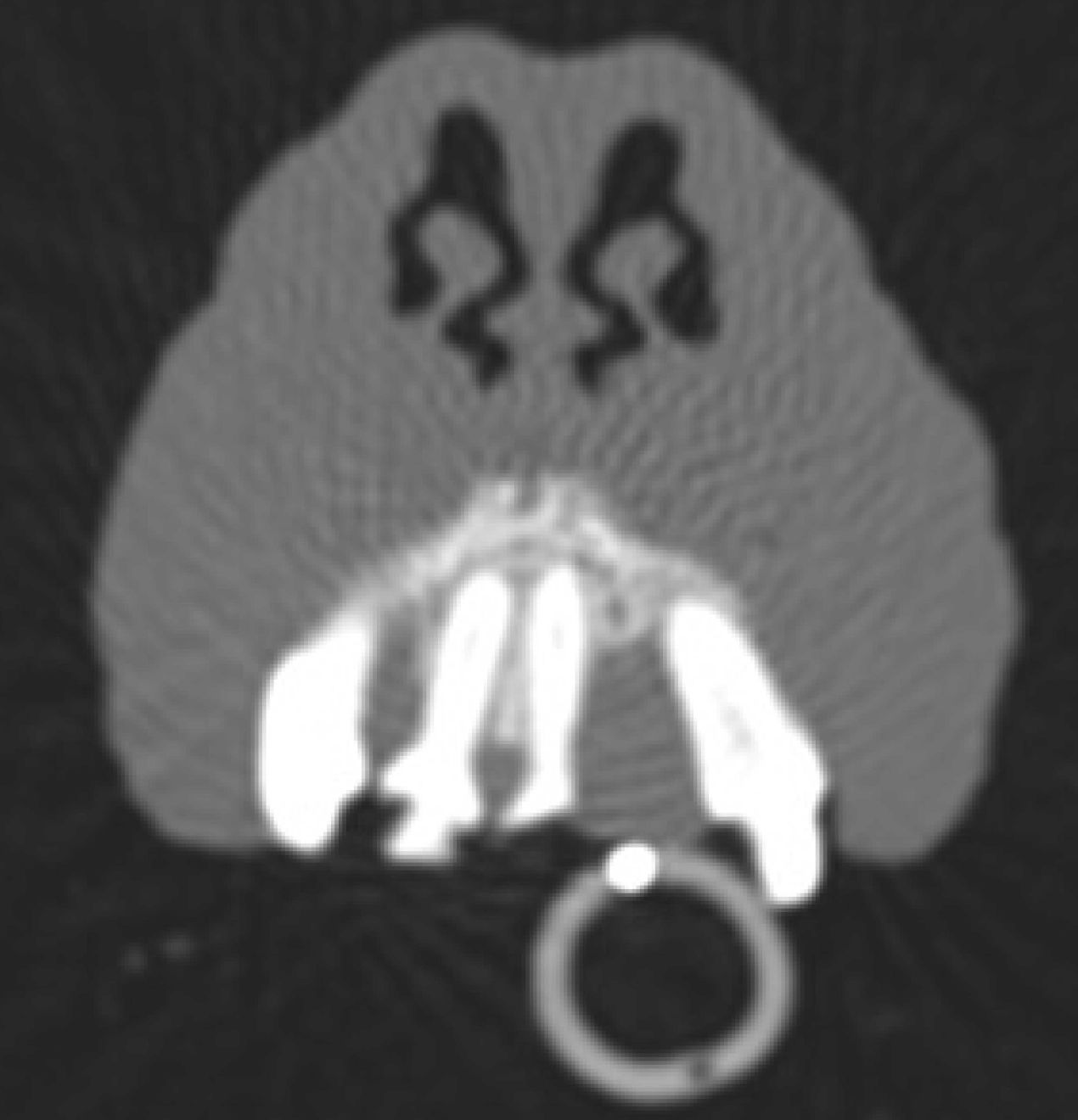
Für die Behandlung von FEPLO/POF gibt es unterschiedliche Empfehlungen. Eine marginale Exzision kann durchaus ausreichen, um eine vollständige Resolution zu erreichen. Häufig kommt es allerdings zur Tumorpersistenz, und die endgültige Therapie kann eine chirurgische Extraktion der betroffenen Bezahnung mit Alveoloplastik und Gingivoplastik des FEPLO/POF-Ursprungs oder sogar eine En-bloc-Resektion erfordern [3].
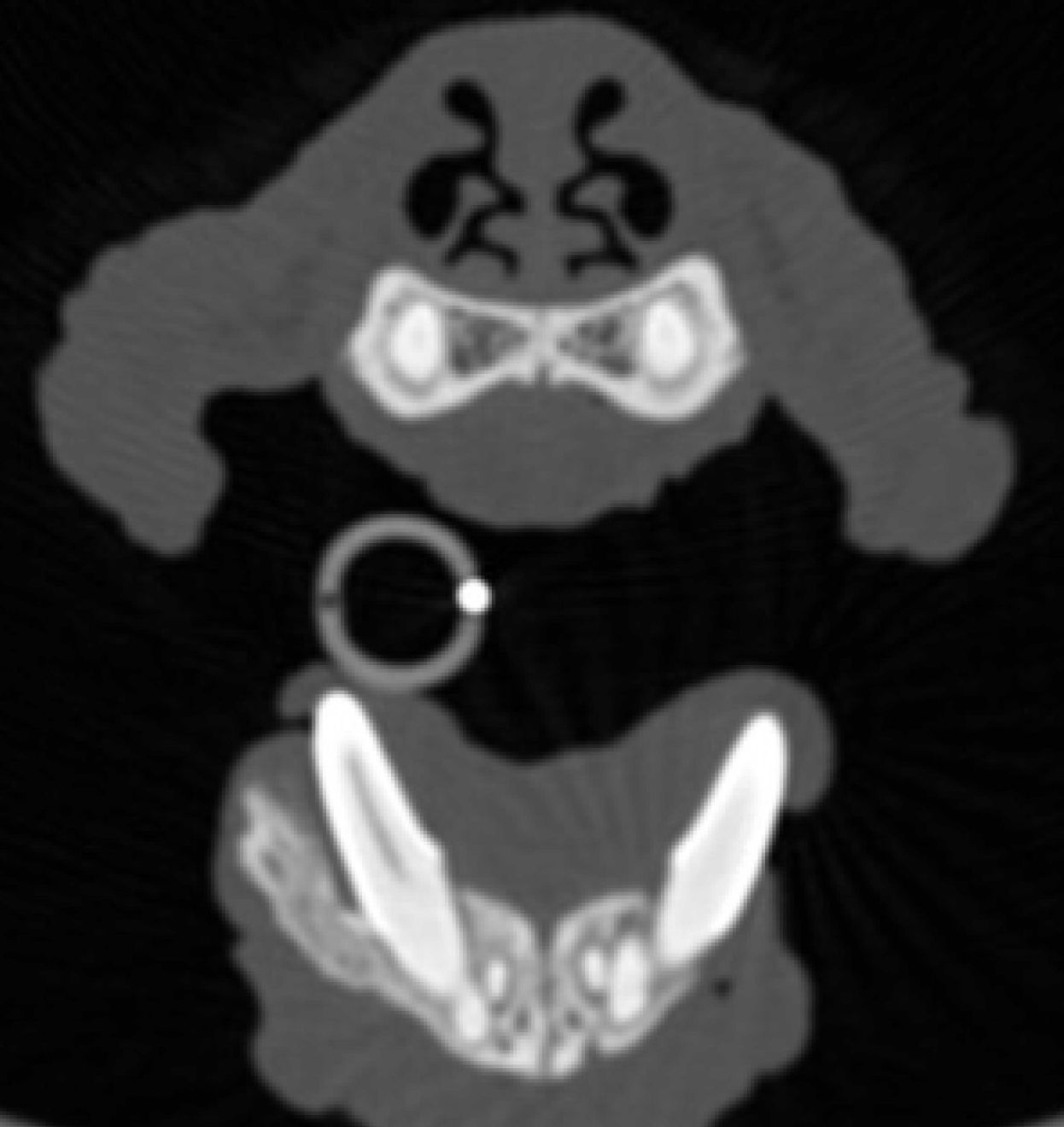
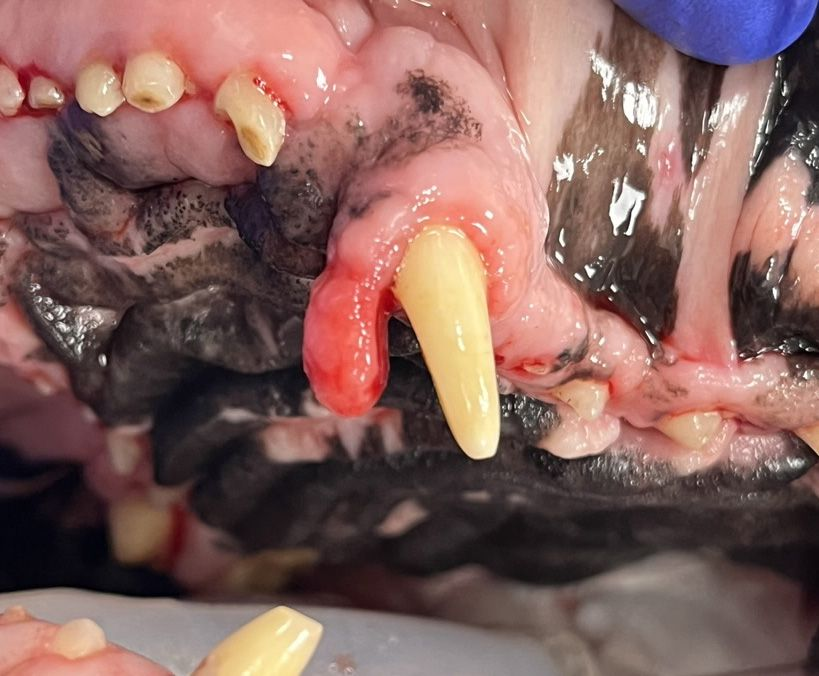
Osteomyelitis
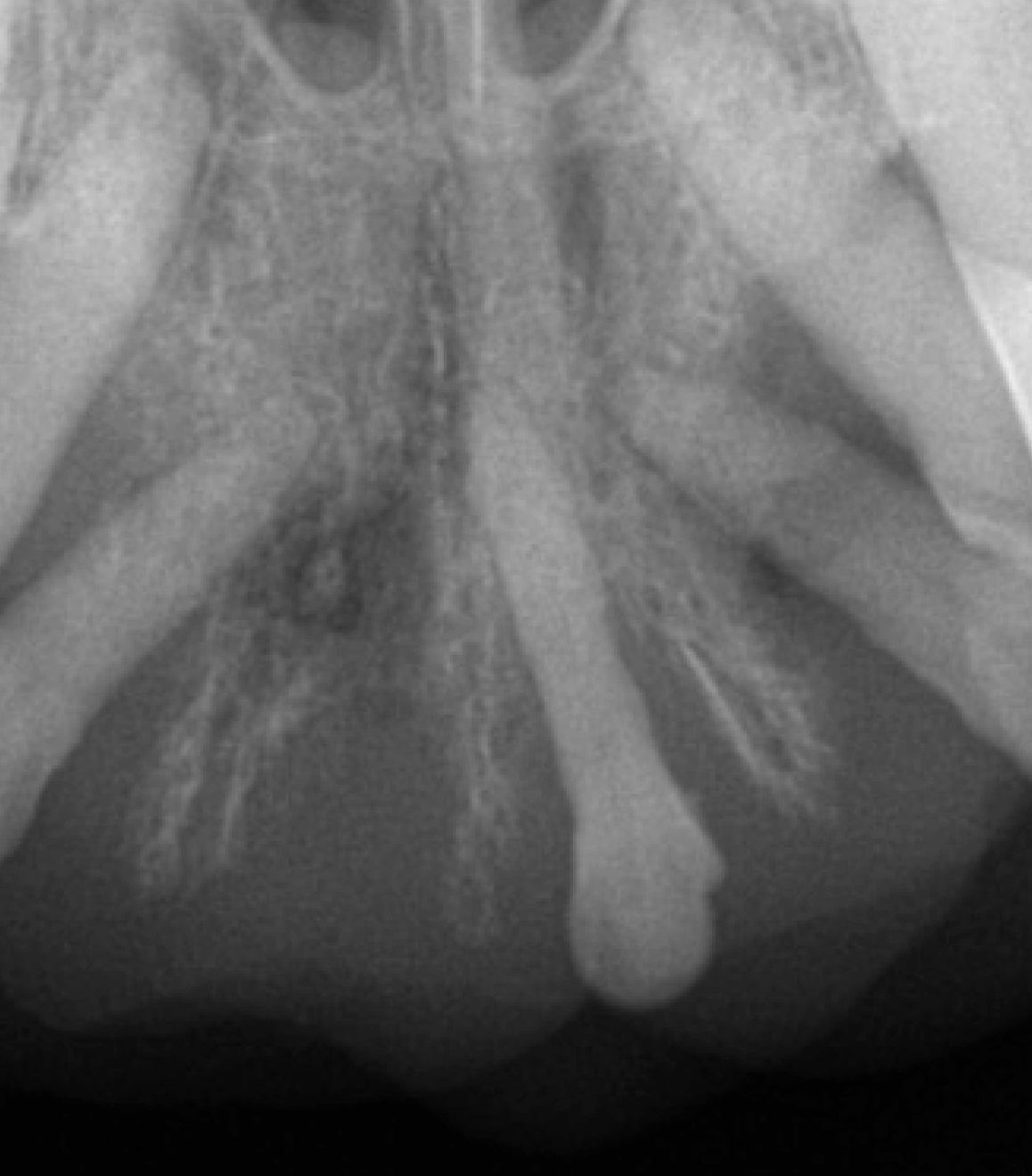
Die Behandlung einer Osteomyelitis in den zahnbesetzten Abschnitten des Ober- oder Unterkiefers (Abbildung 4) besteht in der Regel aus einer Extraktion der involvierten Zähne mit Entnahme von Gewebeproben für die Kultur, einem Debridement des beeinträchtigten Gewebes und der Verabreichung systemischer Antibiotika. In der Regel entnehme ich ein Stück betroffenen Knochens und schicke es in das Labor mit der Anweisung, das Gewebe zu mazerieren, und dann eine aerobe und eine anaerobe Kultur mit Empfindlichkeitstests durchzuführen, um die Antibiotikatherapie zu steuern. Gelegentlich sind resektive chirurgische Eingriffe und eine längere antibiotische Behandlung erforderlich, um die Resolution einer Osteomyelitis zu erreichen, da einige dieser Läsionen zu Osteonekrose fortschreiten [4].
Verdickung des Alveolarknochens
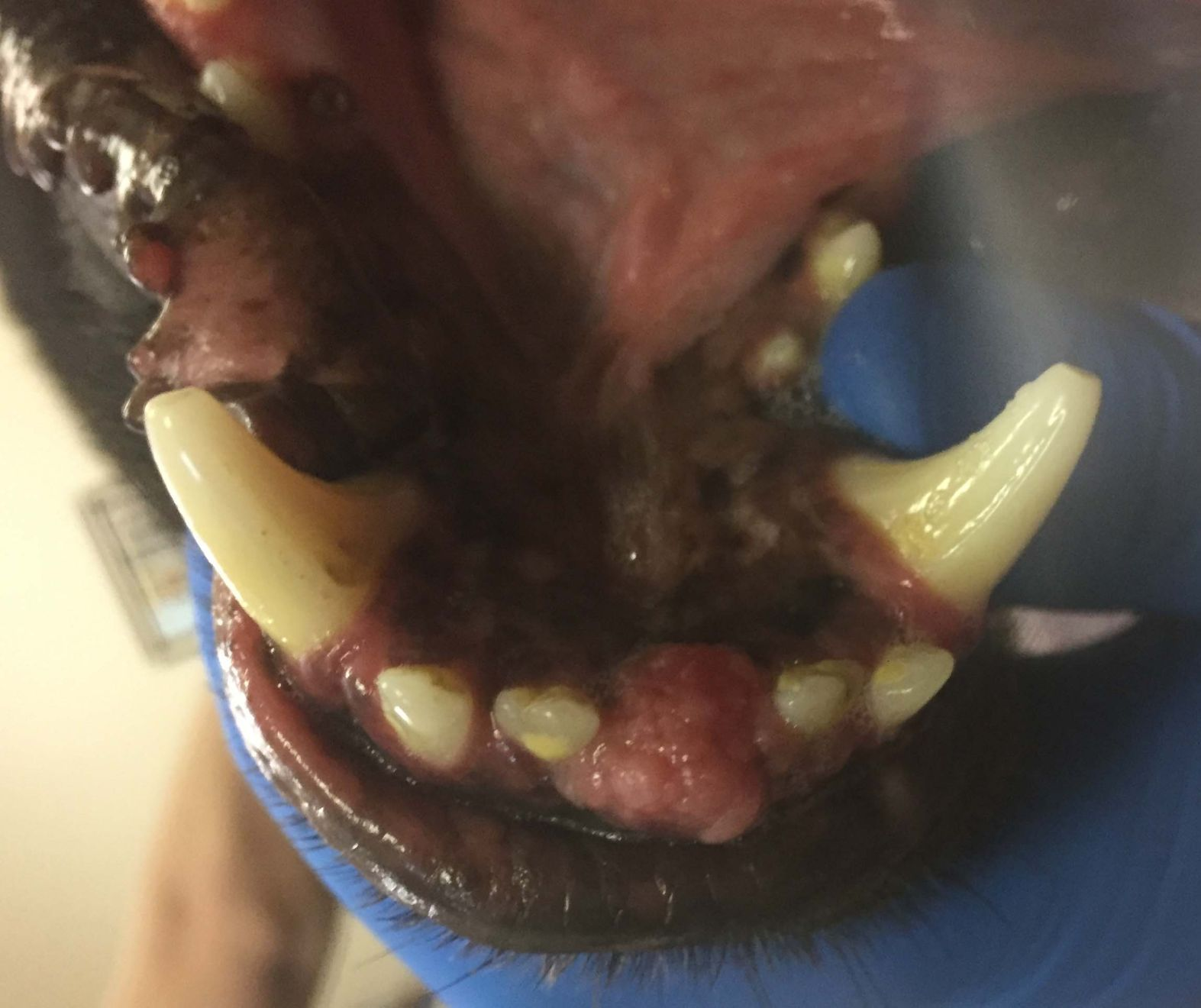
Eine Verdickung des Alveolarknochens (klinische Beschreibung) oder chronische alveoläre Osteomyelitis (histopathologische Diagnose) bezeichnet eine Ausbuchtung oder Verdickung des Alveolarknochens unter der befestigten Gingiva. Es handelt sich um einen chronischen Entzündungszustand, der mit einer Parodontalerkrankung und möglicherweise mit Zahnresorption einhergeht [5], und bei Katzen häufiger vorkommen dürfte als bei Hunden. Intraorale Röntgenaufnahmen des betroffenen Bereichs zeigen in der Regel einen vertikalen Knochenverlust an den mesialen und distalen Flächen des Zahns, der mit einer Parodontalsonde bestätigt werden kann; der Attachmentverlust beträgt in der Regel > 50 %. Dieses Muster eines vertikalen Knochenverlusts ist sehr häufig mit einer Verdickung des Alveolarknochens verbunden [6], für die endgültige Bestätigung der Verdachtsdiagnose ist aber in jedem Fall eine histopathologische Untersuchung des Knochens erforderlich. Die Behandlung besteht aus der chirurgischen Extraktion des betroffenen Zahns, einer Alveoloplastik und dem primären Verschluss des mukogingivalen Flaps. Die befestigte Gingiva ist oft dünn und fester mit dem Alveolarknochen verbunden. Eine Periostelevation sollte mit großer Vorsicht durchgeführt werden, um eine Perforation und die Bildung einer oro-nasalen Fistel zu vermeiden.
Akanthomatöses Ameloblastom
Akanthomatöse Ameloblastome (AA) sind odontogene Tumore, die in ihrer Grundstruktur dem Schmelzorgan ähneln (Abbildung 5). Diese Tumore gelten als lokal destruktiv, da sie häufig eine regionale Knocheninvasion verursachen, aber nicht metastatisch sind (Abbildung 6). Die Behandlung umfasst in der Regel eine chirurgische En-bloc-Resektion. Historisch wird beschrieben, dass AA nach Resektion eine hohe Rezidivrate aufweisen, eine neuere Studie stellt diese Sichtweise jedoch in Frage; in einer Untersuchung von 263 Patienten mit AA gab es bei keinem einzigen Patienten Hinweise auf ein Tumorrezidiv, und dies trotz der Tatsache, dass bei 65,2 % der Patienten unvollständige chirurgische Ränder vorlagen [7].
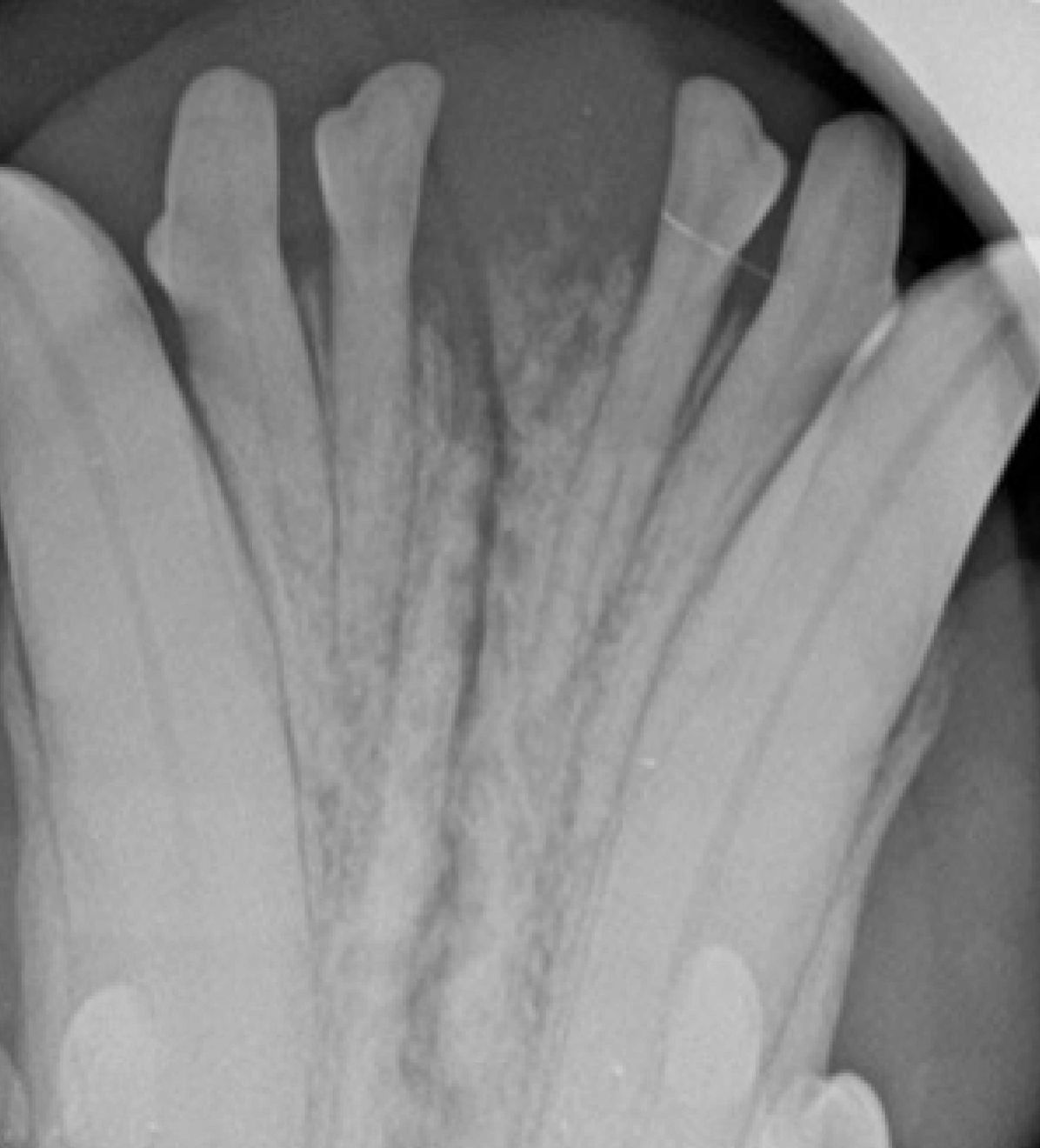
Papilläres Plattenepithelkarzinom
Das orale papilläre Plattenepithelkarzinom gilt historisch als Tumor junger Hunde, heute weiß man aber, dass diese Neoplasie bei Hunden jeden Alters vorkommt. Es handelt sich um eine spezifische Form des Plattenepithelkarzinoms, die sich lokal aggressiv verhält, indem sie häufig Knochen invadiert, aber nicht zu metastasieren scheint (Abbildung 7). Das papilläre Plattenepithelkarzinom gilt als insgesamt weniger aggressiv als andere Formen oraler Plattenepithelkarzinome und hat eine relativ günstigere Prognose. Die Behandlung besteht in der Regel aus einer chirurgischen Resektion mit 10 mm breiten Rändern zur vollständigen Entfernung des makroskopischen Tumorgewebes und mikroskopischen Tumorzellen. Auch die Strahlentherapie gilt als zuverlässige Behandlungsoption für diesen Tumortyp [8].
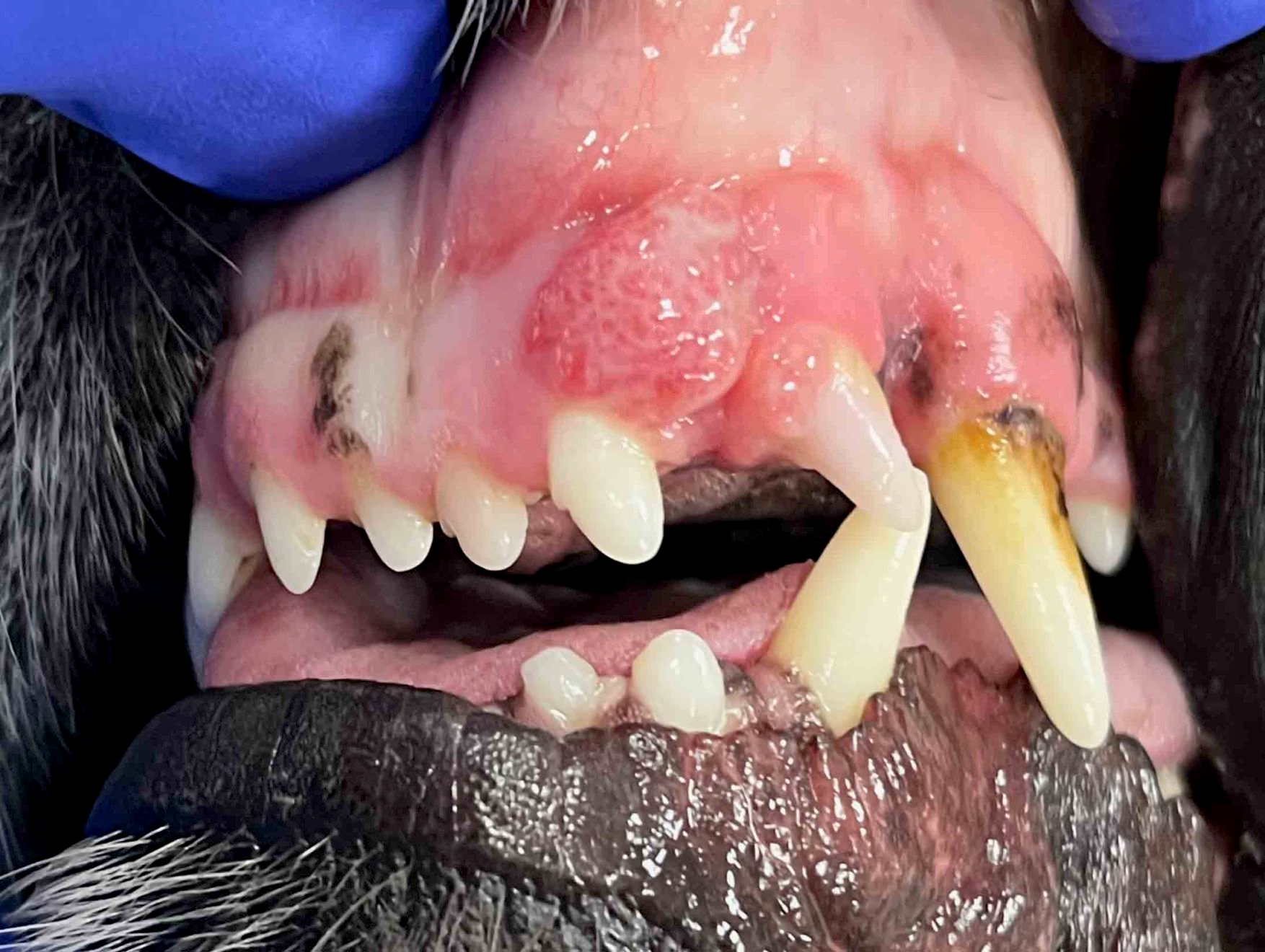
Plattenepithelkarzinom
Die Behandlung von mandibulären und maxillären Plattenepithelkarzinomen (Abbildung 8) besteht in der Regel aus einer chirurgischen Resektion mit 10 mm breiten Rändern (mit dem ausdrücklichen Hinweis, dass es sich hierbei nicht um tonsilläre und nicht um die oben beschriebenen papillären Plattenepithelkarzinome handelt). Dieser Tumor besitzt Metastasierungspotenzial, und es besteht ein höheres Risiko einer lokalen Tumorpersistenz als bei papillären Plattenepithelkarzinomen. In einer Studie, in der 21 betroffene Hunde chirurgisch behandelt wurden, waren 94 % nach einem Jahr noch am Leben [8]. Für nicht resezierbare Plattenepithelkarzinome gilt die Strahlentherapie als die Behandlung der Wahl [8].
Schlussfolgerung
Dieser illustrierte Leitfaden soll vermitteln, dass es eine breite Vielfalt von möglichen Diagnosen gibt, wenn ein Hund mit einer Zahnfleischwucherung zur Untersuchung vorgestellt wird. Auch wenn Tierärzte und Tierärztinnen bestimmte wiederkehrende Muster als klinische Orientierungshilfen nutzen können, sollten Diagnose und Prognose nicht allein auf der Grundlage des klinischen Erscheinungsbildes gestellt werden. Vielmehr empfiehlt sich in jedem Fall ein umfassendes diagnostisches Work-up, um eine optimale Behandlung zu gewährleisten.
Christopher Sauvé
DVM, Dipl. AVDC, Pulse Veterinary Specialists, Edmonton, Kanada
Kanada
Dr. Sauvé schloss sein Tiermedizinstudium 2012 am Canadian Western College of Veterinary Medicine ab und entdeckte seine Leidenschaft für die Zahnmedizin, als er nach seinem Studium in Edmonton sowohl in erstversorgenden Praxen als auch in Notfallkliniken arbeitete. Anschließend absolvierte er eine dreijährige Residency im Bereich tierärztliche Zahnheilkunde und Oralchirurgie in Kansas City und praktiziert heute als Board-zertifizierter Tierarzt in einer kanadischen Fach- und Notfallklinik. Seine berufliche Aufgabe sieht Dr. Sauvé darin, die Lebensqualität seiner Patienten positiv zu beeinflussen, indem er ihre Zahn- und Maulhöhlengesundheit optimiert. Sein besonderes Interesse gilt der Endodontie, der diagnostischen Bildgebung und der maxillofazialen Rekonstruktion nach traumatischen Verletzungen.
Literatur
- Bell CM, Soukup JW. Nomenclature and classification of odontogenic tumors Part II: Clarification of specific nomenclature. J. Vet. Dent. 2014;31(4);234-243.
- Murphy BG, Bell CM, Soukup JW. Tumor-like proliferative lesions of the oral mucosa and jaws. In: Veterinary Oral and Maxillofacial Pathology. Hoboken: John Wiley Sons, 2019;194.
- Fiani N, Lommer MJ, Chamberlain T. Clinical behavior of odontogenic tumors. In: Oral and Maxillofacial Surgery in Dogs and Cats, 2nd ed. Verstraete FJM, Lommer MJ, Arzi B (eds). St. Louis: Elsevier Inc., 2020;447.
- Reiter AM, Gracis M. Commonly encountered dental and oral pathologies; In: BSAVA Manual of Canine and Feline Dentistry and Oral Surgery, 4th ed. Gloucester: British Small Animal Veterinary Association, 2021;93.
- Bell CM, Soukup JW. Histologic, clinical, and radiologic findings of alveolar bone expansion and osteomyelitis of the jaws in cats. Vet. Pathol. 2015;52(5):910-918. DOI: 10.1177/0300985815591079. Epub 2015 Jun 25. PMID: 26113612.
- Peralta S, Fiani N, Scrivani PV. Prevalence, radiographic, and demographic features of buccal bone expansion in cats: A cross-sectional study at a referral institution. J. Vet. Dent. 2020;37(2);66-70.
- Goldschmidt SL, Bell CM, Hetzel S, et al. Clinical characterization of canine acanthomatous ameloblastoma (CAA) in 263 dogs and the influence of postsurgical histopathological margin on local recurrence. J. Vet. Dent. 2017;34(4):241-247. DOI: 10.1177/0898756417734312. Epub 2017 Oct 4. PMID: 28978273.
- Geiger T, McEntee MC. Clinical behavior of nonodontogenic tumors. In: Oral and Maxillofacial Surgery in Dogs and Cats, 2nd ed. Verstraete FJM, Lommer MJ, Arzi B (eds). St. Louis: Elsevier Inc., 2020;429-430.
Andere Artikel in dieser Ausgabe
Auf sozialen Medien teilen